Die Bearbeitung von Wikipedia-Artikeln war bislang immer etwas mühsam, da man die Wikipedia-eigene Auszeichnungssprache beherrschen musste, um auch nur die einfachsten Formatierungen zu machen. Wenn man sich mit html oder wenigsten markdown auskannte, dann kam man schon irgendwie zurecht und konnte die Hieroglyphen-Syntax schon zusammenschustern, aber mehrere links oder Fußnoten einzubauen war einfach recht zeitaufwändig.
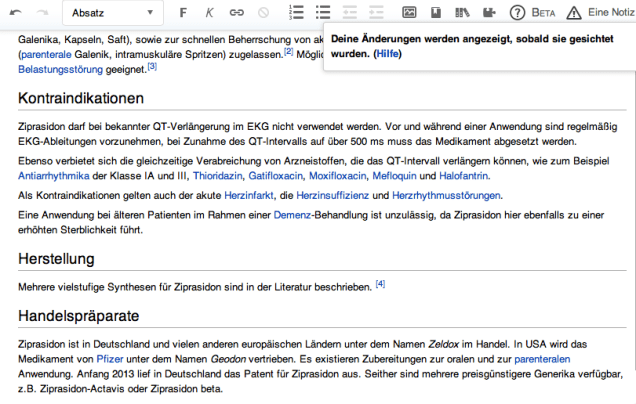
Heute habe ich eine Kleinigkeit in einem Artikel in der Wikipedia geändert und durfte zu meiner großen Freude feststellen, dass endlich ein Visueller Editor, wie man ihn aus Textverarbeitungsprogrammen kennt, zur Verfügung steht. Sobald man in einem Artikel auf „Bearbeiten“ geklickt hat erscheint ganz oben (siehe Bild) die Formatierungsleiste. Man kann also einfach los schreiben, und wenn man einen link setzen will, dann geht das so, wie man es aus Word kennt. Das ist ein riesiger Fortschritt, weil es die Hürde deutlich senkt, Artikel zu korrigieren, zu ergänzen und auch neue Artikel einzustellen. Ich selbst habe einen Benutzer-Account bei Wikipedia, was empfehlenswert ist, es sind aber auch „anonyme“ Änderungen möglich.
Die Wikipedia ist unzweifelhaft die wertvollste, universellste und großartigste Wissenssammlung im Netz. Wenn Du einen Fehler findest, wenn ein Artikel unvollständig ist oder wenn Du etwas ganz Neues ergänzen willst: Leg einen Benutzer-Account an und bring Dich ein! Es gibt sogar Mentorenprogramme für neue und engagierte Autoren. Ab heute zählt das Argument: „Ist mir technisch zu komplex“ nix mehr!