hier ist der link.
Mirtazapin
Antidepressiva Äquivalenzdosierungen
Wenn man von einem Antidepressivum zu einem anderen wechselt, will man ja wissen, welche Dosis des neuen Medikamentes äquivalent zur Dosis des vorigen Medikamentes ist. Natürlich gibt es da so ein Bauchgefühl, was ungefähr gleichstark ist, aber erfreulicherweise gibt es auch vernünftig zusammengestellte Äquivalenzdosierungen.
Das Paper „Dose equivalents of antidepressants: Evidence-based recommendations from randomized controlled trials“1 kann hier kostenlos im Volltext heruntergeladen werden. Eine Forschergruppe, in der unter anderem Stefan Leucht aus München mitwirkte, wertete 83 Studien mit insgesamt 14131 Patienten aus, in denen verschiedene Antidepressiva in flexibler Dosis gegen Fluoxetin oder Paroxetin verglichen wurden. Die tatsächlich gegebenen mittleren Dosierungen der verschiedenen Substanzen wurden dann zu 40 mg Fluoxetin ins Verhältnis gesetzt.
In der Zusammenfassung heißt es:
„In the primary analysis, fluoxetine 40 mg/day was equivalent to paroxetine dosage of 34.0 mg/day, agomelatine 53.2 mg/day, amitriptyline, 122.3 mg/day, bupropion 348.5 mg/day, clomipramine 116.1 mg/day, desipramine 196.3 mg/day, dothiepin 154.8 mg/ day, doxepin 140.1 mg/day, escitalopram 18.0 mg/day, fluvoxamine 143.3 mg/day, imipramine 137.2 mg/ day, lofepramine 250.2 mg/day, maprotiline 118.0 mg/day, mianserin, 101.1 mg/day, mirtazapine 50.9 mg/ day, moclobemide 575.2 mg/day, nefazodone 535.2 mg/day, nortriptyline 100.9 mg/day, reboxetine 11.5 mg/day, sertraline 98.5 mg/day, trazodone 401.4 mg/day, and venlafaxine 149.4 mg/day.“
Nun hat dieser Vergleich der Wirkstärke insgesamt natürlich so seine Limitationen. Eigentlich kann man ein SSRI nicht mit einem SNRI vergleichen, weil dessen noradrenerge Wirkung bei einem SSRI gar nicht vorhanden ist. Auch bestimmte Nebenwirkungen wie Sedierung, Gewichtszunahme, Müdigkeit und andere kommen bei einem Medikament vor, beim anderen aber nicht. Das schränkt die Aussage einer solchen Vergleichstabelle natürlich ein. Aber die Tabelle soll auch nicht so tun, als könne man jedes Antidepressivum einfach in ein anderes umrechnen. Sie soll nur einen Hinweis geben, bei welcher ungefähren Dosierung ähnliche Wirkstärken zu erwarten sind.
In der oben genannten Veröffentlichung kommen Duloxetin, Milnacipran und Trimipramin leider nicht vor. Für meine eigene Aufstellung habe ich selbst für diese drei Substanzen jeweils die zulässige Tageshöchstdosis mit 40 mg Citalopram gleichgesetzt, wohlwissend, dass diese Dosierungen nicht gleich stark sein müssen. Dann habe ich die Dosierungen auf solche Dosierungen gerundet, die man mit den verfügbaren Medikamenten auch tatsächlich geben kann. Dabei habe ich manchmal die errechnete Dosis um ein paar Prozent nach oben oder unten angepaßt, um real verfügbare Tablettendosierungen zu erreichen. Bei Escitalopram habe ich der Einfachheit halber 40 mg Citalopram mit 20 mg Escitalopram gleich gesetzt. Der Studie nach wären hier 18 mg einzusetzen, aber das macht weder pharmakologisch Sinn, noch ist diese kleine Abweichung klinisch relevant.
Dann habe ich alle Werte auf Citalopram umgerechnet und nur die Medikamente aufgeführt, die ich in meinem Buch behandele. Daraus ergibt sich folgende Tabelle der Äquivalenzdosierungen:
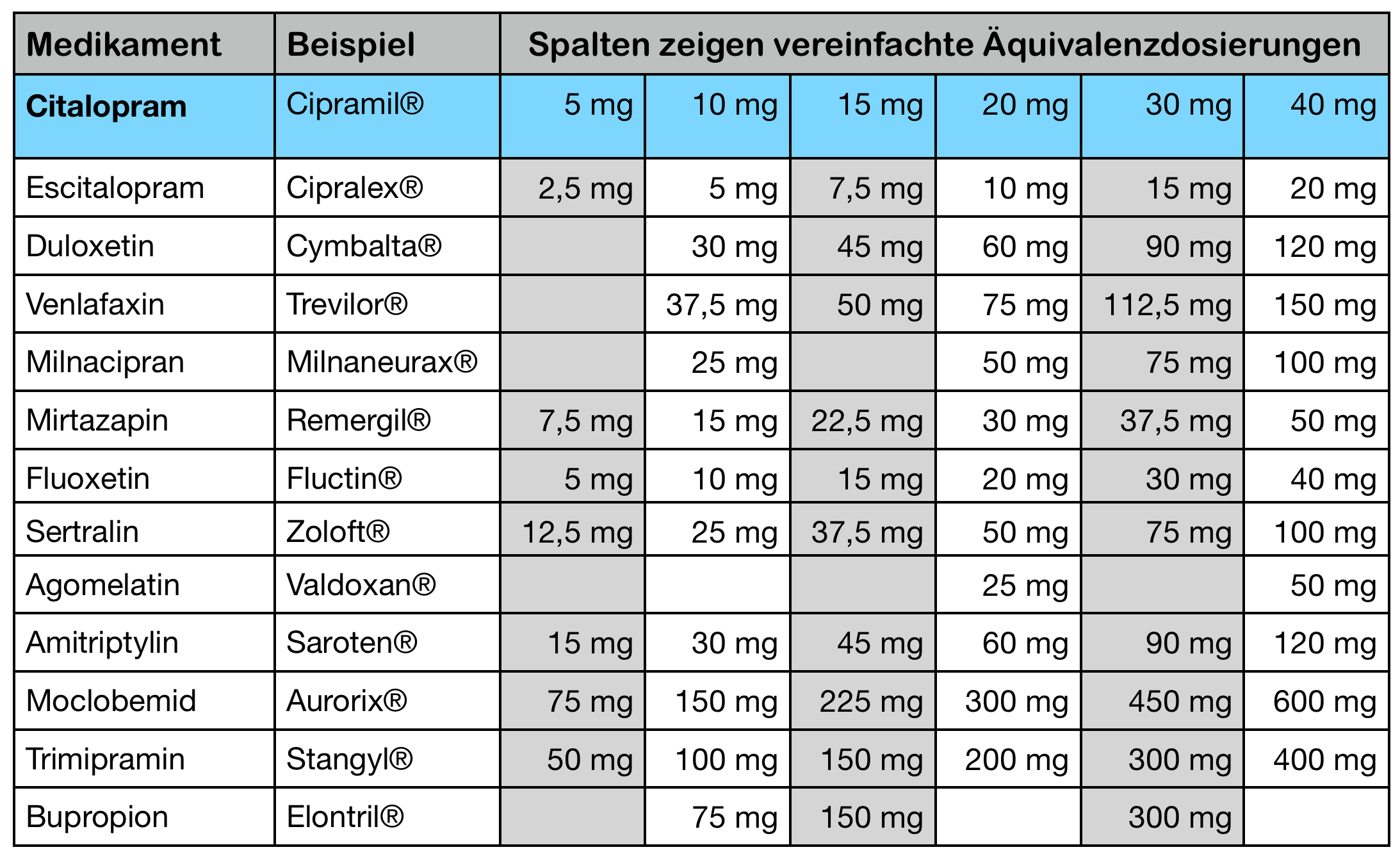
Die resultierenden Dosierungen finde ich klinisch plausibel. Sie bilden zwar nicht das genaue und von Substanz zu Substanz unterschiedliche Wirkspektrum ab, als Anhalt für vergleichbare Dosierungen vergleichbarer Wirkstärken finde ich sie aber gut verwendbar.
Was haltet ihr von dieser Überlegung? Sind die Werte plausibel? Entsprechen sie eurer klinischen Praxis? Macht eine solche Tabelle Sinn? Oder sind die Vereinfachungen, die ihr zugrunde liegen, zu groß?
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
- Hayasaka Y, Purgato M, Magni LR, Ogawa Y, Takeshima N, Cipriani A, et al. Dose equivalents of antidepressants_ Evidence-based recommendations from randomized controlled trials. Journal of Affective Disorders. Elsevier; 2015 Jul 15;180(C):179–84. ↩︎
In welcher Dosis wirkt Mirtazapin am besten schlafanstoßend?
David, Weiterbildungsassistent im ersten Jahr für den Facharzt Psychiatrie und Psychotherapie im ersten Jahr, stellt folgende Frage:
In welcher Dosis wirkt Mirtazapin am besten schlafanstoßend? Ich habe von mehreren Oberärzten gehört, dass es in niedriger Dosis (15 mg) besser schlafanstoßend wirkt als in höherer Dosis, und ich habe das auch bei einigen meiner Patienten so beobachtet.
Lieber David, genau diese Beobachtung habe ich auch gemacht. Meist reichen sogar 7,5 mg zur Nacht, um einen guten Effekt auf das Einschlafen und Durchschlafen zu erziehlen, und bei 15 mg ist dieser Effekt noch stärker als bei 7,5 mg. In den höheren Dosierungen (30 mg und mehr) ist dieser Effekt zumindest nicht stärker, aber manche Patienten berichten, dass sie bei höheren Mirtazapin-Dosierungen am Abend (45-60 mg) morgens immer noch müde sind, also einen overhang haben.
Ich selbst gebe Mirtazapin bei agitierten Depressionen aus diesem Grunde oft abends in einer Dosis von 15 mg, oft kombiniert mit Citalopram morgens 20 mg. Das ist eine gut wirksame und verträgliche Kombination. Wenn dann die Depression etwas abgeklungen ist und der Schlaf sich etwas verbessert hat, setze ich das Mirtazapin abends ab und behalte das Citalopram morgens bei. Dies kann nun über einige Monate gegeben werden, ohne dass es zu Gewichtzunahme oder Müdigkeit durch die Medikation kommt.
Danke für die Frage, David. Und lerne weiter so, wie Du es jetzt tust: Beobachte genau, welche Auswirkungen das, was Du verordnest, auf Deine Patienten hat. Und tausche Dich weiter mit anderen aus. Und dann wieder genau beobachten, was wie wirkt….
Welches Antidepressivum gebe ich wem?
Cipramil, Cipralex, Cymbalta, Trevilor. Wem gebe ich denn nun wann welches Antidepressivum?
- Bei Patienten, die einen sehr stark reduzierten Antrieb haben, beginne ich mit Duloxetin (Cymbalta), Zieldosis 60-90 mg.
- Bei etwas reduziertem und normalem Antrieb verordne ich im ersten Schritt Citalopram, Zieldosis 40 mg pro Tag. In der Regel führt dies zu einem guten Ergebnis.
- Reicht der Erfolg nicht, wechsele ich bei einer Depression mit reduziertem Antrieb zügig (zwei Wochen) auf Duloxetin (Cymbalta), weil dies nicht nur die Serotonin Wiederaufnahme hemmt, wie das Citalopram, sondern zusätzlich noch die Noradrenalin Aufnahme hemmt, was den Antrieb steigert.
- Bei Patienten mit einem normalen Antrieb wechsele ich erst nach etwa 3-4 Wochen ohne erkennbaren Therapieerfolg auf Duloxetin.
- Bei gesteigertem Antrieb und insbesondere bei Schlafstörungen bevorzuge ich Mirtazapin (Remergil) zur Nacht. Dies empfehle ich aber nur, wenn kein Gewichtsproblem besteht und nachdem ich über die Möglichkeit einer Gewichtszunahme unter Mirtazapin informiert habe und der Patient zustimmt. Ich beginne dann mit 15 mg zur Nacht. Je nach Schwere der Schlafstörung und Agitation steigere ich Mirtazapin auf bis zu 45 mg pro Tag. Reicht das, um die Schlafstörung zu beheben und den Antrieb zu normalisieren, bleibe ich bei 15 mg Mirtazapin zur Nacht und ergänze 20-40 mg Citalopram am Morgen.
Mit diesem Algorithmus komme ich in 95 % der Fälle hin. Reicht die Wirkung nicht aus oder kommt es zu Nebenwirkungen, verwende ich folgende Austauschpräparate:
- Citalopram (Cipramil) wird nicht vertragen: -> Escitalopram (Cipralex) versuchen. Beide sind reine Serotonin-Wiederaufnahme Hemmer und werden in der Regel recht gut vertragen und sind sehr wirkstark.
- Duloxetin wirkt nicht stark genug: -> Venlafaxin versuchen. Beide hemmen sowohl die Serotonin Wiederaufnahme als auch die Noradrenalin Wiederaufnahme. Venlafaxin hemmt in hoher Dosis unerwünschterweise auch die Dopamin Wiederaufnahme und kann daher wahnhafte Symptome triggern oder verstärken und es macht oft stärker unruhig als Duloxetin, wirkt aber in einzelnen Fällen besser.
Was ist mit den „Alten Antidepressiva“ ?
- Clomipramin gebe ich manchmal als Augmentation bei Zwangserkrankungen.
- Amitriptylin gebe ich manchmal bei chronifizierten Schmerzstörungen.
- Fluoxetin, Fluvoxamin, Mianserin, Paroxetin und die ganzen anderen älteren Antidepressiva gebe ich nur nach Regel 1: Hat schon mal geholfen, dann verordne ich sie wieder. Ansonsten verwende ich sie nicht.
Wenn das alles nicht hilft?
- Augmentation mit Lithium. Hilft oft.
- Augmentation mit Schilddrüsenhormon. Hilft selten. Mache ich nur in Einzelfällen.
Was noch zu beachten ist:
- Schwere wahnhafte Depression: EKT.
- Bei Vorliegen einer wahnhaften Komponente oder wahnähnlichem Grübeln ein niedrigdosiertes Neuroleptikum ergänzen.
- Bei Patienten mit sehr großer Angst und keiner Abhängigkeit in der Vorgeschichte ein Benzodiazepin erwägen.
- Bei Suizidalität ein Benzodiazepin ergänzen.
- Den normalen Zeitverlauf der Besserung würdigen: Etwa zwei Wochen nach Beginn einer antidepressiven Medikation kommt oft eine Antriebssteigerung, nach etwa vier Wochen kommt oft die Stimmungsverbesserung. Angststörungen verbessern sich etwa nach vier bis sechs Wochen, Zwangsstörungen oft erst nach sechs bis zwölf Wochen.
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.