Ein neues Video ist online: Alles, was Du über Duloxetin wissen möchtest. In bester PsychCast Manier mit Lakritz-Tee und allen Informationen über das Medikament, die Du Dir nur so wünschen kannst. Schau mal rein!
duloxetin
Welches Antidepressivum gebe ich wem? Jetzt auch als Video verfügbar
Der Post „Welches Antidepressivum gebe ich wem?“ wurde hier auf dem Blog ja ausführlich diskutiert und ich bedanke mich noch einmal sehr herzlich für die Rückmeldung. Ich habe die Ergebnisse auch als Video aufgezeichnet. Welche Form mögt ihr lieber? Welche Themen mögt ihr lieber im Blog, was eignet sich gut als Video und wann ist beides sinnvoll? Schreibt eure Vorlieben mal hier in die Kommentare!
Welches Antidepressivum gebe ich wem? Mein Update 2019!
Citalopram, Escitalopram, Venlafaxin, Duloxetin, Milnacipran. Wem empfehle ich denn nun wann welches Antidepressivum? Ich hatte 2012 schon einmal meinen Algorithmus hier veröffentlicht. Inzwischen hat sich einiges getan. Insbesondere ist Escitalopram nun meine erste Wahl vor Citalopram, und mit Milnacipran ist eine weitere Option hinzugekommen.
Ich habe den Inhalt dieses Posts auch als Video aufgenommen, das findet ihr hier.
Hier findet ihr meinen neuen Algorithmus:
Wenn ich mich entschieden habe, eine antidepressive Therapie durchzuführen, muss ich mich entscheiden, ob und wenn ja welchen Wirkstoff ich auswähle. Es gibt einige unterscheidbare Konstellationen, aber natürlich keine Patentlösungen. Dieser Abschnitt beschreibt, wie ich in bestimmten wiederkehrenden Situationen oft vorgehe. Der hier beschriebene Weg ist nicht der einzig richtige. Es ist lediglich eine vereinfachte Darstellung meines typischen Vorgehens.
Leichte erlebnisreaktive Depressionen
Bei leichten erlebnisreaktiven depressiven Verstimmungen gebe ich keine Medikamente. Auch nicht Valdoxan, Tianeptin oder Quetiapin zur Nacht. Die Nachteile überwiegen die Vorteile. Hier wiegt insbesondere der Nachteil schwer, dass der Patient denkt, eine Verbesserung seiner Lage werde von der Medikation kommen. Dies kann seine Motivation lähmen, selbst etwas an seiner Lage zu ändern. Stattdessen fokussiere ich auf Life-Coaching, Psychotherapie und empfehle Sport.
Der erfolgreich vorbehandelte Patient
Hat ein Patient schon mal ein bestimmtes Antidepressivum erhalten und hat es bei guter Verträglichkeit überzeugend gewirkt, dann empfehle ich das gleiche Medikament in der gleichen Dosis wieder.
Depressive Episode mit normaler Antriebslage
In aller Regel ist meine erste Empfehlung für die Behandlung einer depressiven Episode Escitalopram. Es ist wirkstark und gut verträglich, hat kaum Wechselwirkungen und bis auf die mögliche QTc-Zeit-Verlängerung kaum relevante Nachteile. Insbesondere macht es keine Müdigkeit, keine Gewichtszunahme und nur sehr selten Unruhe, so dass ich es auch langfristig geben kann.
Stark verminderter Antrieb bei depressiver Episode
Auch bei reduziertem Antrieb im Rahmen einer depressiven Episode erwäge ich zunächst eine Behandlung mit Escitalopram. Ist der Antrieb aber sehr stark reduziert oder zeigt sich nach zwei Wochen Therapie mit Escitalopram keine Besserung des Antriebs, dann wechsele ich auf ein SNRI. Je stärker die noradrenerge Komponente ist, desto stärker antriebssteigernd ist das Medikament. Am mildesten noradrenerg ist Venlafaxin, dann kommt Duloxetin, und am stärksten noradrenerg und somit am stärksten antriebssteigernd ist Milnacipran.
Stark erhöhter Antrieb bei depressiver Episode
Besteht ein stark erhöhter Antrieb wie bei einer agitierten Depression, empfehle ich morgens Escitalopram und abends zusätzlich vorübergehend Mirtazapin 7,5 – 30 mg. Mirtazapin sediert und hilft gut und schnell gegen Schlafstörungen und Agitation. Dauerhaft ist es aber aufgrund der Sedierung und möglichen Gewichtszunahme oft ungünstig. Wenn der Patient unter der Kombinationsbehandlung eine Besserung erfährt, kann ich Mirtazapin schrittweise absetzen und die Erhaltungstherapie mit dem besser verträglichen Escitalopram fortsetzen.
SSRI / SNRI werden nicht vertragen, es besteht aber eine Indikation für Antidepressiva
Es gibt Patienten, die nicht in die Kategorie „Leichte erlebnisreaktive Depression“ gehören, die von einer antidepressiven Medikation profitieren würden, die aber SSRI und SNRI in der Vergangenheit nicht vertragen haben oder diese Medikamentengruppe ablehnen. In dieser Situation sind Behandlungsversuche mit Agomelatin oder Tianeptin aufgrund der besseren Verträglichkeit gerechtfertigt, wenngleich meiner Erfahrung nach die Wirkstärke dieser beiden Substanzen niedriger sein kann als die der SSRI. In der Metaanalyse von Cipriani et al. schneidet Agomelatin aber gut ab.
Kardiologisch vorerkrankter Patient oder Patient mit verlängerter QTc-Zeit
Ist ein Patient kardiologisch vorerkrankt, hat er eine verlängerte QTc-Zeit oder nimmt er ein oder mehrere andere Medikamente, die die QTc-Zeit verlängern, dann empfehle ich Sertralin, da dies die QTc-Zeit nicht verlängert.
Augmentation bei nicht ausreichender Wirkung der Depressionsbehandlung
Wenn trotz ausreichend langer Behandlung mit zumindest zwei geeigneten Substanzen unter Blutspiegelkontrollen die depressive Symptomatik nicht ausreichend rückläufig ist, erwäge ich eine Augmentation mit Lithium. Hier habe ich häufig deutliche Verbesserungen beobachten können.
Generalisierte Angststörung und Zwangserkrankung
- Bei milderen Fällen beginne ich mit Escitalopram in der höchsten zugelassenen Dosis.
- In schwereren Fällen beginne ich direkt mit einem SNRI, weil diese Medikamentengruppe hier erfahrungsgemäß stärker wirkt. In der Regel beginne ich aufgrund der guten Verträglichkeit mit Duloxetin. Reicht die Wirksamkeit von Duloxetin nicht aus, wechsele ich zuerst auf Milnacipran und danach auf Venlafaxin. Wird Duloxetin aufgrund von Unruhe nicht vertragen, mache ich einen Behandlungsversuch mit Escitalopram.
- Im Falle einer schweren Zwangserkrankung empfehle ich in der Regel zusätzlich zum SNRI in der höchsten zugelassenen Dosis noch 75 mg Clomipramin zur Nacht.
Somatoforme Störung und chronifizierte Schmerzstörung
Hier empfehle ich in der Regel im ersten Schritt ein SNRI wie Duloxetin oder Milnacipran. Bei chronifizierten Schmerzen empfehle ich in der Regel zusätzlich zum SNRI noch 50 mg Amitriptylin zur Nacht.
Wahnhafte Depression: EKT
Therapie der ersten Wahl bei einer wahnhaften Depression ist die EKT. Wenn diese abgelehnt wird oder aus anderen Gründen nicht durchführbar ist, gebe ich Escitalopram in Kombination mit einem Antipsychotikum, oft Risperidon oder Olanzapin.
Behandlung von begleitender Angst
Bei Patienten mit großer Angst und keiner Abhängigkeit in der Vorgeschichte erwäge ich, vorübergehend ein Benzodiazepin zu ergänzen.
Suizidalität
Bei Suizidalität erwäge ich, ein Benzodiazepin zu ergänzen. Bei akuter Suizidalität kann es sinnvoll sein, das Benzodiazepin für einige Tage in einer hohen Dosis zu geben.
Ich würdige den normalen Zeitverlauf der Besserung
- Etwa zwei Wochen nach Beginn einer antidepressiven Medikation kommt oft eine Antriebssteigerung, nach etwa vier Wochen kommt oft die Stimmungsverbesserung.
- Angststörungen verbessern sich oft etwa nach vier bis sechs Wochen
- Zwangsstörungen verbessern sich oft nach sechs bis zwölf Wochen.
Wie wählt ihr das passende Medikament aus? Schreibt mir euer Vorgehen hier in die Kommentare!
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Antidepressiva Äquivalenzdosierungen
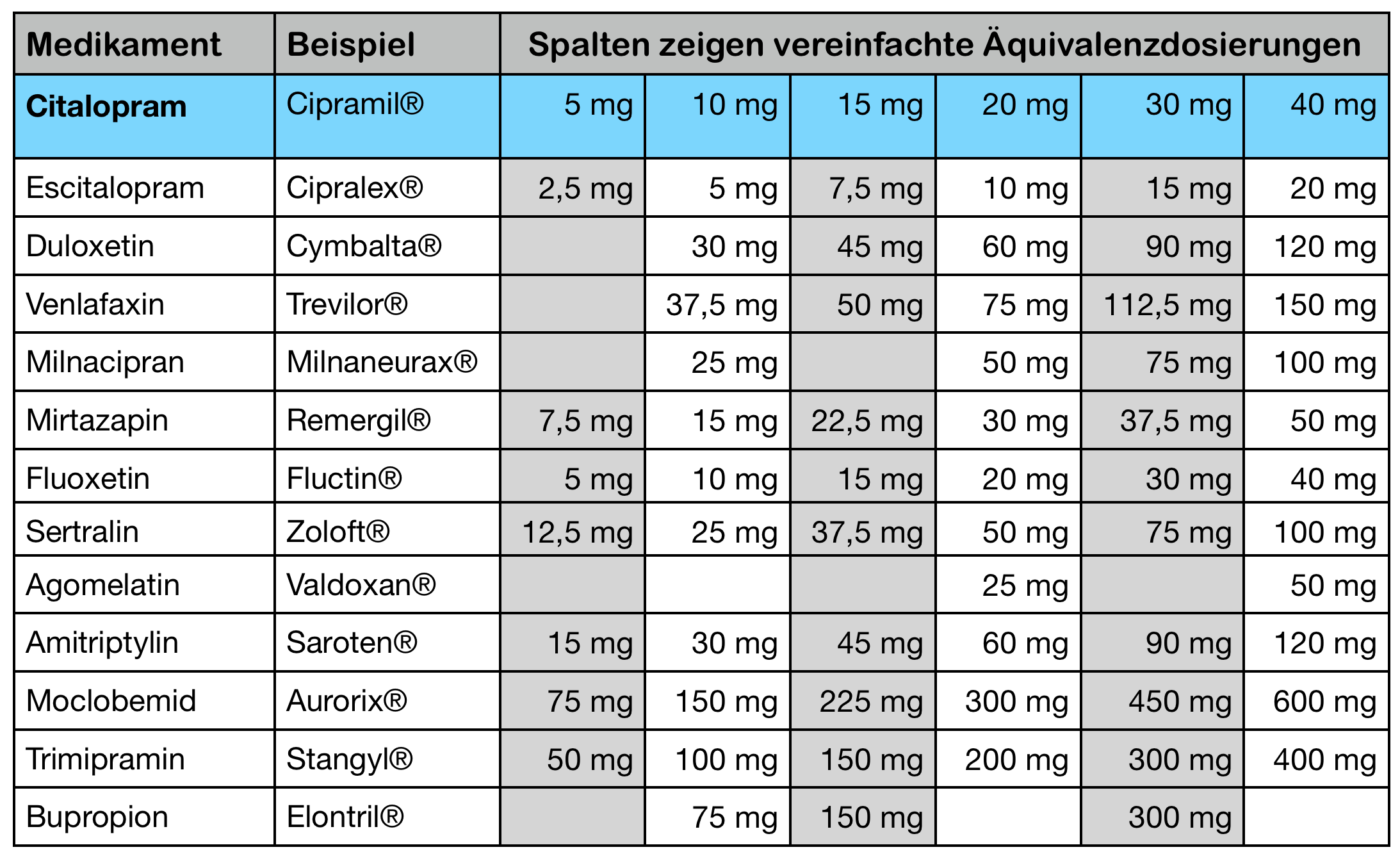
Wenn man von einem Antidepressivum zu einem anderen wechselt, will man ja wissen, welche Dosis des neuen Medikamentes äquivalent zur Dosis des vorigen Medikamentes ist. Natürlich gibt es da so ein Bauchgefühl, was ungefähr gleichstark ist, aber erfreulicherweise gibt es auch vernünftig zusammengestellte Äquivalenzdosierungen.
Das Paper „Dose equivalents of antidepressants: Evidence-based recommendations from randomized controlled trials“1 kann hier kostenlos im Volltext heruntergeladen werden. Eine Forschergruppe, in der unter anderem Stefan Leucht aus München mitwirkte, wertete 83 Studien mit insgesamt 14131 Patienten aus, in denen verschiedene Antidepressiva in flexibler Dosis gegen Fluoxetin oder Paroxetin verglichen wurden. Die tatsächlich gegebenen mittleren Dosierungen der verschiedenen Substanzen wurden dann zu 40 mg Fluoxetin ins Verhältnis gesetzt.
In der Zusammenfassung heißt es:
„In the primary analysis, fluoxetine 40 mg/day was equivalent to paroxetine dosage of 34.0 mg/day, agomelatine 53.2 mg/day, amitriptyline, 122.3 mg/day, bupropion 348.5 mg/day, clomipramine 116.1 mg/day, desipramine 196.3 mg/day, dothiepin 154.8 mg/ day, doxepin 140.1 mg/day, escitalopram 18.0 mg/day, fluvoxamine 143.3 mg/day, imipramine 137.2 mg/ day, lofepramine 250.2 mg/day, maprotiline 118.0 mg/day, mianserin, 101.1 mg/day, mirtazapine 50.9 mg/ day, moclobemide 575.2 mg/day, nefazodone 535.2 mg/day, nortriptyline 100.9 mg/day, reboxetine 11.5 mg/day, sertraline 98.5 mg/day, trazodone 401.4 mg/day, and venlafaxine 149.4 mg/day.“
Nun hat dieser Vergleich der Wirkstärke insgesamt natürlich so seine Limitationen. Eigentlich kann man ein SSRI nicht mit einem SNRI vergleichen, weil dessen noradrenerge Wirkung bei einem SSRI gar nicht vorhanden ist. Auch bestimmte Nebenwirkungen wie Sedierung, Gewichtszunahme, Müdigkeit und andere kommen bei einem Medikament vor, beim anderen aber nicht. Das schränkt die Aussage einer solchen Vergleichstabelle natürlich ein. Aber die Tabelle soll auch nicht so tun, als könne man jedes Antidepressivum einfach in ein anderes umrechnen. Sie soll nur einen Hinweis geben, bei welcher ungefähren Dosierung ähnliche Wirkstärken zu erwarten sind.
In der oben genannten Veröffentlichung kommen Duloxetin, Milnacipran und Trimipramin leider nicht vor. Für meine eigene Aufstellung habe ich selbst für diese drei Substanzen jeweils die zulässige Tageshöchstdosis mit 40 mg Citalopram gleichgesetzt, wohlwissend, dass diese Dosierungen nicht gleich stark sein müssen. Dann habe ich die Dosierungen auf solche Dosierungen gerundet, die man mit den verfügbaren Medikamenten auch tatsächlich geben kann. Dabei habe ich manchmal die errechnete Dosis um ein paar Prozent nach oben oder unten angepaßt, um real verfügbare Tablettendosierungen zu erreichen. Bei Escitalopram habe ich der Einfachheit halber 40 mg Citalopram mit 20 mg Escitalopram gleich gesetzt. Der Studie nach wären hier 18 mg einzusetzen, aber das macht weder pharmakologisch Sinn, noch ist diese kleine Abweichung klinisch relevant.
Dann habe ich alle Werte auf Citalopram umgerechnet und nur die Medikamente aufgeführt, die ich in meinem Buch behandele. Daraus ergibt sich folgende Tabelle der Äquivalenzdosierungen:
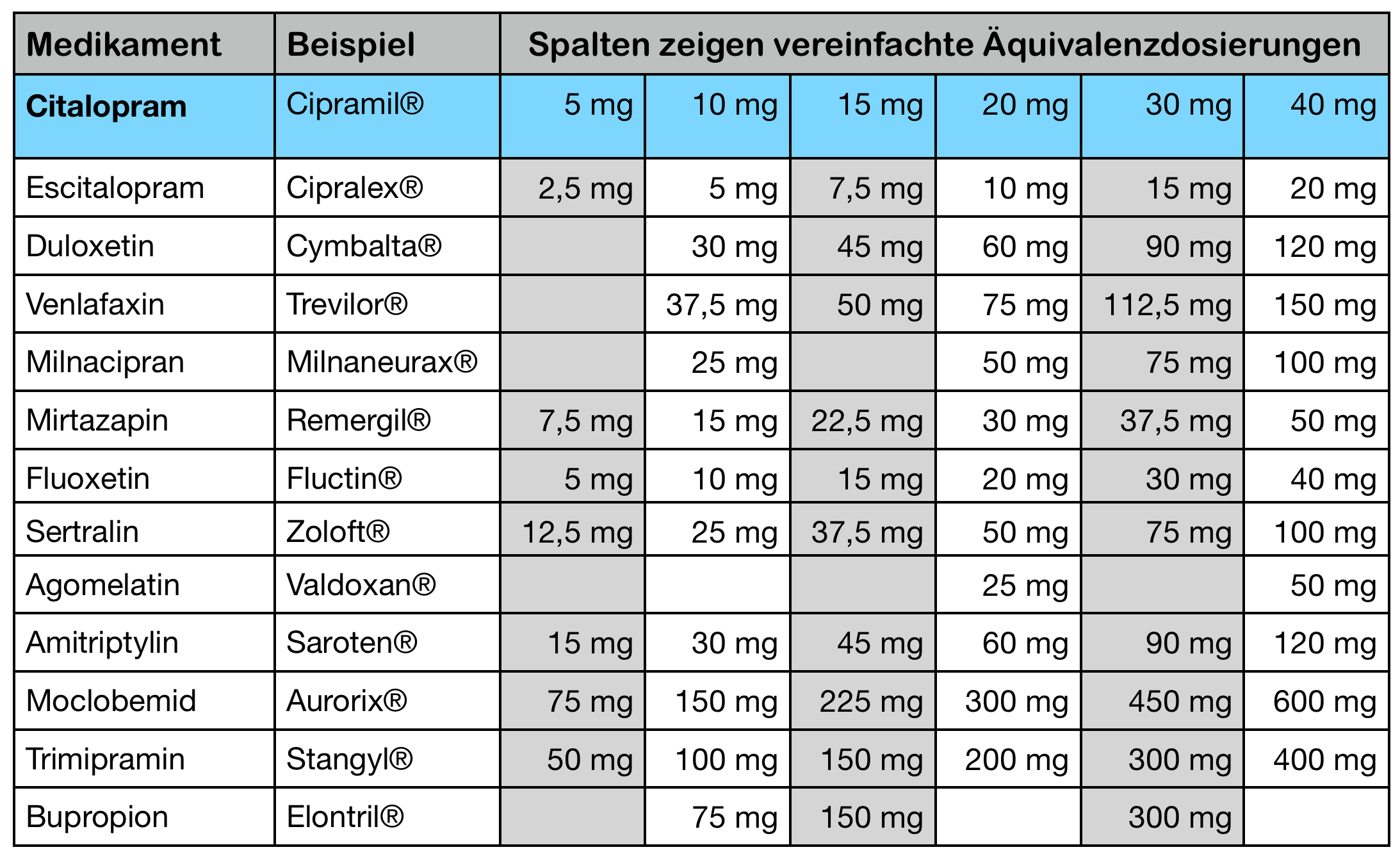
Die resultierenden Dosierungen finde ich klinisch plausibel. Sie bilden zwar nicht das genaue und von Substanz zu Substanz unterschiedliche Wirkspektrum ab, als Anhalt für vergleichbare Dosierungen vergleichbarer Wirkstärken finde ich sie aber gut verwendbar.
Was haltet ihr von dieser Überlegung? Sind die Werte plausibel? Entsprechen sie eurer klinischen Praxis? Macht eine solche Tabelle Sinn? Oder sind die Vereinfachungen, die ihr zugrunde liegen, zu groß?
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
- Hayasaka Y, Purgato M, Magni LR, Ogawa Y, Takeshima N, Cipriani A, et al. Dose equivalents of antidepressants_ Evidence-based recommendations from randomized controlled trials. Journal of Affective Disorders. Elsevier; 2015 Jul 15;180(C):179–84. ↩︎
Duloxetin
Duloxetin
- ist ein Serotonin- und Noradrenalin-Wiederaufnahmehemmer (SNRI).
- ähnelt pharmakologisch dem Venlafaxin
- wird oft bei Depressionen mit somatischen Anteilen und Somatisierungsstörungen eingesetzt.
- ist zugelassen und bewährt in der Therapie der generalisierten Angststörung.
- kann deutliche Absetzsymptome verursachen.
- ist inzwischen als Generikum erhältlich, aber auch die Generika sind gegenwärtig noch deutlich teurer als andere SSRI und SNRI.
Geschichte
Duloxetin wurde 2004 zunächst zur Behandlung von Schmerzen bei diabetischer Polyneuropathie sowie zur Behandlung von Frauen mit Belastungsharninkontinenz zugelassen. Später folgten die Zulassungen zur Behandlung von Depressionen und generalisierten Angststörungen.
Pharmakologie
Duloxetin ist ein Serotonin- und Noradrenalin-Wiederaufnahmehemmer. Sehr viel geringer ausgeprägt hemmt es auch bestimmte Dopamin-Rezeptoren.
Duloxetin wird im wesentlichen von den Cytochromen P450 1A2 und 2D6 metabolisiert und renal ausgeschieden.
Klinischer Einsatz
Viele Ärzte betrachten Duloxetin als einen etwas nebenwirkungsärmeren Nachfolger des Venlafaxins. Es gehört als SNRI pharmakologisch in die gleiche Untergruppe, hat aber bei höheren Dosierungen erfahrungsgemäß etwas weniger Nebenwirkungen.
Vermarktet wurde es zu Beginn sehr stark als Medikament zur Behandlung von Somatisierungsstörungen und bei begleitenden Schmerzen. Daher assoziieren viele Ärzte es auch mit diesen recht häufigen Syndromen. Pharmakologisch gibt es aber keinen überzeugenden Grund, warum Duloxetin hier wirksamer sein sollte als andere SNRI.
Dosierung
- Startdosis: 60 mg/Tag.
- Empfohlene Erhaltungsdosis: 60 mg/Tag.
- Bei unzureichender Wirksamkeit kann auf die Höchstdosis von 120 mg/Tag gesteigert werden.
- Bei Angststörungen wird eine Startdosis von 30 mg/Tag empfohlen.
Nebenwirkungen
Duloxetin kann wie alle SNRI unter anderem Übelkeit, gastrointestinale Beschwerden, Unruhe und sexuelle Dysfunktionen verursachen. Vor allem plötzliches Absetzen kann zu typischen Absetzsymptome führen.
Mein persönliches Fazit
Obwohl Duloxetin seit 2014 als Generikum erhältlich ist, ist es gegenwärtig immer noch deutlich teurer als das in der Wirkung meiner Einschätzung nach gleichwertige Venlafaxin. Allerdings verursacht es meiner Einschätzung nach im höheren Dosisbereich weniger Nebenwirkungen, insbesondere weniger Unruhe und Getriebenheit als Venlafaxin. Die Patienten sind daher mit der Behandlung spürbar zufriedener. Ich verordne oft als Startdosis 30 mg/Tag, die ich nach drei Tagen auf 60 mg/Tag steigere. 90 mg verordne ich eher bei schweren Depressionen und Angststörungen. Die zugelassene Höchstdosis von 120 mg/Tag vermeide ich für die langfristige Behandlung, da unter dieser Dosis Unruhe und Getriebenheit häufig sind. Zu Beginn der Behandlung mit Duloxetin, insbesondere nach etwa zwei Wochen, erfrage ich sehr engmaschig und ausführlich suizidale Impulse.
Eure Erfahrung mit Duloxetin?
Welche Erfahrungen habt ihr mit Duloxetin gemacht? Ist es besser als Venlafaxin? Schreibt eure Erfahrungen in die Kommentare!
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Welches Antidepressivum gebe ich wem?
Cipramil, Cipralex, Cymbalta, Trevilor. Wem gebe ich denn nun wann welches Antidepressivum?
- Bei Patienten, die einen sehr stark reduzierten Antrieb haben, beginne ich mit Duloxetin (Cymbalta), Zieldosis 60-90 mg.
- Bei etwas reduziertem und normalem Antrieb verordne ich im ersten Schritt Citalopram, Zieldosis 40 mg pro Tag. In der Regel führt dies zu einem guten Ergebnis.
- Reicht der Erfolg nicht, wechsele ich bei einer Depression mit reduziertem Antrieb zügig (zwei Wochen) auf Duloxetin (Cymbalta), weil dies nicht nur die Serotonin Wiederaufnahme hemmt, wie das Citalopram, sondern zusätzlich noch die Noradrenalin Aufnahme hemmt, was den Antrieb steigert.
- Bei Patienten mit einem normalen Antrieb wechsele ich erst nach etwa 3-4 Wochen ohne erkennbaren Therapieerfolg auf Duloxetin.
- Bei gesteigertem Antrieb und insbesondere bei Schlafstörungen bevorzuge ich Mirtazapin (Remergil) zur Nacht. Dies empfehle ich aber nur, wenn kein Gewichtsproblem besteht und nachdem ich über die Möglichkeit einer Gewichtszunahme unter Mirtazapin informiert habe und der Patient zustimmt. Ich beginne dann mit 15 mg zur Nacht. Je nach Schwere der Schlafstörung und Agitation steigere ich Mirtazapin auf bis zu 45 mg pro Tag. Reicht das, um die Schlafstörung zu beheben und den Antrieb zu normalisieren, bleibe ich bei 15 mg Mirtazapin zur Nacht und ergänze 20-40 mg Citalopram am Morgen.
Mit diesem Algorithmus komme ich in 95 % der Fälle hin. Reicht die Wirkung nicht aus oder kommt es zu Nebenwirkungen, verwende ich folgende Austauschpräparate:
- Citalopram (Cipramil) wird nicht vertragen: -> Escitalopram (Cipralex) versuchen. Beide sind reine Serotonin-Wiederaufnahme Hemmer und werden in der Regel recht gut vertragen und sind sehr wirkstark.
- Duloxetin wirkt nicht stark genug: -> Venlafaxin versuchen. Beide hemmen sowohl die Serotonin Wiederaufnahme als auch die Noradrenalin Wiederaufnahme. Venlafaxin hemmt in hoher Dosis unerwünschterweise auch die Dopamin Wiederaufnahme und kann daher wahnhafte Symptome triggern oder verstärken und es macht oft stärker unruhig als Duloxetin, wirkt aber in einzelnen Fällen besser.
Was ist mit den „Alten Antidepressiva“ ?
- Clomipramin gebe ich manchmal als Augmentation bei Zwangserkrankungen.
- Amitriptylin gebe ich manchmal bei chronifizierten Schmerzstörungen.
- Fluoxetin, Fluvoxamin, Mianserin, Paroxetin und die ganzen anderen älteren Antidepressiva gebe ich nur nach Regel 1: Hat schon mal geholfen, dann verordne ich sie wieder. Ansonsten verwende ich sie nicht.
Wenn das alles nicht hilft?
- Augmentation mit Lithium. Hilft oft.
- Augmentation mit Schilddrüsenhormon. Hilft selten. Mache ich nur in Einzelfällen.
Was noch zu beachten ist:
- Schwere wahnhafte Depression: EKT.
- Bei Vorliegen einer wahnhaften Komponente oder wahnähnlichem Grübeln ein niedrigdosiertes Neuroleptikum ergänzen.
- Bei Patienten mit sehr großer Angst und keiner Abhängigkeit in der Vorgeschichte ein Benzodiazepin erwägen.
- Bei Suizidalität ein Benzodiazepin ergänzen.
- Den normalen Zeitverlauf der Besserung würdigen: Etwa zwei Wochen nach Beginn einer antidepressiven Medikation kommt oft eine Antriebssteigerung, nach etwa vier Wochen kommt oft die Stimmungsverbesserung. Angststörungen verbessern sich etwa nach vier bis sechs Wochen, Zwangsstörungen oft erst nach sechs bis zwölf Wochen.
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
