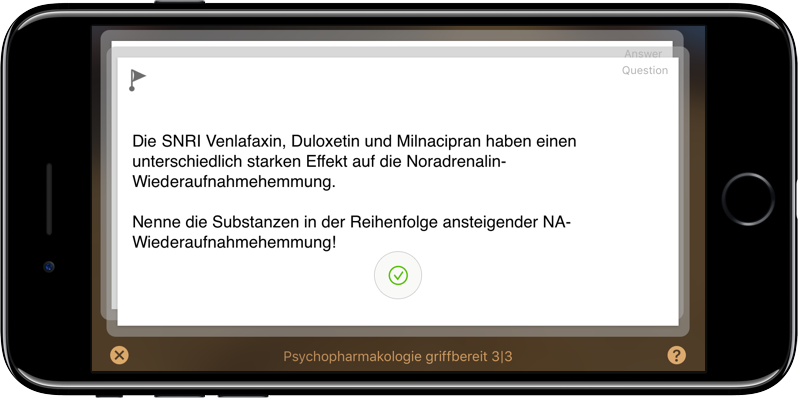
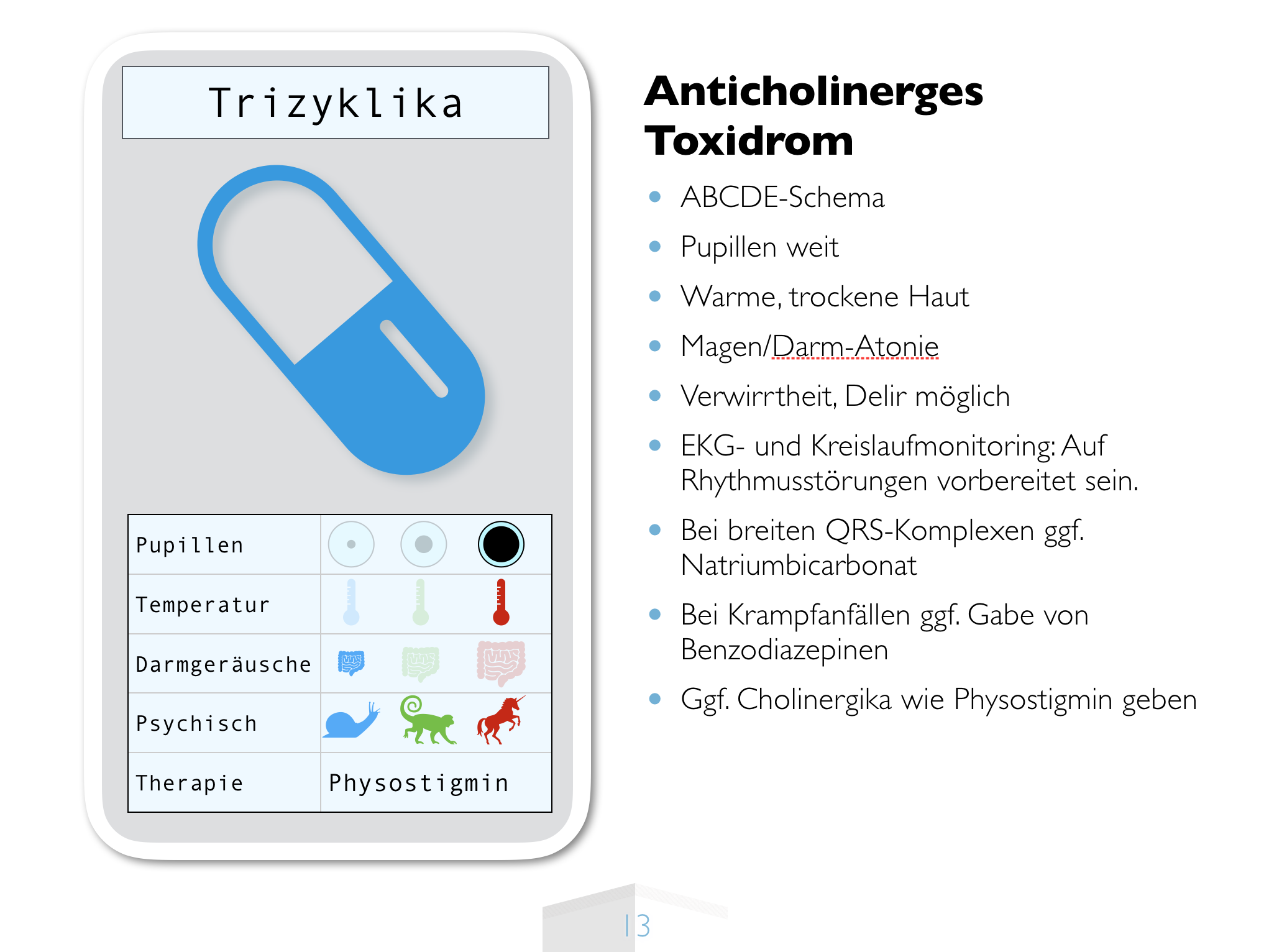
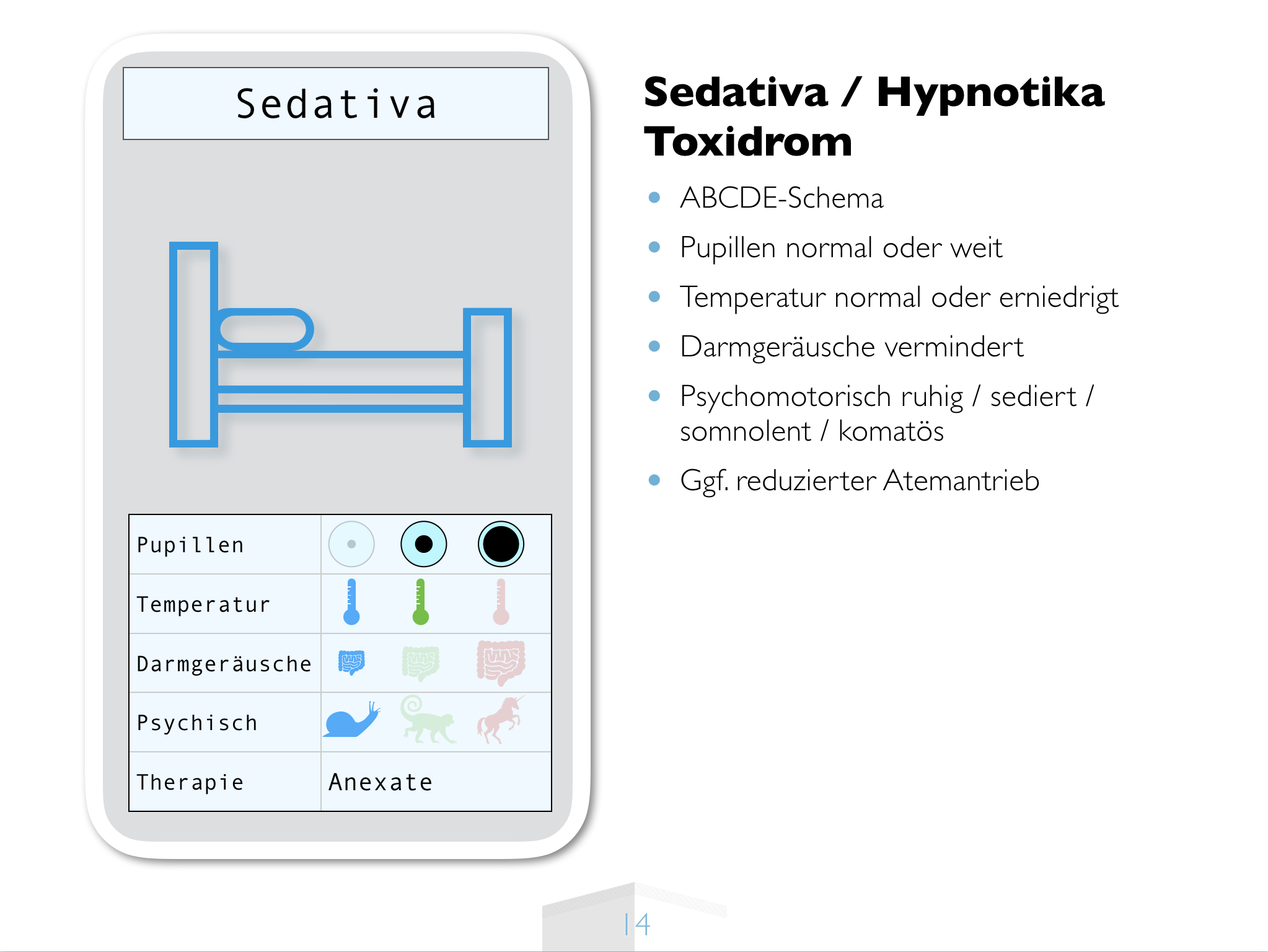
Das Wirkprinzip dopaminantagonistischer Antipsychotika
Alle Antipsychotika (umgangssprachlich Neuroleptika) blockieren den Dopamin D2 Rezeptor. Dies begründet wahrscheinlich einen wesentlichen Teil der antipsychotischen Wirkung. (Darüber hinaus blockieren alle Antipsychotika auch noch weitere Rezeptoren, was teilweise zur Wirkung beiträgt, teilweise Nebenwirkungen verursacht.)
Dopamin ist im Gehirn an einer ganzen Reihe von Regelungsmechanismen beteiligt. Möglicherweise Belohnung versprechenden Informationen eine besondere Bedeutung zuzumessen, ist eine davon. Während einer akuten Psychose ist diese Achse überaktiv, was sich psychopathologisch darin äußert, dass auch tatsächlich völlig unwichtigen Reizen eine hohe Bedeutung zugemssen wird, und plötzlich sieht der Betroffene in jedem Schatten einen Verfolger und leitet aus jedem Knacken im Radio ab, dass eine Abhöreinrichtung für ihn eingebaut sei. Diese überaktive Dopaminaktivität reduzieren und damit wieder zu normalisieren ist der gewünschte und beabsichtigte Teil der Dopaminblockade, die alle Neuroleptika verursachen. Das ist der Grund, warum wir bei akuten Psychosen erfolgreich mit Dopaminantagonisten behandeln.
Unerwünschte Wirkungen der Dopamin-Blockade
- Schon diese zunächst erwünschte Reduzierung der Dopamin-Aktivität in diesem System kann, sobald die akute Psychose abgeklungen ist, problematisch werden. Lange verabreichte, hochdosierte Dopamin D2 Antagonisten können Freudlosigkeit (=Anhedonie), Antriebsstörungen und Initiativlosigkeit verursachen. Und das verwundert nicht, da Dopamin ja, wie oben beschrieben, vom Gehirn gebraucht wird, um zu erkennen, welchem Reiz, welcher Idee und welchem Plan zu folgen es sich lohnt.
- Da Dopamin im Bewegungssystem eine wichtige Rolle spielt, kann eine zu ausgeprägte Dopamin-Blockade Bewegungsstörungen wie beim M. Parkinson auslösen. (Beim M. Parkinson selbst kommt es ja zu einem Verlust von Dopamin freisetzenden Neuronen.)
- Die Veränderung der Verfügbarkeit von Dopamin kann zu einer als sehr unangenehm empfundenen Sitzunruhe (Akathisie) führen. Die Betroffenen bewegen unaufhörlich die Beine und können nicht ruhig sitzen oder liegen. Umhergehen hilft kurzfristig.
- Dopamin ist auch der “Prolactin inhibiting factor”, eine Dopamin Blockade erhöht daher die Prolaktin Ausschüttung (Hyperprolaktinämie) und das kann zu einer unerwünschten Milchproduktion führen.
Dopamin Partialagonismus
Nun gibt es einige Antipsychotika, die den Dopamin-Rezeptor nicht nur blockieren, sondern zu einem kleinen Teil auch aktivieren können. Zwar tun sie das nicht, wie das gesunde Gehirn es macht, indem die davorgeschaltete Nervenzelle im richtigen Moment an der genau richtigen Stelle aktiv ein Dopamin Signal auslöst. Vielmehr wird durch den kontinuierlichen Medikamentenspiegel die Wahrscheinlichkeit, das der Dopamin-Rezeptor aktiviert wird, durch das partialagonistische Medikament etwas höher gehalten. Das kann dann mit oder ohne ein vorhergeschaltetes Dopamin-Signal zu einer Aktivierung des Rezeptors führen. Man stellt sich vor, dass die Tür der Dopamin-Übertragung so einen Spalt breit offen bleibt.
Man erhofft sich davon zum einen, dass Anhedonie, Antriebsstörungen und Bewegungsstörungen weniger ausgeprägt auftreten und zum anderen, dass sich die Negativsymptomatik der Schizophrenie besser zurückbildet als unter den üblichen Antipsychotika, die oft nur einen geringen therapeutischen Einfluß auf Negativsymptome haben.
Doch zu viel intrinsische dopaminerge Aktivität ist auch nicht gut, dann hötte man die gleichen Nachteile wie bei der Behandlung mit dopaminergen Medikamenten wie bei der Therpie des M. Parkinson. Das Hauptproblem sind hier Akathisie und Unruhe.
Ausmaß der intrinsischen dopaminergen Aktivität
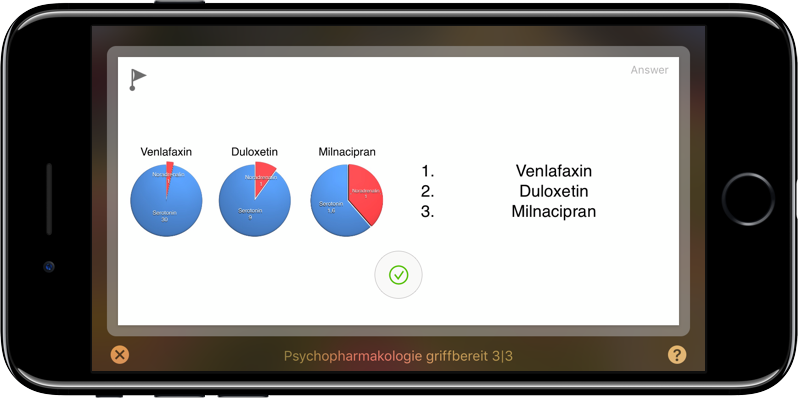
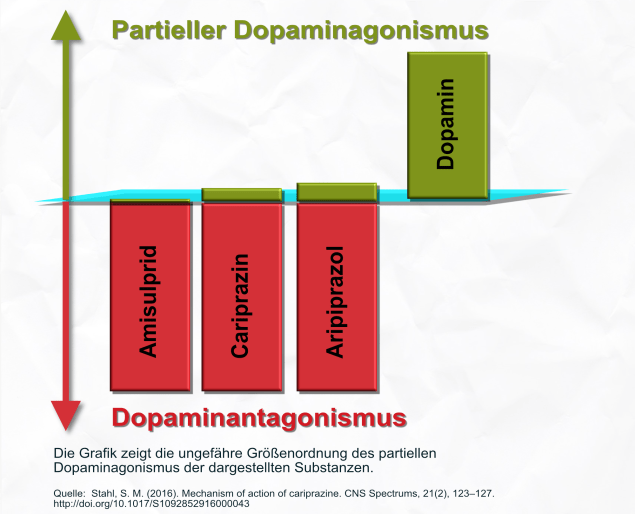
Es gibt aktuell drei Antipsychotika mit einer relevanten intrinsischen dopaminergen Aktivität, und deren Namen fangen mit den Buchstaben A, B und C an. Es sind:
– Aripiprazol – Brexpiprazol – Cariprazin
Aripiprazol hat eine etwas höhere intrinsische dopaminerge Aktivität, und es wird auch öfter mit Akathisie in Verbindung gebracht. Brexpiprazol ist zwar seit kurzem in der EU zugelassen, spielt aber in Deutschland praktisch noch keine Rolle. Seine intrinsische Aktivität ist ungefähr so hoch wie die von Cariprazin. In der Grafik oben würde Brexiprazol genau so aussehen wie Cariprazin. Cariprazin hat im Vergleich zu Aripiprazol eine etwas mildere intrinsische Aktivität, und den Studien nach ist die Verträglichkeit, insbesondere in Bezug auf Akathisien, besser. Es zeigt in den bisherigen Studien eine bessere Wirksamkeit auf Negativsymptome, möglicherweise aufgrund der dopaminergen Komponente. Die Grafik oben habe ich erstellt, um zu zeigen, dass alle drei Substanzen Amisulprid als Vertreter der Antipsychotika ihne relevante intrinsische Aktivität) überwiegend die Übertragung von Dopamin blockieren, so auch Aripiprazol und Cariprazin. Cariprazin hat eine etwas mildere intrinsische dopaminerge Aktivität als Aripiprazol, was mit einer besseren Verträglichkeit einhergehen kann. Die Größenverhältnisse sind nicht mathematisch korrekt, sie repräsentieren keine Meßwerte der Substanzen, sie sind nur ein optischer Anhalt, um sich eine Größenvorstellung der Effekte zu machen. Ich habe die Größenverhältnisse zwischen der Blockade und der Aktivität selbst frei gewählt. Das Verhältnis der intrinsischen Aktivität von Aripiprazol und Brexpiprazol/Cariprazin habe ich an [1] angelehnt, aber auch nicht mathematisch exakt dargestellt.
P.S.
Auf meiner Suche nach einem besseren Programm zur Erstellung eigener Grafiken habe ich den Weihnachts-Sale von Affinity-Designer auf dem iPad genutzt und zugeschlagen. Macht mir bislang Spaß… 🙂
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
- Stahl, S. M. (2016). Mechanism of action of cariprazine. CNS Spectrums, 21(2), 123–127. http://doi.org/10.1017/S1092852916000043 ↩


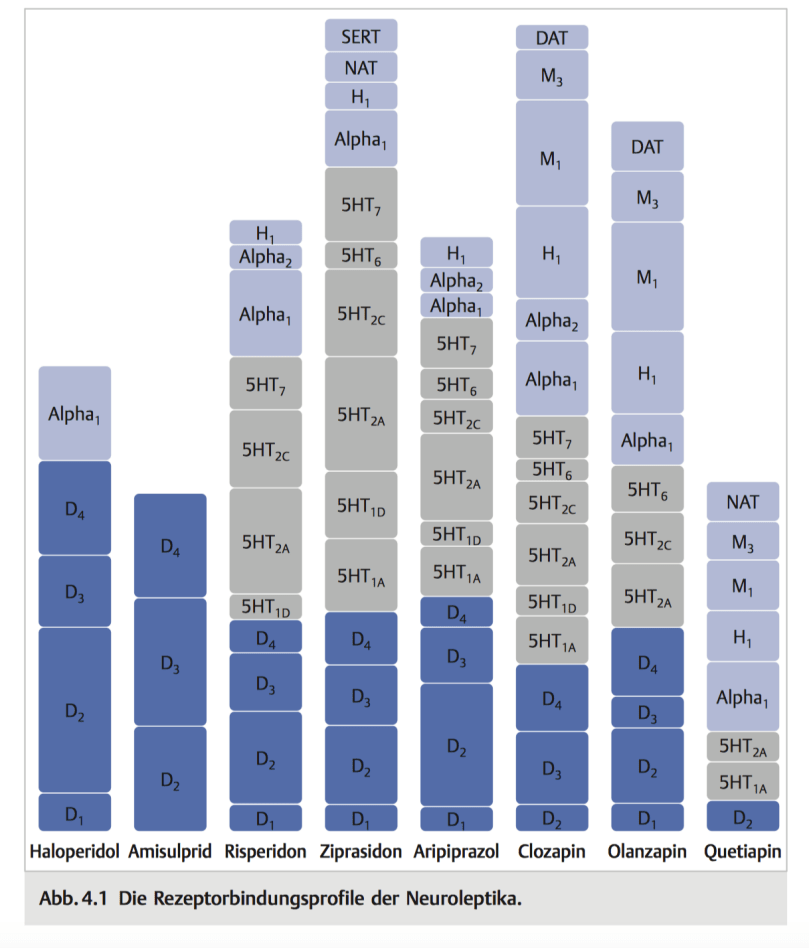










 Warum Clozapin auch bei sonst therapieresistenten Patienten manchmal besonders gut wirkt, ist letztlich nicht geklärt. Man vermutet, dass die relativ starke D3 und D4-Blockade bei relativ schwacher D2-Blockade eine Rolle spielen kann. Die antiserotonerge 5HT2A-Blockade könnte über eine hieraus resultierende erhöhte Dopaminausschüttung in bestimmten Hirnarealen für die gering bis gar nicht vorhandenen EPMS-Symptome verantwortlich sein. Man kann nun lange grübeln, welches andere Antipsychotikum dem Clozapin am ehesten ähnelt. Ich würde in Übereinstimmung mit vielen Psychopharmakologen sagen, dass Olanzapin ebenfalls eine relativ ausgeprägte D3/D4-Blockade macht, allerdings auch eine stärkere D2-Blockade. Wie Clozapin blockiert es den 5HT2A-Rezeptor, und es hat ebenfalls eine recht ausgeprägte sedierende Eigenschaft, vermittelt über die Histamin- und Muskarin-Rezeptorblockaden.
Warum Clozapin auch bei sonst therapieresistenten Patienten manchmal besonders gut wirkt, ist letztlich nicht geklärt. Man vermutet, dass die relativ starke D3 und D4-Blockade bei relativ schwacher D2-Blockade eine Rolle spielen kann. Die antiserotonerge 5HT2A-Blockade könnte über eine hieraus resultierende erhöhte Dopaminausschüttung in bestimmten Hirnarealen für die gering bis gar nicht vorhandenen EPMS-Symptome verantwortlich sein. Man kann nun lange grübeln, welches andere Antipsychotikum dem Clozapin am ehesten ähnelt. Ich würde in Übereinstimmung mit vielen Psychopharmakologen sagen, dass Olanzapin ebenfalls eine relativ ausgeprägte D3/D4-Blockade macht, allerdings auch eine stärkere D2-Blockade. Wie Clozapin blockiert es den 5HT2A-Rezeptor, und es hat ebenfalls eine recht ausgeprägte sedierende Eigenschaft, vermittelt über die Histamin- und Muskarin-Rezeptorblockaden.