Es gibt einen neuen Videokurs: Der Psychopharmaka-Videokurs. In über 7,5 Stunden Videocontent erkläre ich Dir die Psychopharmakologie, vom Praktiker, für den Praktiker. Mehr als 3 der 7,5 Stunden sind exklusiver Content im Kurs, 4,5 Stunden des Contents gibt es in anderer, längerer oder anders zusammen gestellter Form schon hier auf YouTube. Aber zusammen geleitet Dich der Kurs durch das gesamte Gebiet der Psychopharmakologie. Schau doch mal rein:
e-learning
Neuer PsychCast: Psychiatrische Notfälle
In diesem Podcast spreche ich mit Britta vom Amboss Podcast über das richtige Handling von Psychiatrischen Notfällen. Wir erklären, wie man in Notfall Sicherheit herstellt, welche ersten Maßnahmen zu beachten sind und was für die psychiatrische Behandlung wichtig ist. Den Amboss-Videokurs „Psychiatrische Notfälle“ findest Du hier: http://go.amboss.com/psych-fortbildung.
Der Gutschein für einen Monat kostenfreien Amboss Zugang lautet „AMBOSS-PsychCast“. Wie Du ihn einlöst, findest Du hier: http://go.amboss.com/psychcast.
Neuer Videokurs: 30 Fragen für die Facharztprüfung Psychiatrie & Psychotherapie
Du bereitest Dich auf die Facharztprüfung Psychiatrie & Psychotherapie vor? Du fragst Dich, wie das alles abläuft, was gefragt wird und wie Du die Antworten strukturieren kannst? Du hättest am liebsten ein ganz persönliches Coaching zur Vorbereitung? Dann bist Du hier genau richtig! Der Kurs ist zwar kein vollständiges Repetitorium, aber ich erkläre, was häufig gefragt wird, wie man die Antworten strukturieren kann und beantworte viele häufig gestellte Fragen auch beispielhaft im Kurs. Damit bist Du schon mal ganz gut auf den Ablauf vorbereitet! Den Kurs findest Du hier.
Ein neuer Videokurs ist draußen: Segen und Fluch der Antidepressiva
Ich habe einen neuen Videokurs veröffentlicht, und dieses mal richtet er sich an jede und jeden, der Antidepressiva einnimmt, überlegt, einzunehmen oder verschreibt.
Ich stelle ganz ausführlich dar, bei welchen Krankheiten der Nutzen der Antidepressiva wie hoch ist, auch im Vergleich zur Psychotherapie, und was man sich also erwarten kann.
Und ich stelle einige Nachteile der Antidepressiva dar, insbesondere gehe ich ausführlich auf das Absetzsyndrom ein.
Am Ende des Kurses kannst Du Dir hoffentlich ein besseres Bild davon machen, ob die Vorteile in bestimmten Situationen die Nachteile überwiegen oder nicht.
Einen kurzen Trailer zum Kurs habe ich hier veröffentlicht:
Click diesen link zur kostenlosen Vorschau und Einleitung des Kurses.
Alles, was Du über Duloxetin wissen möchtest
Ein neues Video ist online: Alles, was Du über Duloxetin wissen möchtest. In bester PsychCast Manier mit Lakritz-Tee und allen Informationen über das Medikament, die Du Dir nur so wünschen kannst. Schau mal rein!
Amboss-Videokurs Psychiatrische Notfallsituationen
Es ist soweit! Nach langer Vorbereitung mit den tollen Leuten von Amboss haben wir zusammen einen ausführlichen Videokurs zu psychiatrischen Notfällen gemacht! Im Videokurs erkläre ich zunächst ausführlich, welches grundsätzliche Verhalten bei psychiatrischen Notfällen sinnvoll ist. Danach erkläre ich anhand von praktischen Beispielen (Notfallsituationen inkl. PsychKG, Notfallsedierung etc., Suizidalität, Psychose, Delir, Alkoholintoxikation, Amphetaminintoxikation) wie man in diesen Situationen sicher und medizinisch zielgerichtet vorgeht. Dabei können alle Inhalte anhand des Amboss Online-Materials weiter vertieft werden. Wenn ihr den Kurs absolviert und den Abschlusstest bestanden habt, erhaltet ihr 17 CME Punkte! Schaut hier vorbei: go.amboss.com/psych-fortbildung
Wirkstärke von Antidepressiva und Psychotherapie nach Indikation

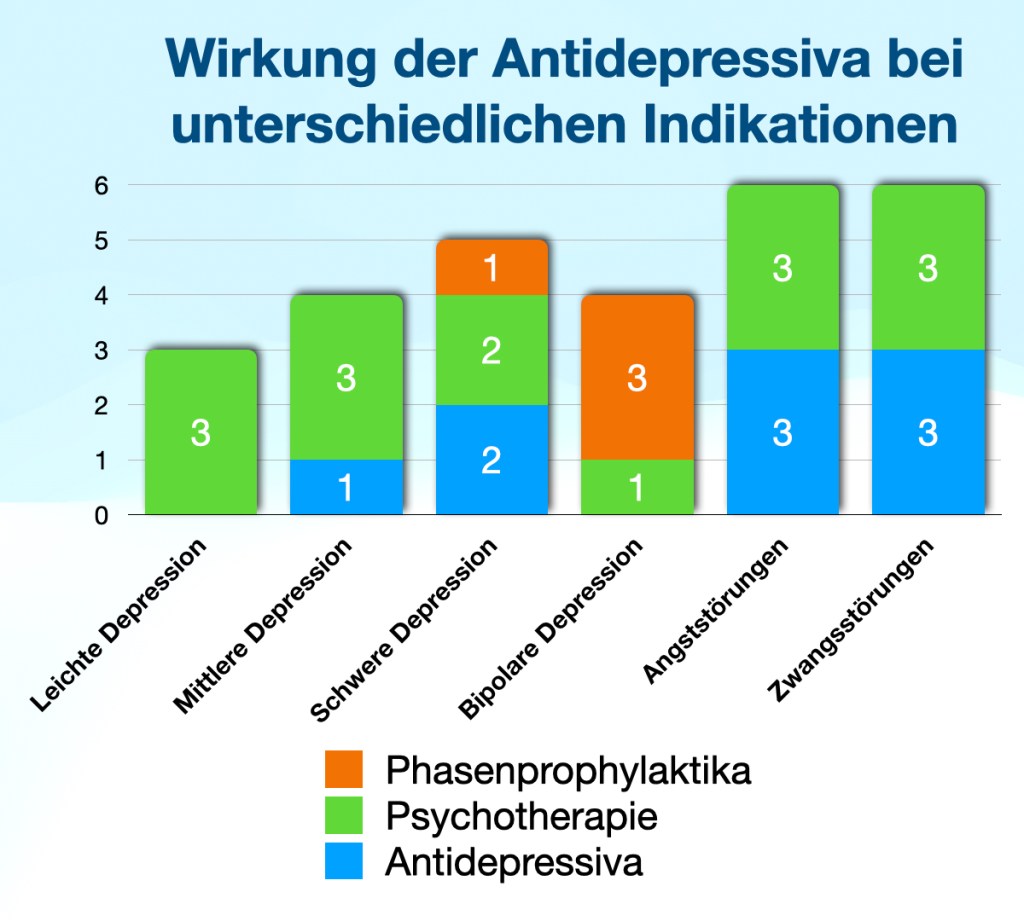
Liebe Followerpower!
Ich erstelle gerade eine Fortbildung, in der ich die Wirkstärke der Antidepressiva bei unterschiedlichen Indikationen einordnen möchte. Zur vereinfachten Verdeutlichung habe ich diese bildhübschen Grafiken entworfen. Die Datenquelle hierfür ist meine persönliche subjektive Einschätzung.
Nun meine Fragen an euch: Gibt es da eine vernünftige, zitierbare Studie, die belastbare Zahlen auf dieser Betrachtungsebene hergibt? Oder wenn nein: Stimmt ihr meiner Einschätzung zu oder würdet ihr die Wirksamkeit der beiden Interventionen bei einer der Indikationen oder bei allen anders einschätzen?
Das Bild ist creative commons, ihr dürft es gerne frei verteilen und mal nachfragen, wer das wie sieht!
Schreibt mir eure Meinung sehr gerne in die Kommentare!
Die PsychCast News #10 sind online!
PsychCast News 10 Shownotes
- https://doi.org/10.1016/ S0140-6736(20)30367-6
- „Tabak-Crackdown“: Warnhinweise auf jeder Zigarette
- https://www.aerzteblatt.de/nachrichten/143453/Adipositas-Orales-Semaglutid-erzielt-15-Gewichtsreduktion?
- https://www.aerzteblatt.de/nachrichten/143460/Naturwirkstoff-des-Goldregens-kann-Rauchentwoehnung-unterstuetzen
- Cannabis erhöht bei jungen Männern Psychoserisiko stärker als bei…
- RUPERT
- In der Schwangerschaft ist möglicherweise nicht nur Valproat ein…
- Dreier JW, Bjørk M, Alvestad S, et al. Prenatal Exposure to Antiseizure Medication and Incidence of Childhood- and Adolescence-Onset Psychiatric Disorders. JAMA Neurol. Published online April 17, 2023. doi:10.1001/jamaneurol.2023.0674
- Prof. Gerhard Gründer und Linda Kunz: Herz & Seele
- Rechtsgrundlagen stationärer psychiatrischer Behandlungen
Videokurs Rechtsgrundlagen stationärer psychiatrischer Behandlungen

 Leute, es ist soweit! Der Videokurs „Rechtsgrundlagen stationärer Behandlungen ist fertig und online. Ihr findet in hier.
Leute, es ist soweit! Der Videokurs „Rechtsgrundlagen stationärer Behandlungen ist fertig und online. Ihr findet in hier.
- 90 Minuten Video
- 25 Seiten Script
- Aktuell und verläßlich!
Für wen eignet sich der Kurs?
Du arbeitest auf einer geschlossenen psychiatrischen Station? Dir wird etwas schwindelig, wenn Du an die komplizierten juristischen Grundlagen stationärer Behandlungen denkst?
Z.B.:
- Darf ich beim PsychKG vor richterlicher Genehmigung isolieren?
- Wie sieht ein Attest für eine Isolierung nach BtG aus?
- Was bedeutet eigentlich “Übergesetzlicher Notstand”?
Inhalte
In diesem Videokurs erkläre ich sehr detailliert alles, was Du über die juristischen Grundlagen wissen musst, um rechtssicher auf einer geschützten Station ärztlich tätig zu sein. Du erfährst die gesetzlichen Regelungen von Unterbringungen, Isolierungen, Fixierungen und Zwangsmedikationen; Du erfährst, wie Du praktisch vorgehen musst und welche Fallstricke zu beachten sind.
Die Videos dauern zusammen ca. 90 Minuten, ergänzt wird der Kurs durch ein Script, in dem alles Wichtige zusammengefasst ist und auch Beispielatteste enthalten sind.
Auch als Vorbereitung auf die Facharztprüfung Psychiatrie & Psychotherapie ist er sehr gut geeignet!
Bezüglich des PsychKGs bezieht sich der Kurs auf die Regelungen in NRW, alle anderen Bereiche gelten in ganz Deutschland.
Kosten
Der Kurs kostet 49 € für Videos und Script. Der Zugang bleibt unbegrenzt bestehen, so dass Du auch von alle Aktualisierungen profitieren werdet.
Schau dir die Vorschau und die Übersicht hier an und schreib Dich am besten gleich in den Kurs ein!
Alles, was Du über Escitalopram und Citalopram wissen möchtest
Diesen Text habe ich auch als Video aufgezeichnet, das findest du hier.
Ich habe das Kapitel für die nächste Auflage des Buches (die aber nicht vor 2023 kommen wird) überarbeitet, besser lesbar gemacht und übersichtlicher gestaltet. Wie es gute alte Tradition ist, veröffentliche ich hier den Textentwurf (dieser Text steht daher ausnahmsweise unter Copyright). Ich bitte Euch, mir Rückmeldung zum Text zu geben, auf Fehler oder Unvollständigkeiten hinzuweisen und mir zu sagen, wie ich es verständlicher beschreiben könnte.
Ansonsten: viel Spaß mit diesem Kapitel zu Escitalopram / Citalopram!
3.6.2 Escitalopram und Citalopram
- Citalopram ist seit den 90er-Jahren auf dem Markt. Sein wirksamer Bestandteil ist das Escitalopram, das inzwischen zunehmend häufiger eingesetzt wird.
- beide sind selektive Serotonin-Wiederaufnahmehemmer (SSRI).
- werden eingesetzt gegen Angsterkrankungen, Depressionen und Zwangserkrankungen.
- sind zumeist gut verträglich.
- Allerdings müssen bei beiden regelmäßig EKG-Kontrollen durchgeführt werden, weil beide die QTc-Zeit verlängern können.
- 10 mg Escitalopram entsprechen in ihrer Wirkung zumindest 20 mg Citalopram, aus bestimmten Gründen vielleicht sogar 30 bis 40 mg Citalopram.
- Escitalopram ist genauso wirksam und im Zweifel nebenwirkungsärmer, daher gibt es keinen triftigen Grund mehr, Citalopram zu verordnen.
Seit den 90er-Jahren ist Citalopram eines der am häufigsten verschriebenen Psychopharmaka. Das liegt unter anderem daran, dass Depressionen und Angststörungen sehr häufig sind, und dass Citalopram meist gut verträglich und wirkstark ist. Mit Escitalopram steht nun auch das wirksame Enantiomer des Citaloprams zur Verfügung, das möglicherweise sogar weniger Nebenwirkungen hat. Deswegen ist es für viele Psychiater das Antidepressivum der ersten Wahl geworden, vor Citalopram.
In diesem Kapitel beschreibe ich beide Substanzen zusammen, und weise auf Unterschiede hin, wenn sie von Bedeutung sind. Das betrifft insbesondere die Dosierung: 10 mg Escitalopram entsprechen 20 – 40 mg Citalopram. Auch die Nebenwirkungen können sich unterscheiden: Citalopram gilt als etwas nebenwirkungsreicher, weil auch das nicht wirksame R-Enantiomer Nebenwirkungen verursachen kann.
Pharmakologie
Was sind Enantiomere?
Citalopram besteht aus zwei Enantiomeren. Enantiomere verhalten sich wie die linke Hand zur rechten Hand. Wenn man seine linke Hand auf die rechte Hand legt, sieht man, dass diese nicht deckungsgleich sind. Der Daumen der linken Hand liegt über dem kleinen Finger der rechten Hand und der kleine Finger der linken Hand liegt über dem Daumen der rechten Hand. Die beiden Hände sind spiegelbildlich. Genau so kommen die meisten Moleküle in der Natur vor. Häufig hat nur eine der beiden Molekülvarianten eine chemische Wirkung. Stellen Sie sich einen Rezeptor diesbezüglich wie einen Handschuh vor. In einen linken Handschuh passt auch nur eine linke Hand. Genauso verhält es sich mit den beiden Molekülen, die im Citalopram enthalten sind. Citalopram ist eine Mischung aus gleichen Teilen S-Citalopram und R-Citalopram. Das wirksame Enantiomer ist das S-Citalopram, kurz genannt Escitalopram. Nur dieses entfaltet die gewünschten Wirkungen. In 20 mg Citalopram sind 10 mg S-Citalopram (= Escitalopram) und 10 mg des wirkungslosen R-Citalopram enthalten. Daher entsprechen 10 mg Escitalopram zumindest 20 mg Citalopram. Da das nicht-wirksame R-Enantiomer des Citaloprams aber vielleicht Wirkungen des L-Enantiomers blockiert, sehen viele die Äquivalenzdosis sogar höher, so könnten 10 mg Escitalopram auch 30 – 40 mg Citalopram entsprechen. Und da das nicht-wirksame R-Enantiomer des Citaloprams im Verdacht steht, sehr wohl zu den Nebenwirkungen beizutragen, gilt Citalopram als nebenwirkungsreicher als Escitalopram.
Pharmakodynamik
Escitalopram und Citalopram sind reine selektive Serotonin-Wiederaufnahmehemmer (SSRI). Sie haben praktisch keine Wirkung auf den Noradrenalin-Stoffwechsel und auf andere Rezeptoren. Daher verursachen sie typischerweise keine Müdigkeit oder Gewichtszunahme.
Pharmakokinetik
Beide Substanzen werden in der Leber hauptsächlich vom Cytochrom P450-2C19 in weitere wirksame Metabolite umgewandelt, die dann über die Niere ausgeschieden werden. Die Halbwertszeit von Escitalopram liegt bei ca. 30 Stunden, die des Citaloprams bei ca. 36 Stunden. Beide haben wirksame Metabolite mit teilweise deutlich längeren Halbwertzeiten.
Wechselwirkungen mit anderen Arzneimitteln
In Kombination mit anderen serotonergen Substanzen wie MAO-Hemmern, Opioiden u. a. kann ein Serotonin-Syndrom (siehe Kapitel 3.7.1) auftreten. Ansonsten sind Wechselwirkungen selten.
Klinischer Einsatz
Depressionen
Bei leichtgradigen depressiven Episoden, die nicht im Rahmen einer rezidivierenden Depression auftreten, sondern eher als psychoreaktiv eingestuft werden, ist die Therapie der ersten Wahl die Psychotherapie. In dieser Indikation überwiegen die möglichen Nachteile einer Pharmakotherapie oft den realistischerweise erwartbaren Nutzen, und die Leitlinienempfehlung sowie der Stand der Wissenschaft unterstützen ein zurückhaltendes Vorgehen in diesen Fällen.
Bei mittelgradigen und schweren depressiven Episoden empfiehlt sich in der Regel eine Kombination aus Psychotherapie und Pharmakotherapie.
In dieser Indikation beobachtet man oft nach ca. 2 Wochen eine Verbesserung des Antriebs, in dieser Phase können andererseits in einigen Fällen vermehrt Suizidgedanken auftreten. Nach vier bis sechs Wochen tritt oft auch die Verbesserung der Stimmungslage ein, der Antrieb normalisiert sich und gegebenenfalls begleitend vorhandene Angstsymptome klingen ab.
Nach einmaliger depressiver Episode sollte man spätestens sechs Monate nach Ende der Episode eine Dosisreduktion und das Absetzen erwägen. In diesen Fällen gibt es in den letzten Jahren einen Trend zu eher zu langen Erhaltungstherapien.
Bei rezidivierenden Depressionen können Erhaltungstherapien von mehreren Monaten und wenigen Jahren sinnvoll sein, in schweren Fällen auch Dauerbehandlungen.
Angsterkrankungen
Bei Angsterkrankungen ist die Therapie der ersten Wahl die Psychotherapie. Viele Patienten erleben hierdurch eine ausreichende Besserung der Symptomatik. Noch stärkere Effekte lassen sich erzielen, wenn man Psychotherapie und ein antidepressives Medikament kombiniert.
Citalopram und Escitalopram sind zugelassen zur Behandlung generalisierter Angsterkrankungen, der Panikstörung und bei der Posttraumatischen Belastungsstörung.
Escitalopram ist darüber hinaus auch zugelassen zur Behandlung der sozialen Phobie.
Bei Angsterkrankungen setzt man üblicherweise eher höhere Dosierungen ein. In dieser Indikation sind SSRI oft verlässlicher wirksam als in der Behandlung von Depressionen.
In der Therapie von Angst und Panik ist besonders viel Geduld erforderlich. Panikanfälle hören oft schon nach zwei bis vier Wochen auf; bis eine deutliche Abnahme der Ängste eintritt, können aber erfahrungsgemäß vier bis zwölf Wochen vergehen.
Wenn die Symptomatik abgeklungen ist, sollte man einige Monate bis zu zwei Jahren warten, bevor man die Medikation langsam reduziert und schließlich absetzt.
Zwangserkrankungen
Für die Behandlung der Zwangserkrankung ist nicht das Citalopram, wohl aber das Escitalopram zugelassen. In dieser Indikation wählt man am ehesten die höchste Escitalopramdosis, die vertragen wird, bei unter 65-Jährigen also 20 mg. Die Kombination mit Psychotherapie ist immer sinnvoll, der Behandlungserfolg kann sich langsam über mehrere Wochen und Monate aufbauen. Die Behandlung sollte bei schwereren Erkrankungen auf mehrere Jahre angelegt sein.
Dosierung Escitalopram
- Unter 65 Jahre: max. 20 mg Escitalopram/Tag
- Über 65 Jahre: max. 10 mg Escitalopram/Tag
- Patienten mit Leberfunktionsstörungen: max. 10 mg Escitalopram/Tag
- Therapeutischer Referenzbereich: 15 – 80 ng/ml
Dosierung Citalopram
- Unter 65 Jahre: max. 40 mg Citalopram/Tag
- Über 65 Jahre: max. 20 mg Citalopram/Tag
- Patienten mit Leberfunktionsstörungen: max. 20 mg Citalopram/Tag
- Therapeutischer Referenzbereich: 50 – 110 ng/ml
Nebenwirkungen
Übelkeit
Escitalopram und Citalopram können wie alle SSRI zu Übelkeit und anderen gastrointestinalen Beschwerden führen. Auch können Unruhezustände mit Symptomen wie Nervosität, Zittern und Unrast auftreten. Oft gehen diese Nebenwirkungen nach einigen Tagen der Behandlung wieder weg. Etwa 10 bis 30 % der Patienten sind zumindest in der Eindosierungsphase von Übelkeit betroffen.
In diesem Fall sollte zunächst einige Tage abgewartet werden. Geht die Übelkeit nicht von selbst weg, sollte die Dosis reduziert werden. Bleibt die Übelkeit bestehen, ist der Wechsel auf ein anderes Präparat der nächste Schritt.
QTc-Zeit-Verlängerung
Sowohl Citalopram als auch Escitalopram können zu einer dosisabhängigen QTc-Zeit-Verlängerung führen. Diese begünstigt das Auftreten einer bestimmten Herzrhythmusstörung, der Torsade-de-point Tachykardie, die tödlich enden kann. Daher sind regelmäßige EKG-Kontrollen erforderlich. Für beide Substanzen gibt es einen Rote-Hand-Brief, der auf die Gefahr einer dosisabhängigen QTc-Zeit-Verlängerung hinweist, die maximalen Dosierungen beschränkt und Kombinationen mit anderen die QTc-Zeit verlängernden Medikamenten untersagt. Ein vorbestehendes Long-QT-Syndrom ist eine Kontraindikation.
Wie bei allen Medikamenten, deren Einnahme das QTc-Intervall verlängern kann, sollte bei Gabe von Citalopram der Elektrolytstatus regelmäßig kontrolliert und ggf. normalisiert werden. Die Patienten sollten darauf hingewiesen werden, bei „Herzstolpern“, Luftnot oder Ähnlichem einen Arzt aufzusuchen.
Gefahr der Begünstigung einer manischen Episode bei bipolar Erkrankten
Die entscheidende pharmakologische Behandlung bei bipolaren Erkrankungen ist die Phasenprophylaxe. In manischen Phasen wird diese höher dosiert und mit einem Antipsychotikum kombiniert.
Auf der anderen Seite sollte man nicht jede depressive Episode im Rahmen einer bipolaren Erkrankung auch mit Antidepressiva behandeln. Dies birgt eine ernsthafte Gefahr, den Umschlag in eine Manie zu begünstigen und hilft bei dieser Patientengruppe oft viel weniger gegen die depressive Symptomatik, als dies bei unipolaren Depressionen der Fall ist1.
Sexuelle Funktionsstörungen
SSRI und SNRI können die Empfindlichkeit der Schleimhäute der Klitoris und des Penis für sexuelle Reize reduzieren. Dies kann zu einem verzögertem Orgasmus führen. Tatsächlich wird das SNRI Duloxetin gegen vorzeitigen Orgasmus verschrieben.
Diese sexuellen Nebenwirkungen können möglicherweise lange Zeit nach dem Absetzen der SSRI/SNRI bestehen bleiben; dies wird PSSD (Post-SSRI Sexual Dysfunction) genannt. (Siehe Kapitel 3.7.4)
Citalopram / Escitalopram in Schwangerschaft und Stillzeit
Beide Substanzen sollen in der Schwangerschaft nur nach gründlicher Abwägung von Risiken und möglichem Nutzen gegeben werden. Eine dänische Studie aus dem Jahr 20172 hatte Hinweise darauf gegeben, dass die Einnahme von SSRI in der Schwangerschaft das Risiko von psychiatrischen Erkrankungen bei den Kindern erhöhen könnte. Wenn Citalopram/Escitalopram abdosiert werden soll, dann sollte dies auch in der Schwangerschaft schrittweise erfolgen.
Beide Substanzen gehen in die Muttermilch über, daher wird vom Stillen mit Muttermilch abgeraten.
Absetzsymptome
Wie bei allen SSRI kann es nach dem Absetzen des Medikaments – insbesondere nach plötzlichem Absetzen – zu unangenehmen Absetzerscheinungen (siehe Kapitel 3.7.3) kommen.
Sonstige Nebenwirkungen
Weitere unerwünschte Wirkungen wie Mundtrockenheit, Magen-Darm-Beschwerden, Nervosität, Kopfschmerzen, Zittern, Herzklopfen, vermehrtes Schwitzen, Akkommodationsstörungen der Augen oder Kraftlosigkeit treten manchmal zu Beginn der Behandlung auf, legen sich aber meist nach wenigen Tagen.
Sinnvolle Kontrolluntersuchungen

Mein persönliches Fazit
Escitalopram ist ebenso wie Citalopram ein gut und sicher wirksames Antidepressivum. Bei beiden Medikamenten sind regelmäßige EKG-Kontrollen notwendig. Seit es keinen relevanten Preisunterschied zwischen den beiden Präparaten mehr gibt, bevorzuge ich Escitalopram. In der Behandlung von Ängsten, Depressionen und Zwangserkrankungen zeigt es eine gute und verlässliche Wirkung bei meist guter Verträglichkeit. Dabei halte ich das Ende der Pharmakotherapie im Blick, zu lange Behandlungen von symptomfreien Patienten nach einmaliger depressiver Episode halte ich nicht für richtig.
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
- DGBS e.V. und DGPPN e.V.: S3-Leitlinie zur Diagnostik und Therapie Bipolarer Störungen. Seite 181 ff.https://www.awmf.org/leitlinien/detail/ll/038-019.html ↩
- Liu X, Agerbo E, Ingstrup KG, Musliner K, Meltzer-Brody S, Bergink V et al. Antidepressant use during pregnancy and psychiatric disorders in offspring: Danish nationwide register based cohort study. BMJ. 2017; j3668. DOI: 10.1136/bmj.j3668. http://dx.doi.org/10.1136/bmj.j3668 ↩