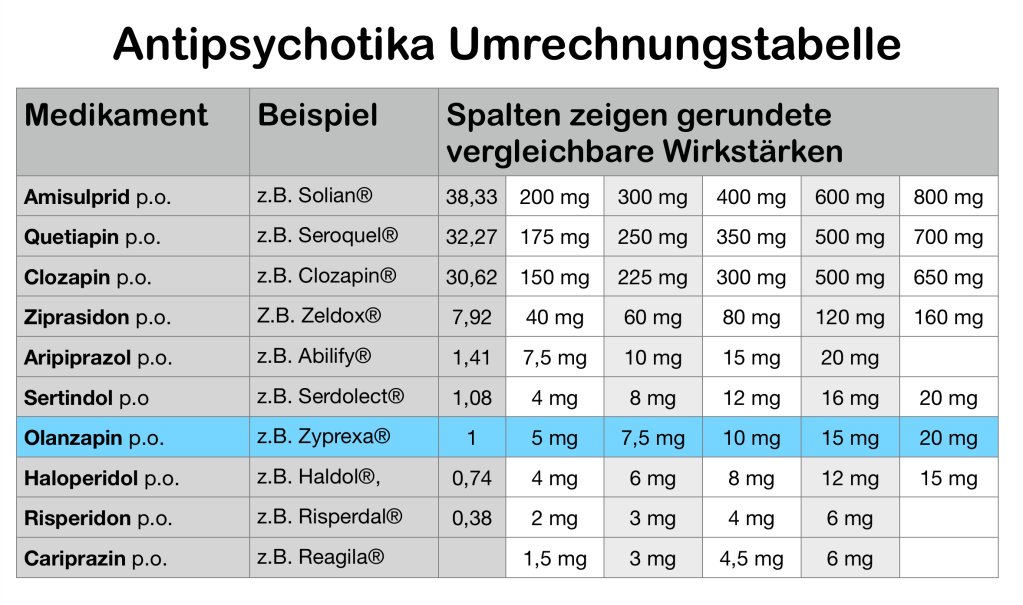
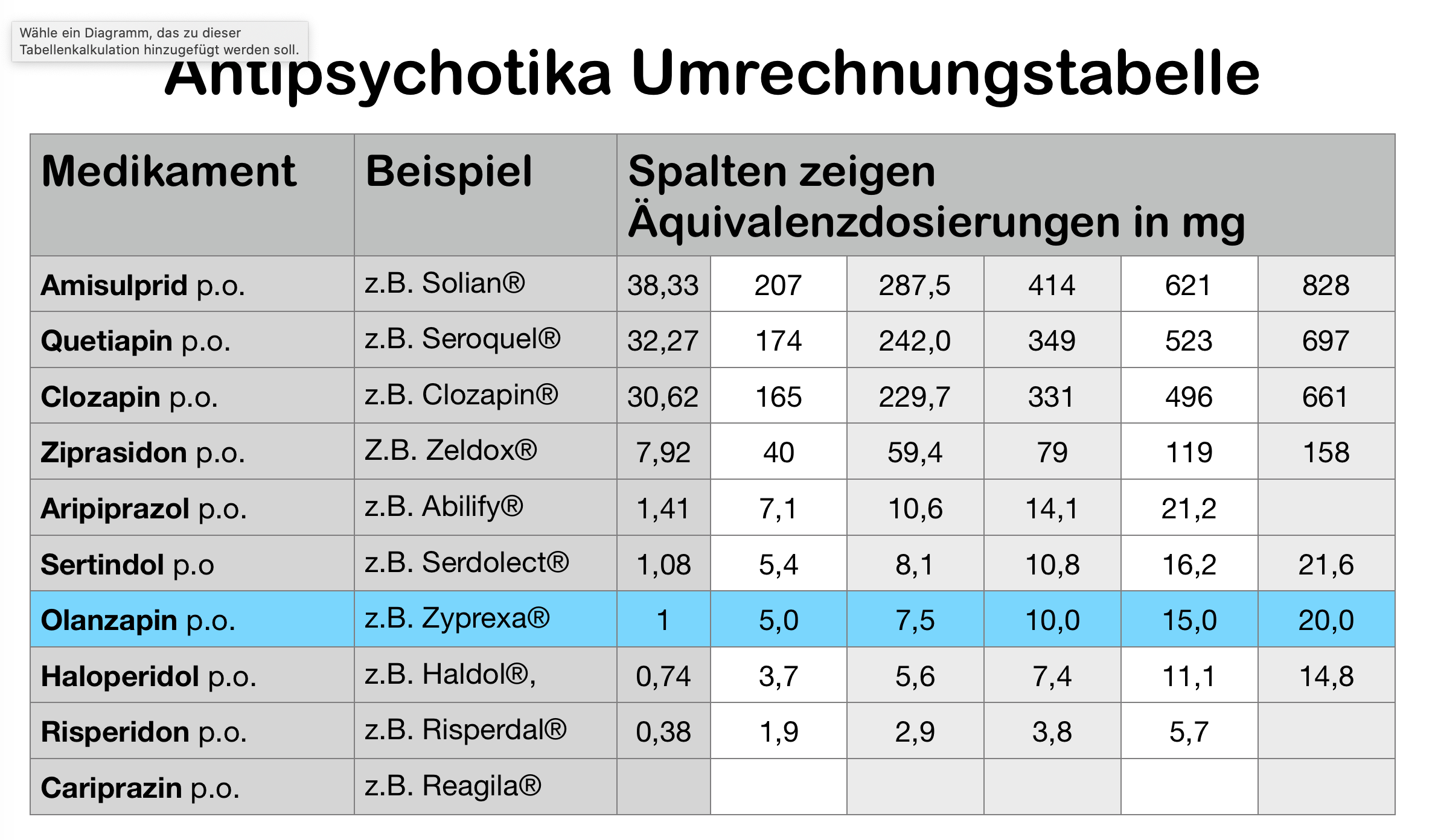
Nehmen wir an, in meine Behandlung kommt ein sonst gesunder Patient mit einer Psychose. Ich entscheide mich, dass er ein Neuroleptikum braucht. Das bespreche ich mit ihm und er stimmt dem auch zu. Nun stellt sich die Frage: Welches Neuroleptikum empfehle beziehungsweise verordne ich? Es gibt keine ganz einfache Faustformel, nach der ich für einen bestimmten Patienten ein Neuroleptikum auswähle, aber ich habe ein bestimmtes Vorgehen, dass ich in bestimmten Fällen anwende. Ich habe hier mal versucht, dies aufzuschreiben:
Welches Neuroleptikum gebe ich wem?
Konstellation 1: Der erfolgreich vorbehandelte Patient: Auf meine Frage: „Haben Sie schon einmal in einer früheren Krankheitsphase ein Neuroleptikum erhalten? Hat es gut gewirkt und haben Sie es gut vertragen?“ antwortet er zwei mal mit „Ja“, d.h. ein bestimmtes Präparat hat schon einmal gut gewirkt und wurde gut vertragen. Dann empfehle ich genau dieses Medikament wieder. Ich frage, welche Symptomatik damals bestanden hat und wie stark sie war und welche Dosis des Präparates in welcher Zeit geholfen hat. Ich mache mir ein Bild davon, wie stark die Symptomatik jetzt ist und empfehle eine passende Dosis.
Konstellation 2: Der bislang unbehandelte Patient: Wenn bislang noch nie ein Neuroleptikum verordnet wurde empfehle ich in der Regel in der ersten Stufe Risperidon. Es wirkt schnell und verläßlich. Es macht nicht müde und es macht keine Gewichtszunahme. Wenn ich selbst ein Neuroleptikum bräuchte, würde ich mich auch für Risperidon entscheiden. (Das stimmt sogar mit dem Ergebnis meiner kleinen Umfrage überein: Welches Neuroleptikum würdest Du selbst einnehmen: hier). In Dosierungen bis 4 mg pro Tag ist es meist gut verträglich und macht meist keine EPMS. In höheren Dosierungen kann es EPMS machen.
Konstellation 3: Risperdal hat nicht ausreichend geholfen oder wurde nicht vertragen. Der Pat. ist nicht adipös: In der zweiten Stufe empfehle ich in der Regel Zyprexa (nachdem ich über die Möglichkeit einer Gewichtszunahme aufgeklärt habe). Es wirkt ebenso sicher, verläßlich und zügig wie Risperidon und wird ebenfalls zumeist gut vertragen. Es kann aber tatsächlich eine deutliche Gewichtszunahme verursachen. Daher lasse ich das Gewicht bei Beginn der Behandlung mit Zyprexa messen. Treten Heißhungerattacken oder eine Gewichtszunahme von mehr als 3 Kilogramm auf, empfehle ich, das Präparat zu wechseln.
Konstellation 4: Zyprexa hat nicht ausreichend geholfen oder wurde nicht vertragen: Wenn Risperdal in Stufe eins wegen mangender Wirksamkeit und nicht wegen EPMS das Feld räumen musste, und in Stufe zwei Zyprexa nicht gut ging, dann versuche ich in der dritten Stufe Solian. Wenn Risperdal EPMS gemacht hatte, dann überspringe ich diesen Schritt.
Konstellation 5: Mit Risperdal, Zyprexa und Solian stellte sich kein Erfolg ein: In der vierten Stufe muss ich ein Neuroleptikum auswählen, dass gegebenenfalls etwas weniger wirkstark ist als Risperdal, Zyprexa und Solian, aber vielleicht besser verträglich ist. Es kommen nun Abilify, Zeldox, Seroquel (meine Einschätzung zu Seroquel findet ihr hier) und Serdolect in Betracht. Ich verordne in dieser Reihenfolge. Abilify führt häufig zu Akathisie, ich setzte es dann zumeist sofort und ohne zu warten ab. Zu Serdolect sind diese Hinweise zu beachten. Zeldox und Seroquel werden in der Regel sehr gut vertragen, hier stellt sich eher die Frage der ausreichenden Wirksamkeit.
Konstellation 6: Eine Monotherapie klappt nicht: In der fünften Stufe wähle ich eine Kombinationstherapie aus zwei Neuroleptika. Geleitet von den Nebenwirkungen der bisherigen Versuche wähle ich gut verträgliche, aber in Monotherapie nicht ausreichend wirksame Präparate aus und gebe beide in einer mittleren Dosis. Dabei unterteile ich die Neuroleptika nach ihren Nebenwirkungen in unterschiedliche Gruppen und meide die Gruppe, deren Nebenwirkung bislang am problematischsten war:
- Gruppe 1: EPMS-Gefahr: Haldol, Solian, Risperdal
- Gruppe 2: Gewichtszunahme-Gefahr: Clozapin, Zyprexa, manchmal Seroquel
- Gruppe 3: Akathisie-Gefahr: Abilify
Konstellation 7: Alle oben genannten Stufen wurden nicht gut vertragen: Ich versuche Serdolect.
Konstellation 8: Alle oben genannten Stufen haben nicht ausreichend gewirkt: Ich kläre ausführlich auf und versuche Clozapin.
Konstellation 9: Reine Rezidivprophylaxe bei asymptomatischem Patienten: Mit großer Sicherheit wirkt das Neuroleptikum, das die psychotische Episode beendet hat. Bei der Rezidivprophylaxe sind aber Nebenwirkungen noch viel weniger akzeptabel als in der Akuttherapie. Bei Nebenwirkungen wechsele ich daher noch niederschwelliger auf ein Ausweichpräparat.
Konstellation 10: Behandlung akuter kokaininduzierter psychotischer Zustände: Kokain ist stark und selektiv dopaminagonistisch. Solian ist stark und selektiv dopaminantagonistisch. Daher behandele ich akute psychotische Zustände nach Kokainkonsum mit Solian.
Konstellation 11: Delir: Ein lebensbedrohliches Delir, egal welcher Genese (Alkoholentzug-, Benzodiazepinentzug-,…) braucht eine wirkstarke und schnelle Neurolepsie. Ich gebe Haloperidol oder Risperidon.
Konstellation 12: Auswahl eines Depotpräparates: Ich mache zunächst einen Versuch mit Fluanxol, zunächst oral gegeben. Wird dies vertragen, gebe ich eine milde Dosis Fluanxol Depot, etwa 40-60 mg alle zwei Wochen. Sind bei dem Patienten unter irgendeiner Medikation EPMS aufgetreten, gebe ich Risperdal Consta oder Xeplion. Immer noch EPMS: Dann Zypadhera. (Zu Depotpräparaten siehe auch hier)
Das ist natürlich nur eine Blaupause, bei jedem einzelnen Patienten können so viele weitere Aspekte eine Rolle spielen, dass diese Blaupause nicht hilft. Aber manchmal hilft sie doch.
OK, das waren jetzt so einige Gedanken, die ich oft anwende. Wie gehst Du vor? Was machst Du anders? Bitte schreib Dein Vorgehen in die Kommentare!
P.S.: Hier der Artikel zur Auswahl eines Antidepressivums.
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Gefällt mir Wird geladen …