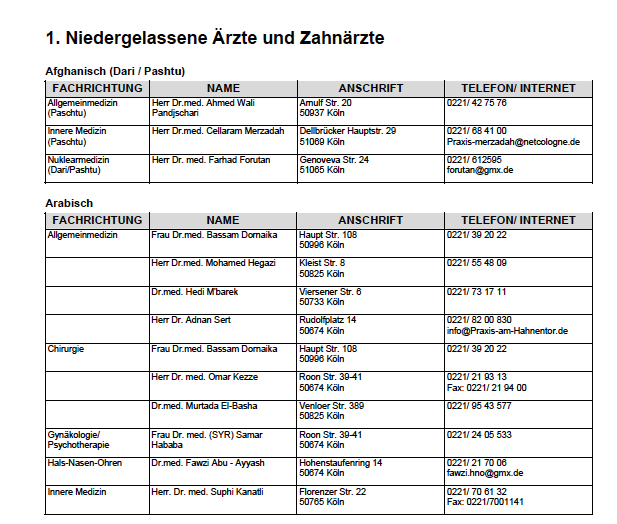
§34 Strafgesetzbuch lautet:
Rechtfertigender Notstand: Wer in einer gegenwärtigen, nicht anders abwendbaren Gefahr für Leben, Leib, Freiheit, Ehre, Eigentum oder ein anderes Rechtsgut eine Tat begeht, um die Gefahr von sich oder einem anderen abzuwenden, handelt nicht rechtswidrig, wenn bei Abwägung der widerstreitenden Interessen, namentlich der betroffenen Rechtsgüter und des Grades der ihnen drohenden Gefahren, das geschützte Interesse das beeinträchtigte wesentlich überwiegt. Dies gilt jedoch nur, soweit die Tat ein angemessenes Mittel ist, die Gefahr abzuwenden.
Geschichte
In der Wikipedia findet man im Artikel zum Rechtfertigenden Notstand eine kurze Erklärung der geschichtlichen Entstehung dieses Artikels. Das Reichsgericht hatte über einen Arzt zu entscheiden, der eine damals strafbare Abtreibung durchgeführt hatte. Das Besondere an dem Fall war, dass die schwangere Frau dem Arzt glaubhaft vermittelt hatte, dass sie sich selbst das Leben nehmen werde, wenn sie das Kind austragen müsse. Der Arzt hatte nun zwei schützenswerte Rechtsgüter abzuwägen: Auf der einen Seite das schützenswerte Rechtsgut des ungeborenen Kindes auf Leben. Und auf der anderen Seite das schützenswerte Rechtsgut der schwangeren Frau auf Leben. Die Abtreibung war damals eigentlich strafbar. Der Arzt hätte demnach verurteilt werden müssen. Das Reichsgericht hat aber einen allgemein formulierten Ausnahmetatbestand formuliert, der es ermöglichte, die Abtreibung nicht zu bestrafen. In diesem Falle – und in jedem gleichartig gelagerten Falle, darf ein Mensch eine Abwägung treffen, wenn zwei schützenswerte Rechtsgüter miteinander in Konflikt stehen und nur eines geschützt werden kann. Wenn eines der Rechtsgüter wesentlich höher wiegt als das andere und die gewählten Mittel angemessen sind, darf er sich für das höherstehende Rechtsgut entscheiden; in diesem Falle durfte er sich entscheiden, das Leben der Schwangeren zu schützen. Die Abtreibung wurde in diesem Falle als nicht rechtswidrig eingestuft und blieb somit straffrei.
Abgrenzung zur Notwehr
Der Rechtfertigende Notstand kommt immer dann in Betracht, wenn zwei schützenswerte Rechtsgüter abgewogen werden müssen und keine andere Rechtsnorm Klärung schafft. Er gilt also nicht, wenn nur ein schützenswertes Rechtsgut betroffen ist. Beispiel: Wenn mich jemand schlägt, ist nur ein schützenswertes Rechtsgut betroffen, nämlich meine Gesundheit. Es gibt eine Rechtsnorm, die diesen Fall erfasst, nämlich den §223 Körperverletzung, der den Angriff unter Strafe stellt. In diesem Falle wäre die Notwehr erlaubt. Situationen, auf die man mit einer Handlung im Sinne des Rechtfertigenden Notstandes reagieren kann, stellen aber eben keinen strafbewährten Angriff auf ein Rechtsgut dar, sondern eine Abwägung zwischen zwei geschützten Rechtsgütern. In dem Moment, in dem die Schwangere Frau im Behandlungsraum des Arztes gesessen hat und mitgeteilt hat, dass sie sich das Leben nehmen wolle, wenn sie das Kind austragen müsse, bestand ja gegen kein Rechtsgut ein gegenwärtiger Angriff. Somit gab auch keine Grundlage für eine Notwehrhandlung. Die erste Verletzung eines schützenswerten Rechtsgutes beging der Arzt im Moment der Abtreibung. Diese war aber eben aufgrund der Abwägung im Sinne des Rechtfertigenden Notstandes nicht strafbar.
Bedeutung für die Psychiatrische Praxis
Im Bereich der stationären psychiatrischen Behandlungen gibt es Situationen, die eine Abwägung gemäß §34 StGB erforderlich machen können.
Fallbeispiel
Die 35-jährige Frau B. leidet seit einem Autounfall mit Schädigung des Gehirns an einer teilweisen Lähmung der Arme und Beine, die sie rollstuhlpflichtig macht, sowie an einer organischen Wesensänderung und einer organischen Psychose. Nachdem sie im Pflegeheim über eine Zeit von zwei Wochen die neuroleptische Medikation abgesetzt hatte, entwickelte sie zunehmende psychotische Ängste davor, man könne sie verfolgen, bedrohen oder sie körperlich schädigen. Ihre Betreuerin hat daher einen Betreuungsunterbringungsbeschluss erwirkt, der vom Betreuungsrichter bestätigt wurde, so dass sie stationär in der psychiatrischen Klinik behandelt wurde. Auch hier nahm sie keine Medikamente ein. Am achten Behandlungstag kam sie in einem Zustand panischer Angst ins Stationszimmer und gab an, sie habe das Gefühl, man habe ihr ein Abhörgerät in den Kopf implantiert. Sie stürmte in ihr Zimmer und schlug den Kopf heftig gegen die Wand, „um das Ding kaputt zu machen“. Sie wurde fixiert, aber auch in der Fixierung schlug sie mit dem Kopf gegen das metallene Kopfteil des Bettes, „um das Ding da raus zu hauen“. Das Behandlungsteam versuchte, ihr zu erklären, dass sie Medikamente brauche; dies lehnte sie entschieden ab. Es wurde eine Zwangsmedikation mit Glianimon und Diazepam intravenös durchgeführt. Hierauf beruhigte sie sich schnell wieder und akzeptierte auch im Folgenden wieder die neuroleptische Regelmedikation. Die Ängste, man wolle ihr körperlich schaden oder jemand habe ihr ein „Abhörgerät in den Kopf implantiert“ verschwanden nach wenigen Tagen ganz.
Wie ist diese Zwangsmedikation rechtlich einzustufen?
- Freiwilligkeit? Nein. Die Patientin hat unmissverständlich erklärt, dass sie eine Medikation nicht will. Sie sei nicht krank, sie habe lediglich diesen Apparat im Kopf. Der freie Wille war in diesem Fall sicherlich krankheitsbedingt beeinträchtigt, aber eine Freiwilligkeit lag unzweifelhaft nicht vor.
- Zwangsmedikation im Rahmen einer Betreuungsunterbringung? Auch das war nicht die Rechtsgrundlage dieser Medikation. Die Patientin war zwar nach BtG untergebracht. Aber eine Zwangsmedikation nach BtG war nicht beantragt worden. Diese ist im Regelfall nur nach Antrag, schriftlichem Gutachten eines externen Arztes und richterlicher Anhörung möglich. Im Ausnahmefall geht es auch nach einem Attest und einer sofortigen richterlichen Entscheidung, aber auch das dauert zumindest einen Tag, so dass dies nicht möglich war.
- PsychKG? Man hätte in diesem Fall kein PsychKG einleiten können, da die Patientin schon nach BtG untergebracht war, und nach der aktuellen Rechtsprechung des BGH dann keine zusätzliche PsychKG Unterbringung möglich ist. §11 Absatz 3 des PsychKG lautet nämlich: „(3) Dieses Gesetz gilt nicht für Personen, die auf Grund der §§ 63, 64 StGB, 81, 126 a, 453 c in Verbindung mit § 463 StPO, §§ 7, 73 JGG und §§ 1631 b, 1800,1915 sowie 1906 BGB untergebracht sind.“ Und §1906 BGB ist eben die Betreuungsunterbringung.
- Notwehr? Eine Notwehrsituation bestand nicht, da die Patientin keinen anderen angriff.
- Mutmaßlicher Wille? Bei komatösen Patienten werden oft Behandlungen durchgeführt, die dem mutmaßlichen Willen des Patienten entsprechen. Man macht also das, was der Patient mutmaßlich wollen würde, wenn er entscheidungsfähig wäre. In der Behandlung von komatösen Patienten ist dies medizinisch gängige Praxis und völlig in Ordnung, auch wenn das dazu passende Rechtskonstrukt etwas unklar ist. Im psychiatrischen Bereich geht das nicht. Es ist nicht üblich, davon auszugehen, dass der mutmaßliche Wille eines psychotischen Patienten eine Behandlung mit Medikamenten wäre, wenn er nicht gerade akut psychotisch wäre.