Autor: Dr. Jan Dreher
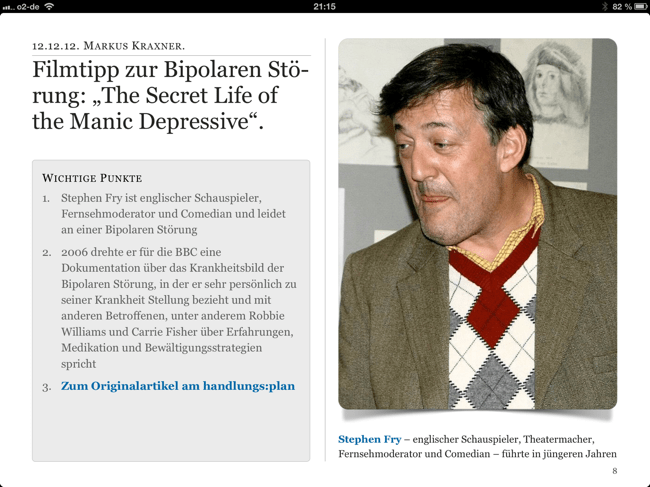
Methylphenidat bei Erwachsenen: Medikinet adult
Methylphenidat, Handelsname z.B. Medikinet adult® ist eines der besonders umstrittenen Psychopharmaka. Der Einsatz bei gesichertem, schwerem, anders nicht behandelbarem ADHS bei Kindern und Jugendlichen ist inzwischen eine etablierte Therapie. In den letzten Jahren entwickelte sich aber eine sehr breite Diskussion auch in der Erwachsenenpsychiatrie. Ausgangspunkt waren zunächst diejenigen Patienten, die im Kindesalter ein ADHS entwickelten und erfolgreich mit Methylphenidat behandelt wurden, aber nicht, wie der Großteil der Patienten, vor dem 18. Lebenjahr soweit gebessert waren, dass sie das Methylphenidat nicht mehr brauchten. Bei diesen Patienten war es dann lange Zeit so, dass die Verschreibung ab dem Tag des 18. Geburtstages plötzlich „off-label“ war, von der Krankenkasse nicht mehr bezahlt werden musste und irgendwie ungebührlich wirkte. Bei der Verordnung über ein Betäubungsmittelrezept war das schon etwas merkwürdig. Seit April 2011 ist mit Medikinet adult® nun auch ein Präparat zur Behandlung von Erwachsenen mit ADHS zugelassen.
Geschichte
Methylphenidat wurde erstmals 1944 von Leandro Panizzon, einem Angestellten der schweizerischen Firma Ciba (heute Novartis), synthetisiert. Zu der damaligen Zeit war es üblich, Selbstversuche mit neu entwickelten Substanzen durchzuführen – so probierten Leandro Panizzon und seine Ehefrau Marguerite („Rita“) Methylphenidat aus. Besonders beeindruckt war Marguerite davon, dass sich ihre Leistung im Tennisspiel nach Einnahme von Methylphenidat steigerte. Von ihrem Spitznamen Rita leitet sich der bekannte Handelsname Ritalin® für Methylphenidat ab. Ritalin wurde 1954 von Ciba auf dem deutschsprachigen Markt eingeführt. Das Medikament wurde in Deutschland zunächst rezeptfrei abgegeben, aber 1971 dem Betäubungsmittelgesetz unterstellt.
Pharmakologie
Methylphenidat gehört zu den klassischen Phenethylaminen und ist, wie auch das Phenethylamin Amphetamin, ein indirektes Sympathomimetikum mit zentraler Wirkung. Die chemische Struktur ähnelt der der Katecholamine. Methylphenidat wirkt anregend und aufregend. Es unterdrückt Müdigkeit und Hemmungen und steigert kurzfristig die körperliche Leistungsfähigkeit. Normalerweise bei körperlicher Überlastung auftretende Warnsignale wie Schmerz und Erschöpfungsgefühl werden vermindert. Methylphenidat hemmt den Appetit.
Methylphenidat ist ein Dopamin und Noradrenalin-Wiederaufnahmehemmer. In geringem Maße sorgt Methylphenidat für eine direkte Freisetzung von Katecholaminen. Methylphenidat wirkt außerdem als Agonist an den Serotonin-Rezeptoren 5-HT1A und 5-HT2B.
Klinischer Einsatz bei Kindern und Jugendlichen
Es hat sich gezeigt, dass Methylphenidat bei Patienten mit ADHS zu einer deutlichen Verbesserung der Konzentrationsfähigkeit führt. Das verwundert zunächst. ADHS Patienten sind ja unruhig, hibbelig und ablenkbar. Amphetamine machen den Gesunden aber auch unruhiger, umtriebiger und eher ablenkbarer. Wie kann eine Substanz, die unruhig macht, einen krankhaft Unruhigen zu besserer Konzentrationsfähigkeit führen? Ein häufig formuliertes Bild ist, dass im Gehirn von ADHS Kranken eine zu geringe Aktivität besteht. Die ständigen Ablenkungen sollen das innere Aktivitätsniveau auf ein normales Niveau anheben. Methylphenidat mache nun genau das, und dadurch könne sich der Kranke dann wie ein Gesunder ganz normal konzentrieren, ohne sich ständig irgendwo ablenken zu müssen. Das Bild ist eingängig und überzeugend. Ob es richtig ist, ist mir nicht ganz klar.
Methylphenidat ist im Rahmen einer therapeutischen Gesamtstrategie zur Behandlung von Aufmerksamkeitsdefizit Hyperaktivitäts-Störungen bei Kindern ab einem Alter von 6 Jahren angezeigt, wenn sich andere therapeutische Maßnahmen allein als unzureichend erwiesen haben. Die Diagnose darf sich nicht allein auf das Vorhandensein von Symptomen stützen, sondern muss auf einer vollständigen Anamnese und Untersuchung des Patienten basieren. Eine therapeutische Gesamtstrategie beinhaltet sowohl psychologische, pädagogische, soziale als auch medikamentöse Maßnahmen. Zum genauen Einsatz von Methylphenidat ist vieles zu sagen. Die aktuell verfügbare ->S3 Leitlinie Hyperkinetische Störung soll zum Ende des Jahres 2012 aktualisiert werden. Sie ist dennoch sehr lesenswert und geht auf die wichtigsten Aspekte der Verordnung ein.
In der Leitlinie steht allerdings nicht, dass viele Kinder- und Jugendpsychiatrien, wenn es um die stationäre Einstellung auf Methylphenidat geht, eine längere Therapiephase vorschalten, in der sie an einem bestimmten Tag entweder Methylphenidat oder ein Placebo ausgeben. Patient, Eltern und Behandlungsteam beurteilen dann die jeweilige Symptomschwere an diesem Tag. Zeigt sich keine durchgreifende Besserung unter Methylphenidat, wird es nicht weiter verordnet. Dieses Vorgehen ist in der Erwachsenenpsychiatrie leider sehr selten. Es würde geeignet sein, nicht hilfreiche oder missbräuchliche Verordnungen zu reduzieren.
Methylphenidat bei Erwachsenen
Bei Erwachsenen sind meiner Meinung nach drei unterschiedliche Ausgangssituationen zu unterscheiden:
Fortsetzung einer bereits im Kinder- oder Jugendlichenalter erfolgreich begonnenen und noch erforderlichen Therapie
Diese Gruppe ist eher unproblematisch. Die aus der Kinder- und Jugendpsychiatrie übergeleiteten noch sehr jungen Patienten kann man oft einfach noch einige wenige Jahre weiterbehandeln, und die Dosis langsam reduzieren, irgendwann dann ganz absetzen. Sie bereiten weniger Bedenken.
Neubeginn einer Therapie mit Methylphenidat bei Erwachsenen, die nie zuvor damit behandelt worden sind
Es kommen nicht selten erwachsene Patienten zum Psychiater, die über Konzentrationsschwierigkeiten, Ablenkbarkeit, Unruhe und verminderte Ausdauerleistungsfähigkeit klagen. Aus der Presse sind sie aufmerksam auf das Krankheitsbild ADHS geworden und haben in aller Regel auch schon viel darüber gelesen. Die zu erwartenden Symptome kennen sie auswendig. Viele erwarten einen Therapieversuch mit Methylphenidat. Hier sind Untersuchungen an verschiedenen Tagen erforderlich, Gespräche mit unterschiedlichen Bezugspersonen und eine ausführliche psychologische Testung. Bei einigen dieser Patienten ist ein Therapieversuch mit Methylphenidat unter enger Kontrolle gerechtfertigt.
Neubeginn einer Therapie mit Methylphenidat bei Erwachsenen, die eine Amphetaminabhängigkeit in der Vorgeschichte haben
Diese Patientengruppe macht am meisten Kopfzerbrechen. Nicht alle berichten von der vorbestehenden Amphetaminabhängigkeit. Und einige erhoffen sich einfach eine „Substitution“ mit Methylphenidat, um nicht weiterhin im gleichen Maße wie zuvor illegal Amphetamine konsumieren zu müssen. Bei diesen Patienten ist naturgemäß eine außerordentlich gründliche Prüfung der Indikation geboten, sie sollte von einem mit dieser Patientengruppe erfahrenen Arzt durchgeführt werden. Natürlich sollen auch diejenigen Patienten, die ein ADHS haben, und bislang im Sinne einer „Selbstmedikation“ Amphetamine konsumiert haben, das für sie hilfreiche Medikament bekommen können. Eine „Substitution“ ist aber nicht Sinn der Übung und muss abgelehnt werden.
Ergotherapie Newsletter
Kernberg war da…
Also ich kann jetzt nicht ALLES widergeben, was Prof. Otto Kernberg, New York, bei seinem Workshop im Rahmen des Alexianer Therapieforums gesagt hat. Aber eine seiner Lehren fand ich bemerkenswert:
„Der Sinn einer Paarbeziehung liegt darin, miteinander Spaß zu haben…“
Also wenn einer der berühmtesten Psychoanalytiker der Welt das sagt, muss etwas dran sein…
Kernberg kommt nach Köln!
Otto Kernberg ist wahrscheinlich der berühmteste lebende Psychoanalytiker. Er hat grundlegende Werke insbesondere zur Psychotherapie bei Persönlichkeitsstörungen geschaffen, es gibt praktisch keine relevante psychoanalytische Diskussion, in die er nicht in den letzten Jahrzehnten involviert war.
Und nun ist er zu Gast im Alexianer Krankenhaus Köln!
Im Rahmen des Alexianer Therapieforums hält Kernberg einen Vortrag zum Thema: „Therapie schwerer narzisstischer Störungen“. Der Vortrag findet am Mittwoch, den 21.11.2012 von 14:00-16:00 statt und ist kostenlos. Unzweifelhaft ist Prof. Kernberg sowohl ein ausgewiesener wissenschaftlicher Experte als auch ein erfahrener Therapeut auf dem Gebiet der Psychotherapie bei schweren narzisstischen Störungen. Ich bin sehr gespannt auf seine Typologie der verschiedenen Ausprägungen der narzisstischen Störungen sowie seine Ausführungen zur Therapie!
Zusätzlich bietet er einen workshop zum Thema „Diagnose und Behandlung suizidalen Verhaltens“ an, und zwar am 20.11.2012 von 09:00 bis 17:00 Uhr und am 21.11.2012 von 9:00-13:00. Der Workshop ist kostenpflichtig. Anmeldungen sind hier möglich.
Szenesprache für Außenstehende
Jede Szene hat ihre eigene Sprache. So auch die Drogenszene. Für Psychiater, die in ihrem übrigen Leben nicht sooo viel Kontakt mit der Szene haben, kann dieses Glossar der wikipedia helfen, manche mysteriösen Begriffe richtig zuzuordnen…
http://de.wikipedia.org/wiki/Drogen-Glossar#M
Ach was wäre man ohne die wikipedia…
Und daher bitte ich Euch, Euch am Spendenaufruf der Wikipedia zu beteiligen, und sei es nur mit 1 €!
Neue S3-Leitlinie zur Diagnostik und Therapie bipolarer Störungen
Neue Behandlungsleitlinie Bipolare Störungen
Wer Leitlinien mag, wird diese lieben: Eine neue S3 Leitlinie zur Diagnostik und Therapie bipolarer Erkrankungen ist erschienen. Es gibt noch keine Kurzfassung, so dass man die Freude hat, sich durch insgesamt 500 Seiten schmökern zu dürfen. Muss man aber nicht. Die Inhalte sind gut sortiert, und so kann man sich schnell einen guten Überblick verschaffen, welche Studienlage beispielsweise zur Wirksamkeit von Lithium in der Rezidivprophylaxe der bipolaren Erkrankung vorliegt und welche Empfehlungen sich daraus ergeben:
Lithium in der Phasenprophylaxe: Seite 239 ff. Sehr gute Wirksamkeit, gut untersucht, Hinweise auf antisuizidale Wirksamkeit. Es finden sich auch Ergebnisse zur Dosis, wobei der neuere Trend, einen Spiegel von „nur“ etwa 0,6 mmol/l zur Phasenprophylaxe zu wählen, gestützt wird.
Oder wie gut die Studienlage zu Quetiapin in der Rezidivprophylaxe ist:
Quetiapin in der Phasenprophylaxe: Seite 256 ff. Es findet sich lediglich eine randomisierte Studie mit 14 mit Quetiapin und 14 mit anderen Phasenprophylaktika behandelten Patienten. Die Leitlinie rät explizit davon ab, Quetiapin in Monotherapie zur Phasenprophylaxe einzusetzen, da es nicht ausreichend untersucht ist.
Die Leitlinie als pdf gibt es hier.
Wie es sich gehört, findet sich bei jeder Studie eine Aussage über Interessenkonflikte, also z.B. die Finanzierung der Studie durch den Hersteller eines der beteiligten Präparate oder Mitwirkung an der Studie durch Angestellte einer Herstellerfirma. Es ist erforderlich, diese Informationen bei der Beurteilung der Studien zu berücksichtigen.
Ebenfalls interessant ist die Erklärung zu Interessenkonflikten der Autoren der Leitlinie (hier). Wie immer haben viele der wesentlichen Mitautoren Vortragshonorare und teilweise Honorare als Berater der Pharmafirmen erhalten, die die in der Rede stehenden Medikamente herstellen.
Ich würde mich freuen, wenn Du an dieser Umfrage hier teilnimmst: „Wenn Du selbst eine bipolare Erkrankung hättest, welches Phasenprophylaktikum würdest Du dann einnehmen?“
Interessant vielleicht auch zwei meiner früheren Umfragen:
Was Phasenprophylaktika können…
Phasenprophylaktika (mood stabilizer) sind geeignet, die Anzahl und Schwere depressiver und manischer Episoden bei Patienten mit bipolaren Erkrankungen zu reduzieren. Das bedeutet, dass sie die Stimmungskurve über einen Zeitraum von einem Jahr oder länger betrachtet stabilisieren. Stellen Sie sich einen Patienten vor, der unbehandelt beispielsweise in einem 10 Jahreszeitraum 10 manische und 20 depressive Episoden gehabt hätte. In den Manien wäre er sehr ausgeprägt manisch, gäbe sehr viel Geld aus, schadete sich selbst. In den depressiven Episoden wäre er tief depressiv, teilweise suizidal, bräuchte längere Krankenhausaufenthalte. Von der Behandlung mit einem Phasenprophylaktikum verspräche man sich dann, dass er im 10 Jahreszeitraum beispielsweise statt 10 nur noch 3 manische und statt 20 nur noch 12 depressive Episoden hätte. Und die manischen Episoden wären vielleicht nur noch Hypomanien, die depressiven Episoden weniger schwer und vielleicht ambulant behandelbar. Suizidalität bestünde möglicherweise sehr viel seltener.
Das ist, was ein wirksames Phasenprophylaktikum wirklich ausrichten kann. Dabei sehe ich die Wirkstärke der einzelnen Phasenprophylaktika unterschiedlich. Meiner Einschätzung nach ist Lithium am wirksamsten (aber manchmal auch mit besonders ausgeprägten Nebenwirkungen verbunden), dann kommt Valproat, dann Carbamazepin und schließlich – in meinen Augen deutlich weniger wirksam – die Gruppe der anderen Antiepileptika wie Lamotrigen oder Keppra.
Sehr häufig stelle ich fest, dass Patienten und Behandler sich von einem mood stabilizer auch erhoffen, dass die Stimmung sich über eine Beobachtungszeit von einem Tag oder einer Woche stabilisiert. Aber genau das beobachte ich leider nicht wirklich. Manchmal können Phasenprophylaktika vielleicht tatsächlich etwas die Impulsivität dämpfen, aber gegen labile Stimmung wirken sie meiner Erfahrung nach eigentlich nicht.
Wie seht ihr das? Welche Erfahrung habt ihr mit mood stabilizern gemacht? Machen sie aus einem stimmungslabilen Menschen einen stimmungsstabilen Menschen, auch betrachtet für einen Tag oder eine Woche? Ich bin gespannt auf Eure Kommentare!
Citalopram – TOP 1 der deutschen Psychopharmaka
Citalopram
Citalopram war 2009 das häufigste in Deutschland verordnete Psychopharmakon. Es wurden 241 Millionen definierte Tagesdosen (DDD) zu je 20 mg verordnet, insgesamt also 4 820 000 000 mg.
Citalopram liegt auf Platz eins der Verordnungshäufigkeit, weil es das Medikament der ersten Wahl bei Depressionen ist. Es ist gut verträglich und wirkstark. Darüber hinaus wird es – in höherer Dosierung – auch bei Angst- und Zwangskrankheiten erfolgreich eingesetzt.
Geschichte
Die dänische Pharmafirma Lundbeck war ursprünglich auf der Suche nach einem Antiepileptikum, als sie Citalopram fand. Eine antiepileptische Wirkung hat Citalopram nicht, aber eine starke antidepressive Wirkung. Lundbeck patentierte 1989 Citalopram und konnte es 14 Jahre lang als einziger Anbieter herstellen und verkaufen. Seit Ablauf des Patentes 2003 gibt es zahlreiche Generika, zu einem weit niedrigeren Preis. Lundbeck hat dann zu einem beliebten Manöver gegriffen, den viele Pharmafirmen in ähnlichen Situationen wählen: Citalopram ist ein Gemisch aus zwei Molekülen, die Enantiomere von einander sind.
Enantiomere verhalten sich wie die linke Hand zur rechten. Sie sind zueinander spiegelbildlich, aber nicht deckungsgleich: versuchen Sie einmal, die linke Hand auf die rechte zu legen…
Genau so verhält es sich mit den beiden Molekülen, die im Citalopram enthalten sind. Citalopram ist eine Mischung zu gleichen Teilen aus S-(+)-citalopram und R-(–)-citalopram. Das wirksame Enantiomer ist das S-(+)-citalopram, getauft auf den handlicheren Namen Escitalopram. Nur dieses entfaltet die gewünschten Wirkungen.
2002, kurz bevor das Patent von Citalopram 2003 auslief, patentierte Lundbeck Escitalopram, das bis 2011 – in der Pädiatrie bis 2012 – Patentschutz genoss und daher zu einem deutlich höheren Preis ausschließlich von Lundbeck vertrieben werden könnte. Es wurde beworben als nebenwirkungsärmer als Citalopram, und über den Vertrieb von Escitalopram konnte Lundbeck über lange Zeit den Umsatzeinbruch des nun nicht mehr patentgeschützten Citaloprams ausgleichen.
Pharmakologie
Citalopram ist ein selektiver Serotonin-Wiederaufnahmehemmer (SSRI).
Es hat eine verhältnismäßig lange Halbwertszeit von etwa 36 Stunden (1,5 Tage). Die Substanz wird in der Leber verstoffwechselt. Da sie nicht sedierend wirkt, kann die tägliche Dosis auch morgens eingenommen werden.
Klinischer Einsatz
Citalopram wird bei depressiven Episoden als Mittel der ersten Wahl eingesetzt. Das gilt sowohl für unipolare Depressionen als auch depressive Episoden im Rahmen einer bipolaren Erkrankung. Man beginnt in der Regel mit 20 mg pro Tag, morgens. 20 mg pro Tag reichen für die Therapie mittelschwerer Depressionen, wie sie bei ambulanten Behandlungen häufig sind, meist aus. Zeigt sich nach drei Wochen noch keine ausreichende Besserung, kann die Dosis auf 30 mg, später auf 40 mg pro Tag erhöht werden. Im psychiatrischen Krankenhaus wird zur Therapie schwerer Depressionen oft frühzeitiger eine Dosis von 30-40 mg pro Tag gewählt.
Nebenwirkungen
Bis 2011 hat man bei unzureichender Wirkung oft die Dosis auf mehr als 40 mg pro Tag gesteigert. Inzwischen gibt es aber Hinweise darauf, dass Citalopram dosisabhängig das QTc Intervall verlängern kann, was gefährliche Herzrhythmusstörungen verursachen kann. Daher gilt für junge Patienten eine Höchstdosis von 40 mg, für Patienten ab 60 Jahren, Patienten mit Leberfunktionsstörungen und Patienten, die Citalopram langsam metabolisieren gilt eine Höchstdosis von 20 mg pro Tag.
Wie bei allen Medikamenten, deren Anwendung das QTc Intervall verlängern kann, sollte bei Gabe von Citalopram der Elektrolytstatus regelmäßig kontrolliert und ggf. normalisiert werden. Die Gabe von weiteren, die QTc Zeit verlängernden Substanzen stellt eine relative Kontraindikation dar und die Patienten sollten darauf hingewiesen werden, bei „Herzstolpern“, Luftnot oder Ähnlichem einen Arzt aufzusuchen.
Alle SSRI können Übelkeit verursachen, und dies häufiger, als man meint. Man sollte damit rechnen, dass etwa 20-30% der Patienten hierunter leiden. In diesem Fall sollte zunächst einige Tage abgewartet werden. Geht diese Nebenwirkung nicht von selbst weg, sollte zunächst die Dosis reduziert werden. Persistiert die Übelkeit, ist der Wechsel auf ein anderes Präparat der nächste Schritt.
Eine weitere nicht seltene Nebenwirkung aller SSRI ist ein verzögerter Orgasmus. Auch diese kann nach einigen Tagen bis wenigen Wochen von selbst verschwinden, bei einigen Patienten bleibt diese Nebenwirkung allerdings bestehen.
Leichte unerwünschte Wirkungen wie Mundtrockenheit, Magen-Darm-Beschwerden, Nervosität, Kopfschmerzen, Zittern, Herzklopfen, vermehrtes Schwitzen, Akkommodationsstörungen der Augen oder Kraftlosigkeit treten sehr häufig sofort ein, legen sich aber meist nach wenigen Tagen.
Interaktionen
darf nicht gemeinsam mit MAO Hemmern verordnet werden, da sonst ein Serotonin-Syndrom auftreten kann. Es ist bei einem Wechsel von einem Mao-Hemmer auf Citalopram und auch bei einem Wechsel von Citalopram auf einen MAO Hemmer eine 14 tägige wash-out Phase einzuhalten.
Siehe auch: „Welches Antidepressivum gebe ich wem?„
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Berliner müssen nicht mehr schnarchen, dank Neurostimulator
Das Schlaf-Apnoe-Syndrom ist eine Krankheit, bei der die Betroffenen nicht nur laut schnarchen, sondern zwischenzeitlich immer wieder Atempausen haben, da die Atemwege für einige Sekunden bis zu einer Minute komplett verlegt sind. Zum Ende dieser Atempausen hin schüttet der Körper Adrenalin aus, um ihn aufzuwecken und wieder Luft zu bekommen. Der Betroffene macht dann nach langer Pause einen tiefen Atemzug, wacht aber nicht wirklich auf. Aber er kommt durch diese Geschehnisse auch nicht wirklich in eine tiefe Schlafphase, so dass er müde und nicht ausgeschlafen aufwacht.
Die bisherige Therapie dieses Krankheitsbildes war die Anwendung einer Atemmaske, wie sie im Bild oben zu sehen ist. Über einen geringen positiven Luftdruck innerhalb des Systems werden die Atemwege offen gehalten. Der Patient schnarcht nicht mehr, er hat keine Atempausen mehr und er wird nachts nicht mehr 100 mal fast wach. Viele Patienten berichten, dass sie mit der Maske ab dem ersten Tag wieder normal und erholsam schlafen.
Die Charité hat nun erstmalig einen Neurostimulator implantiert (click), der über den nervus hypoglossus die Zunge stimuliert, sobald sich das Zwerchfell zusammen zieht. Die Bewegungsfreiheit des Patienten bleibt in der Nacht gewahrt, das Verfahren wirkt auf mich wesentlich eleganter.
Das Thema Schnarchen ist für Psychiater relevant, weil ein Schlaf-Apnoe-Syndrom über die stete Schlafstörung geradezu klassischerweise Erschöpfungssyndrome und auch mittelgradige bis schwere Depressionen verursachen kann.
Es ist ja so: Mit 35 zeigen sich bei nicht wenigen Exemplaren der Spezies Mann gewisse Abweichungen vom Waschbrettbauch. Mit 40 wird es nicht besser. Mit 45 handelt es sich um den beliebten „Waschbär im Speckmantel“ und mit 50 wird bauchbedingt geschnarcht wie ein schwangeres Rhinozeros. Nicht wenige Exemplare entwickeln nun ein Schlaf-Apnoe-Syndrom. Und nicht wenige Exemplare entwickeln mit 50 eine erstmalige Depression. Und da sagt sich der Psychiater: 50 Jahre, das ist ja ein recht typisches Ersterkrankungsalter für eine Depression. Ist es auch. Aber insbesondere bei adipösen Patienten muss man hier weiter fragen: Berichtet ihre Frau (oder wer auch immer nachts neben ihnen liegt) von lautem Schnarchen? Berichtet sie / er / das Tonband von Atempausen? Wenn ja, dann sollte unbedingt eine ambulante Polysomnographie beim Hals-Nasen-Ohren Arzt veranlasst werden. Und wenn hier Auffälligkeiten erkennbar sind, sollte eine Untersuchung im Schlaflabor folgen. Die erfolgreiche Therapie eines SAS kann ein wesentlicher Schritt in der Behandlung der Depression / des Erschöpfungszustandes sein.
Wir Psychiater haben ja gar nichts dagegen, wenn die Hasen-Ohren-Ärzte für uns die Depressionen wegbehandeln…
(Danke für die Hospitationen im Schlaflabor, Adrian!)
Der BGH stellt klar: Fixierungen im Wohnheim bedürfen auch bei gegebener Vorsorgevollmacht einer richterlichen Anhörung
Der BGH entschied unlängst folgenden Fall: Eine Patientin hatte zu Zeiten geistiger Klarheit eine Vorsorgevollmacht für ihren Sohn und ihre Tochter erteilt, in der sie den beiden umfassend genehmigte, im Falle einer geistigen Erkrankung sie zu vertreten und für sie zu entscheiden, auch in Bezug auf freiheitsentziehende Maßnahmen. Nachdem sie eine Demenz entwickelte, zeigte sie im Wohnheim eine hohe Umtriebigkeit und brach sich aufgrund dieser Unruhe auch den Kiefer. Der Sohn ordnete dann im Einvernehmen mit dem Pflegeheim eine Sicherung in der Nacht mit Bettgittern und am Tage bei Bedarf die Sicherung am Stuhl mittels eines Beckengurtes an. Das Betreuungsgericht führte eine Anhörung durch, bestätigte die Genehmigung und befristete sie. Gegen die Befristung legte der Sohn Berufung ein, auch weil jede gerichtliche Überprüfung Geld koste. Er argumentierte, dass seine Mutter in Ausübung ihres Selbstbestimmungsrechtes genau das gewollt habe und es keiner gerichtlichen Überprüfung mehr bedürfe.
§ 104 Grundgesetz lautet:
(1) Die Freiheit der Person kann nur auf Grund eines förmlichen Gesetzes und nur unter Beachtung der darin vorgeschriebenen Formen beschränkt werden. Festgehaltene Personen dürfen weder seelisch noch körperlich mißhandelt werden.
(2) Über die Zulässigkeit und Fortdauer einer Freiheitsentziehung hat nur der Richter zu entscheiden. Bei jeder nicht auf richterlicher Anordnung beruhenden Freiheitsentziehung ist unverzüglich eine richterliche Entscheidung herbeizuführen. Die Polizei darf aus eigener Machtvollkommenheit niemanden länger als bis zum Ende des Tages nach dem Ergreifen in eigenem Gewahrsam halten. Das Nähere ist gesetzlich zu regeln.
In der Begründung macht sich der BGH eine Unterscheidung zu eigen, die auch bisher schon typischerweise vorgenommen wird. Demnach handelt es sich um eine
- Fixierung, wenn der Betroffene verbal oder durch körperliche Bewegungen deutlich macht, dass er eine mechanische Sperre überwinden möchte.
- Sicherung, wenn der Betroffene eben keine Anstalten macht, die Sperre zu überwinden, weder verbal noch motorisch, und wenn die Sperre lediglich absichern soll, dass er nicht versehentlich aus dem Stuhl rutscht oder im Schlaf aus dem Bett fällt. Jede Form der vom Patienten explizit gewünschten mechanischen Sicherung ist damit eine Sicherung.
Dosierung von Sedativa für Fortgeschrittene: Einfach mal die Dosis halbieren!

Die schlafende Ariadne auf Naxos / von John Vanderlyn / 1808-1812
Es ist heiß. Sehr heiß. Wenn ein Patient aus einem bestimmten Grunde ein sedierendes Medikament braucht, dann braucht er aktuell sicher eine deutlich niedrigere Dosis als in kühleren Zeiten, wenn überhaupt. Insbesondere niederpotente Neuroleptika wie Truxal, Atosil, Neurocil oder Ciatyl soll man jetzt sehr zurückhaltend verordnen.
Akute Psychosen werden ursächlich mit hochpotenten Neuroleptika behandelt. Sedierende Medikamente sind zusätzlich nur dann erforderlich, wenn der Patient große Angst hat oder sehr angespannt und getrieben ist. Im Einzelfall kann auch ein gefährlicher, handlungsbestimmender Wahn ein Grund für eine vorübergehende Sedierung sein.
Aber auch, wenn der Wahn nicht gefährlich ist, wird die Dosierung der sedierenden Medikamente oft langsamer reduziert, als der psychische Befund es zuließe. Irgendwie scheint es die Tendenz zu geben, die Dosis von sedierenden Medikamenten erst mit einem Zurücktreten der Halluzinationen und des Wahnes so richtig zu reduzieren. Das ist meist nicht nötig. Die Dosis des hochpotenten Neuroleptikums muss ausreichend hoch sein, um Plus-Symptome zu reduzieren, nicht die der Sedativa.
Das niederpotente Neuroleptikum kann oft am zweiten oder dritten Tag schon halbiert werden, und an den folgenden Tagen weiter um ein Drittel bis die Hälfte pro Tag reduziert werden.
Ergo:
- Gerade bei der aktuellen Hitze heißt das, sich bei jedem verordneten Milligramm eines Sedativums zu fragen: Braucht der Patient das wirklich? Braucht er es in dieser Dosis? Braucht er eine fest verordnete Dosis oder reicht die Gabe bei Bedarf?
- Im Zweifel: Einfach mal die Dosis des Sedativums deutlich reduzieren und schauen, ob sich der Befund verschlechtert. Wenn nicht: Weiter reduzieren und dann Sedierung absetzen.
- Benzodiazepine sind kurzfristig besser verträglich als niederpotente Neuroleptika. Aber sie machen mittel- und langfristig natürlich abhängig. Wenn klar ist, dass nur für wenige Tage eine Sedierung notwendig ist, dann sind Benzodiazepine zu bevorzugen.
- Benzos in aller Regel nicht länger als vier Wochen geben.
- Eine langfristige Gabe von Sedativa ist ebenso wie eine langfristige Gabe von Benzodiazepinen fast nie sinnvoll und sollte dann in jedem Fall von einem Facharzt für Psychiatrie verordnet werden, der sich immer wieder überlegt, ob und wie davon runter zu kommen ist.
- Die Sedierung muss jeden Tag an die Situation angepasst werden. Im wesentlichen sollte daher die Beschreibung der Pflegemitarbeiter die Höhe der Dosis bestimmen. Wenn es gut abgesprochen ist können die Pflegemitarbeiter die Sedierung am besten bestimmen, denn sie sehen den Patienten sehr viel öfter und in unterschiedlichen Situationen. Die sedierende Medikation sollte daher möglichst frühzeitig von regelmäßigen Gaben auf Bedarfsgaben umgestellt werden.
- Niemals ein hochpotentes Neuroleptikum wie Haldol zur Sedierung geben. Es hat zu viele Nebenwirkungen im Vergleich zur erreichten Sedierung.
- Niemals ein hochpotentes Neuroleptikum wie Haldol oder Risperdal bei Bedarf geben. Das ist einfach Quatsch.
- Die Patienten lehnen die Medikamente ja nicht ab, weil sie die Behandlung der Krankheit ablehnen. Sondern wegen der Nebenwirkungen, und hier insbesondere Müdigkeit und EPMS (Steifigkeit der Gelenke).
GAMESCOM in Köln
Junge Frauen mit Wasserflaschen
- Es reicht, wenn ihr trinkt, sobald ihr durstig werdet. Ehrlich, reicht wirklich. Das ist wie beim Essen. Da esst ihr ja auch erst, wenn ihr schon ganz viel Hunger habt. Und? Habt ihr daran Schaden genommen? Nein. Das reicht. Dafür hat Mama Natur den Hunger erfunden. Genau so ist das auch mit dem Trinken. Mama Natur hat den Durst erfunden, um mitzuteilen: Jetzt bitte trinken. Und selbst wenn ihr den ganzen Weg von Zuhause bis zu Eurem Büroarbeitsplatz Durst hättet und nichts tränket würdet ihr nicht verdursten. Versprochen. Das Märchen, wenn man Durst bekommt, ist die heilige Flüssigkeitshomöostase schon zerrüttet, ist eine Erfindung gewisser Firmen, die den halben Liter zu einem Euro dreißig verkaufen. Sie stimmt nicht.
- Wenn ihr Durst habt, trinkt Wasser. Das kommt in Deutschland aus der Leitung. Echt gute Sache. Euch fehlen weder Natrium, Magnesium, Calzium oder andere „wertvolle Spurenelemente“. Auch braucht ihr keine Sportdrinks, Erfrischungsdrinks oder Vitaminschorlen. Wenn ihr Durst habt, braucht ihr nur Wasser. Den Rest redet Euch täglich die Wasservergoldungsindustrie ein.
- Ausnahme Eins: Sehr alte Menschen haben manchmal wirklich zuwenig Durstgefühl. Aber 24 ist nicht sehr alt.
- Ausnahme zwei: Bei Ausdauersport über eine Stunde sind isotonische zuckerhaltige Lösungen wahrscheinlich angenehmer als Wasser, aber auch hier soll man nur trinken, wenn man Durst hat. Von den Sportlern, die bei einem Marathon wegen einer fehlerhafter Flüssigkeitsregulation gestorben sind, sind die meisten gestorben, weil sie zu viel getrunken haben.
- In der großen Medizin ist es übrigens nicht anders. Es gibt eine sehr alte Kontroverse, ob man nach raschen Blutverlusten nur Wasser ersetzt (Ringer-Lösung) oder eine Infusionslösung, der eine spezielle Form von Stärke beigemengt ist (HAES). Eine im New England Journal of Medicine veröffentlichte Studie hat nun gezeigt, dass die Gesamtmortalität unter HAES bei Patienten mit einer Sepsis deutlich gröser ist als unter Ringer. Die Firma Fresenius, die eine Variante von HAES produziert, hat dem leitenden Wissenschaftler nun mal gleich juristische Schritte angedroht. Sehr spannend nachzulesen unter http://neuroskeptic.blogspot.de/2012/08/a-bloody-mess-pharma-legal-threats-and.html
Buchempfehlung: The naked pilot, 1995

Neues iOS Blogging tool „Posts“
 |
PostsPico Kategorie: Soziale Netze Aktualisiert: 01.08.2012
|
 |
BlogsyFomola Kategorie: Soziale Netze Aktualisiert: 26.07.2012
|
Das BGH Urteil zur Zwangsmedikation unter BtG ist richtig. Aber es braucht eine Übergangsregelung.
Der 12. Zivilsenat des Bundesgerichtshofs hat mit diesem Urteil gesprochen, dass Zwangsmedikationen auf der Rechtsgrundlage des aktuellen Betreuungsrechtes gegenwärtig nicht möglich sind. Die Anforderungen, die für einen so erheblichen Eingriff in die Menschenwürde, wie sie eine Zwangsmedikation darstellt, an die gesetzliche Grundlage gestellt werden müssen, erfülle das Betreuungsrecht gegenwärtig nicht.
Der Bundesgerichtshof hat Recht. Eine Zwangsmedikation ist ein erheblicher Eingriff in die Würde des Menschen. Das aktuelle Betreuungsrecht regelt diesen Eingriff, seine Voraussetzungen und Kontrollen, nicht ausreichend explizit.
Im § 1906 BGB heißt es wörtlich:
(1) Eine Unterbringung des Betreuten durch den Betreuer, die mit Freiheitsentziehung verbunden ist, ist nur zulässig, solange sie zum Wohl des Betreuten erforderlich ist, weil
1. auf Grund einer psychischen Krankheit oder geistigen oder seelischen Behinderung des Betreuten die Gefahr besteht, dass er sich selbst tötet oder erheblichen gesundheitlichen Schaden zufügt, oder
2. eine Untersuchung des Gesundheitszustands, eine Heilbehandlung oder ein ärztlicher Eingriff notwendig ist, ohne die Unterbringung des Betreuten nicht durchgeführt werden kann und der Betreute auf Grund einer psychischen Krankheit oder geistigen oder seelischen Behinderung die Notwendigkeit der Unterbringung nicht erkennen oder nicht nach dieser Einsicht handeln kann.
Die Formulierung „Unterbringung zur“…“Heilbehandlung oder ein(em) ärztlicher Eingriff“, impliziert nach weit verbreiteter, aber nicht einheitlicher Auslegung auch die medizinisch gebotene Behandlung, erforderlichenfalls auch per Zwangsmedikation.
Vor nicht all zu langer Zeit hatte das Bundesverfassungsgericht hier mit seiner Rechtsprechung zur Zwangsbehandlung auf der Rechtsgrundlage des Maßregelvollzugsgesetzes den Gesetzgeber zur Korrektur aufgefordert. Es hatte auf das Problem hingewiesen, dass eine Zwangsmedikation eben gerade einer ausreichenden Rechtsgrundlage bedürfe und sonst nicht rechtmäßig sei, denn
Artikel 2 des Grundgesetzes lautet:
(1) Jeder hat das Recht auf die freie Entfaltung seiner Persönlichkeit, soweit er nicht die Rechte anderer verletzt und nicht gegen die verfassungsmäßige Ordnung oder das Sittengesetz verstößt.(2) Jeder hat das Recht auf Leben und körperliche Unversehrtheit. Die Freiheit der Person ist unverletzlich. In diese Rechte darf nur auf Grund eines Gesetzes eingegriffen werden.
Genau das ist aber laut Bundesgerichtshof auch für das Betreuungsgesetz gegenwärtig nicht der Fall. Das Betreuungsgesetz regelt die Zwangsmedikation eben gerade nicht explizit. Und genau deswegen ist es gegenwärtig nach Auffassung des BGH eben rechtswidrig, weil Grundgesetzwidrig, eine Zwangsbehandlung aufgrund des Betreuungsgesetzes durchzuführen. Und damit hat der BGH Recht.
Der BGH konnte also nicht anders entscheiden. Das Urteil ist richtig. Es ist nun Aufgabe des Gesetzgebers, sehr zügig den §1906 BGB zu überarbeiten und eine eindeutige Regelung bezüglich der Zwangsmedikation aufzunehmen, die den rechtlichen Ansprüchen, die das Bundesverfassungsgericht für Eingriffe in den Art. 2 Grundgesetz gefordert hat, erfüllen. Es zeichnet sich ab, dass hier ein Richtervorbehalt kommen wird, das heißt, dass eine Partei, die von der Klinik unabhängig ist, die Zwangsmedikation anordnen muss. Das war bislang immer der Betreuer, der aber oft der Familie angehört und in Zukunft dem Anschein nach nicht mehr hierfür ausreichend ist. Also wird es wohl der Richter werden. Der wird sich vermutlich medizinischen Sachverstand in Form eines Gutachten eines Arztes einholen müssen. Ob dieses Gutachten von einem an der Behandlung beteiligten Arzt oder von einem unabhängigen Sachverständigen zu erstatten sein wird, bleibt noch zu regeln.
In der Übergangszeit, bis der §1906 reformiert sein wird, ist es fraglich, ob Umstände vorstellbar sind, in denen der die Unterbringung anordnende Richter unter der besonderen Situation des Richtervorbehaltes eine Zwangsmedikation nach BtG anordnen kann. Für die Patienten kann eine unterlassene Medikation fatale Folgen haben, eine unbehandelte schwere psychische Erkrankung kann mit erheblichen Schäden für die Gesundheit einhergehen.
Der BGH hätte möglicherweise viel Schaden verhindern können, wenn er eine Übergangsregelung vorgeschlagen hätte, in der zum Beispiel nach einem externen Gutachten und Vorbehalt der expliziten richterlichen Anordnung im Unterbringungsbeschluss eine Zwangsmedikation weiter möglich geblieben wäre.
Links zu diesem Urteil:
Was Sie wirklich nicht tun wollen…
Ein von mir mitbehandelter Patient, der mit Methadon substituiert wird, war neulich aufgrund einer schmerzhaften Erkrankung in einem anderen Krankenhaus. Dort erhielt er eine Reihe von Medikamenten zur Behandlung seiner Krankheit. Er berichtete, dass er jedesmal kurz nach der Medikamenteneinnahme einen „Turbo-Entzug“ gehabt habe. Zittern, Knochenschmerzen, Schwitzen, maximales Unwohlsein. Er wünsche so etwas seinem ärgsten Feind nicht. Was da wohl los gewesen sein könne?
Ein Blick in die Medikamentenliste im Arztbrief erklärte die Symptomatik schnell. Er hatte vom Kollegen Valoron N Tropfen gegen die Schmerzen erhalten. Valoron ist ein Schmerzmittel, das das Opiat Tilidin enthält, ein potentes Analgetikum. Der zweite Wirkstoff im Valoron N ist Naloxon, dafür steht das N. Naloxon ist ein OpiatANTAGONIST. Das hat den Vorteil, dass man Valoron N verschreiben kann, ohne Sorge haben zu müssen, dass es den Weg auf den Schwarzmarkt findet und da verkauft wird. Für Menschen, die sonst keine Opiate konsumieren, ist das Mischungsverhältnis von Tilidin und Naloxon so gewählt, dass immer noch eine starke analgetische Wirkung eintritt. Anders ist das bei Opiatkonsumenten und opiatsubstituierten Patienten. Diese Patienten vertragen Valoron N überhaupt nicht. In dem Moment, in dem der Opiatantagonist Naloxon die Opiat-Rezeptoren erreicht, verdrängt er sofort alle bisher wirksamen Opiate einschließlich des Methadons und verursacht eine sofortige, starke Entzugssymptomatik, den „Turbo-Entzug“. Und der ist wirklich extrem unangenehm.
Merke: Wenn Du einem Opiatabhängigen oder einem Opiat-Substituierten in die eine Hand eine heiße Kartoffel gibst und in die andere Hand ein Fläschchen Valoron N, dann lässt er das Valoron N als erstes fallen.
Persönlichkeitstest online
Persönlichkeitstest online
Gute Online Tests zu finden ist schwierig. Hier habe ich nun einen gefunden, den ich wirklich empfehlen kann:
http://www.psychomeda.de/online-tests/persoenlichkeitstest.html
Er testet auf die „Big Five Faktoren“ der Persönlichkeit, das wissenschaftlich am weitesten anerkannte Modell der Persönlichkeitsstruktur des Gesunden. Unterschieden werden die Ausprägungen:
- Neurotizitismus
- Extraversion
- Offenheit für Neues
- Verträglichkeit
- Gewissenhaftigkeit
Auf der Website www.Psychomeda.de gibt es noch eine Reihe weiterer, sehr interessanter Online-Tests, so zum Beispiel zur Emotionalen Intelligenz, zum Erziehungsstil, zur Konzentrationsfähigkeit, zur Intelligenz und zum Thema Burnout. Für private Zwecke sind alle Tests frei zugänglich, für Therapeuten werden online Tests kostenpflichtig lizensiert.
Die Diagnostik von Persönlichkeitsstörungen ist davon strikt zu trennen, hier ist der SKID II das häufigste eingesetzte Instrument. Das Ergebnis ist eine Einstufung, welche Persönlichkeitsstörung vorliegen könnte.
Psychiatrische Kliniken aus aller Welt: Mount Carmel auf Malta

Mount Carmel auf Malta. Vielen Dank Olli aus Den Haag!





