Es ist soweit! Nach langer Vorbereitung mit den tollen Leuten von Amboss haben wir zusammen einen ausführlichen Videokurs zu psychiatrischen Notfällen gemacht! Im Videokurs erkläre ich zunächst ausführlich, welches grundsätzliche Verhalten bei psychiatrischen Notfällen sinnvoll ist. Danach erkläre ich anhand von praktischen Beispielen (Notfallsituationen inkl. PsychKG, Notfallsedierung etc., Suizidalität, Psychose, Delir, Alkoholintoxikation, Amphetaminintoxikation) wie man in diesen Situationen sicher und medizinisch zielgerichtet vorgeht. Dabei können alle Inhalte anhand des Amboss Online-Materials weiter vertieft werden. Wenn ihr den Kurs absolviert und den Abschlusstest bestanden habt, erhaltet ihr 17 CME Punkte! Schaut hier vorbei: go.amboss.com/psych-fortbildung
Delir
Alles, was Du über Risperidon wissen möchtest …
Ich habe das Kapitel für die nächste Auflage meines Buches (die aber nicht vor 2023 kommen wird) überarbeitet, besser lesbar gemacht und übersichtlicher gestaltet. Wie es gute alte Tradition ist, veröffentliche ich hier den Textentwurf (dieser Text steht daher ausnahmsweise unter Copyright). Ich bitte euch, mir Rückmeldung zum Text zu geben, auf Fehler oder Unvollständigkeiten hinzuweisen und mir zu sagen, wie ich es verständlicher beschreiben könnte.
Ich habe dieses Kapitel auch als Video eingesprochen, das findest Du hier.
Ansonsten: viel Spaß mit diesem Kapitel zu Risperidon!
5.3.1 Risperidon
Risperidon
- ist ein atypisches Antipsychotikum
- ist meist stark und sicher wirksam
- ist in Dosierungen bis 3 mg pro Tag meist gut verträglich
- kann, insbesondere bei höheren Dosierungen als 4 mg/Tag, EPMS auslösen.
- verursacht selten relevante Müdigkeit, Gewichtszunahme, QTc-Zeit-Verlängerung oder ein metabolisches Syndrom
- ist für viele Psychiater das Antipsychotikum der 1. Wahl.
Risperidon ist ein lange etabliertes atypisches Antipsychotikum, das viele Psychiater als Mittel der ersten Wahl bei psychotischer Symptomatik einsetzen. Es wirkt über einen Dopamin-D2-Antagonismus sowie zusätzlich über einen 5-HT2-Antagonismus. Daraus leitet sich seine meist sichere antipsychotischer Wirkung und oft gute Verträglichkeit ab.
Es steht als eines von nur 17 Psychopharmaka verdientermaßen auf der Liste der unentbehrlichen Arzneimittel der WHO.
Pharmakologie
Risperidon (siehe Abb. 4.4) blockiert zum einen wie ein typisches Neuroleptikum den Dopamin-D2 -Rezeptor, und zum anderen wie viele atypische Neuroleptika den Serotonin-5HT2A -Rezeptor. Es verursacht nur in geringem Maße Gewichtszunahme und Müdigkeit, entsprechend seiner nur geringen, aber vorhandenen Aktivität am Histamin H1 -Rezeptor.

Risperidon selbst hat eine Halbwertszeit von 2-4 Stunden, sein aktiver Metabolit 9-Hydroxy-Risperidon eine von ca. 20 Stunden.
Die Metabolisierung erfolgt hauptsächlich in der Leber über CYP2D6 zum aktiven Metaboliten Paliperidon.
Wenn man den Blutspiegel bestimmt, orientiert man sich nicht am Wert für Risperidon alleine, sondern an der Summe aus Risperidon und 9-Hydroxy-Risperidon. Diese sollte zwischen 20 und 60 ng/ml liegen. Ab 40 ng/ml können gehäuft Nebenwirkungen auftreten.
Klinischer Einsatz
Risperidon ist schnell und zuverlässig wirksam. Die häufigste Indikation ist die Behandlung schizophrener Psychosen. Darüber hinaus wird es in niedrigeren Dosierungen auch bei Manien, Depressionen mit psychotischer Symptomatik und aggressivem Verhalten eingesetzt.
Schizophrenie
Aufgrund seiner guten Verträglichkeit und seiner sicheren Wirkung wird es von vielen Psychiatern als Medikament der 1. Wahl bei schizophrenen Psychosen eingesetzt.
Akute psychotische Episoden bei sonst gesunden Erwachsenen kann man gut mit 3-4 mg Risperidon behandeln. Darunter klingen die Halluzinationen oft nach ca. 10 Tagen ab, der Wahn verbessert sich oft innerhalb der ersten 3-4 Wochen. Wenn die Dosis nicht ausreicht, kann man auf bis zu 6 mg/ Tag steigern, allerdings treten hier häufiger Nebenwirkungen auf, insbesondere EPMS.
Wenn Risperidon in der Akutphase gut gewirkt hat, kann man es gut in etwas niedrigerer Dosis als Rezidivprophylaktikum weiter geben. Hier sind die erforderlichen Dosierungen schwerer anzugeben, manche älteren Patienten kommen mit 0,5-1 mg gut hin, viele erwachsene Patienten erhalten 1,5 bis 3 mg als Rezidivprophylaxe, einige chronisch Kranke brauchen auch 6 mg zur Erhaltungstherapie. Die Wirksamkeit der gewählten Dosis kann man erst einem oder besser zwei Jahren beurteilen, wenn man weiß, ob ein Wiederauftreten der Krankheit verhindert worden ist.
Für die Rezidivprophylaxe ist eine gute Verträglichkeit unabdingbar, sonst wird das Medikament erfahrungsgemäß schnell abgesetzt. Risperidon bietet in vielen Fällen auch bei niedrigeren und gut verträglichen Dosierungen einen guten Rückfallschutz.
Einige Patienten bevorzugen die Rezidivprophylaxe mit einem Depot-Antipsychotikum, hier stehen Risperidon und sein gleichstark wirksamer Metabolit Paliperidon für unterschiedliche Dosierungsintervalle zur Verfügung:
- RisperdalConsta® (Risperidon, alle zwei Wochen)
- Xeplion® (Paliperidon, alle vier Wochen)
- TREVICTA® (Paliperidon, alle 12 Wochen)
Manie
Akute Manien sollten immer mit einer Kombination aus einem Phasenprophylaktikum, vorzugsweise Lithium, und einem Antipsychotikum behandelt werden. In dieser Indikation wird Risperidon oft zwischen 2 und 4 mg/Tag dosiert, in der Gerontopsychiatrie zwischen 0,5 und 2 mg/Tag.
Nach Abklingen der Manie im Rahmen einer Bipolaren Störung kann das Antipsychotikum in vielen Fällen abgesetzt werden, wenn das Phasenprophylaktikum weiter eingenommen wird. Reicht dies nicht aus, kann in einer zweiten Stufe eine Phasenprophylaxe mit zwei Phasenprophylaktika versucht werden, erst wenn auch dies scheitert, wird ein Antipsychotikum zusätzlich dauerhaft gegeben.
Bei schizoaffektiven Störungen wird die Phasenprophylaxe in der Regel gleich im ersten Schritt mit einer Kombination aus Antipsychotikum und Phasenprophylaktikum durchgeführt.
Depressionen mit psychotischen Symptomen
Die erste Wahl der Behandlung der Depression mit psychotischen Symptomen ist in vielen Fällen die EKT. Die zweite Wahl ist die Pharmakotherapie mit einer Kombination aus einem Antidepressivum und einem Antipsychotikum. Gibt man Risperidon in dieser Indikation, reichen in den meisten Fällen 0,5-2 mg aus. In der Gerontopsychiatrie reichen zumeist 0,25 bis 1 mg/Tag.
Aggressives Verhalten
Risperidon ist bei zwei klar eingegrenzten Patientengruppen zugelassen, um aggressives Verhalten zu reduzieren:
- Patienten mit Alzheimer Demenz nach Ausschöpfung anderer Therapiemöglichkeiten: In bestimmten Phasen der Alzheimer-Demenz kann es zu aggressivem Verhalten kommen, das zu erheblichen Problemen in der täglichen Versorgung der betroffenen Patienten führt. Wenn verhaltenstherapeutische Maßnahmen und angemessen eingesetzte Sedativa nicht ausreichend wirksam sind, kann ein Therapieversuch mit Risperidon angemessen sein. Das Ziel ist hier nicht Müdigkeit, sondern ein Abklingen des aggressiven Verhaltens. In der richtigen Kombination mit anderen Maßnahmen wird dieses Ziel nicht selten erreicht. Dabei muss man aber bedenken, dass Antipsychotika bei älteren Patienten die Gefahr von Schlaganfällen erhöhen können. Auch die Sturzneigung kann unter EPMS-lastigen Antipsychotika im Alter sehr zunehmen. Daher sollte man die Indikation für Risperidon in einer überlegten Abwägung gegen die möglichen Nebenwirkungen treffen und die erzielte Wirkung sowie die eingetretenen Nebenwirkungen gut beobachten.
- Geistig behinderte Kinder ab 5 Jahren und Jugendliche mit einer Verhaltensstörung: Auch hier ist es wichtig, zuvor alle verhaltensmodifizierenden Techniken versucht zu haben und auch hier ist der Grad zwischen erzielbarem Nutzen und möglichen Nebenwirkungen schmal. In bestimmten Fällen wirkt Risperidon in dieser Indikation gut gegen aggressive Verhaltensweisen, in anderen Fällen bewirkt es keine Verbesserung.
Dosierung
- akute Psychose, Manie: bis 2-4, maximal 6 mg/Tag
- Rezidivprophylaxe: 0,5–4 mg/Tag
- Depression mit psychotischen Symptomen: 0,5-2 mg/Tag
- Aversives Verhalten bei Demenz und aggressives Verhalten bei Jugendlichen mit Verhaltensstörung: 0,25–2 mg/Tag
- Gerontopsychiatrie: 0,25-2 mg/Tag meist ausreichend
- maximale Tagesdosis: 6 mg/Tag

Nebenwirkungen
EPMS
Die häufigste unerwünschte Wirkung von Risperidon sind EPMS (siehe Kapitel 4.6.1). Je nach Alter und persönlicher Disposition des Patienten können EPMS bei unterschiedlichen Dosierungen auftreten. Bei einer Dosis von 4 mg und mehr oder einem Blutspiegel von 40 ng und mehr treten EPMS allerdings sehr viel öfter auf. Im ersten Schritt sollte man die Dosis reduzieren. Dabei muss man wissen, dass sowohl beim Steigern der Dosis als auch beim Reduzieren der Dosis für einige Tage verstärkt EPMS auftreten können. Während EPMS bestehen, kann man versuchen, diese mit Biperiden zu lindern. Führt eine Reduktion der Dosis auch nach einigen Tagen nicht zu einem deutlichen Nachlassen der EPMS, ist im nächsten Schritt eine Umstellung auf ein in diesem Punkt verträglicheres Antipsychotikum zu erwägen, z.B. Olanzapin oder Ziprasidon.
Akathisie
Akathisie oder Sitzunruhe (siehe Kapitel 4.6.2) kann sehr quälend sein. Ist sie durch eine Dosisreduktion nicht in den Griff zu bekommen, wechselt man in der Regel auf ein anderes Medikament.
Hyperprolaktinämie
Wie alle D2-Antagonisten kann Risperidon eine Hyperprolaktinämie verursachen. Dies kann zum Milchfluß, einer Gynäkomastie beim Mann oder sexuellen Funktionsstörungen führen. Der Prolaktinwert im Blut ist bei Therapie mit D2-Antagonisten häufig erhöht. Wenn keine spezifischen Symptome vorliegen, muss aufgrund einer moderaten Laborwerterhöhung alleine nicht unbedingt das Medikament abgesetzt werden. Es ist aber wichtig, die Patienten über diese möglichen Nebenwirkungen aufzuklären, damit beim Auftreten von Symptomen eine Konsequenz gezogen werden kann.
Hypotonie
Aufgrund der Blockade von α-adrenergen Rezeptoren kann Risperidon insbesondere in der Aufdosierungsphase in einigen Fällen den Blutdruck senken.
Depressive Stimmungslage
Wie alle Dopamin-Antagonisten kann auch Risperidon bei manchen Patienten eine depressive Stimmungslage verursachen. Im Vordergrund stehen dabei am ehesten Antriebsstörungen, Motivationsmangel und ein Gefühl der Erschöpfung. Es können aber auch depressive Gedanken und Gefühle im engeren Sinne dazu kommen. In dieser Situation wechsele ich persönlich eher auf ein anderes Antipsychotikum wie z.B. Ziprasidon, als ein Antidepressivum zu ergänzen.
Risperidon in der Schwangerschaft und Stillzeit
Die Wahl von Psychopharmaka in Schwangerschaft und Stillzeit ist immer eine sehr individuelle Entscheidung und sollte immer nach gründlicher Recherche aktueller Datenbanken wie z.B. Embryotox erfolgen. Wenn die Indikation eindeutig ist und Risperidon bislang gut gewirkt hat, ist eine weitere Gabe in der Schwangerschaft unter engmaschigeren Blutspiegelkontrollen und möglichst niedriger Dosierung nach heutigem Wissensstand vertretbar.
Risperidon geht wie alle Psychopharmaka in die Muttermilch über, daher wird vom Stillen mit Muttermilch abgeraten.
Sinnvolle Laboruntersuchungen
- Vor Behandlungsbeginn und nach einem Monat: Blutbild, Elektrolyte, Kreatinin, GGT, Bilirubin, CK, INR, TSH, ß-HCG, EKG, Körpergewicht.
- Im ersten Jahr quartalsweise EKG, Routinelabor und Körpergewicht.
- Danach sind bei unkompliziertem Verlauf auch längere Kontrollintervalle üblich.
Mein persönliches Fazit
Risperidon ist zumeist gut und sicher wirksam. Daher ist es für mich oft das Antipsychotikum der 1. Wahl.
Es ist in Dosierungen bis 3 mg meist gut verträglich, es macht nicht müde und führt eher selten zu einer Gewichtszunahme.
Dosierungen von 5 und 6 mg/Tag verordne ich kaum noch, da diese öfter zu EPMS führen und meist nicht viel besser wirksam sind als 4 mg/Tag.
Hätte ich eine Psychose, würde ich mich mit Risperidon behandeln.
Copyright
Dieser Beitrag ist ein Auszug oder eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Ist gut geworden: Die neue Leitlinie „Delir und Verwirrtheitszustände“ der DGN

Mir gefällt vor allem der Teil „Was gibt es Neues?“ gut, denn, ist halt wirklich so:
Was gibt es Neues?
– Im kürzlich publizierten Diagnostic and Statistical Manual of Mental Disorders (DSM-5) wurden die Kriterien für das Delir revidiert. Danach müssen Regulationsstörungen der Aufmerksamkeit vorhanden sein, die gemeinsam mit Bewusstseinsstörungen quantitativer Art (Vigilanz) oder qualitativer Art (betreffend Denken, Wahrnehmung, andere kognitive und emotionale Leistungen) auftreten. Die akute Symptomatik darf nicht allein durch eine vorbestehende Erkrankung erklärt sein und sollte nicht im Zusammenhang mit einem Koma oder Erwachen aus dem Koma beobachtet werden.
– Frühere Begriffe wie hirnorganisches Psychosyndrom, Durchgangssyndrom oder akute organische Psychose sollten nicht mehr benutzt werden.
– Treten delirante Symptome (D) auf, sollte auch auf die Auslösefaktoren „Schmerz“ (pain, P) und Agitiertheit (A) geprüft werden (PAD- Management).
– Beim hyperaktiven Delir (ohne Alkolholentzug) ist gerade bei geriatrischen Patienten Melperon oder Pipamperon wirksam, insbesondere zur Behandlung der psychomotorischen Unruhe bei nächtlich betonten Verwirrtheitsphasen.
– Beim Delir (speziell beim Alkoholentzugsdelir) sind Clonidin und Dexmedetomidin als sedierende Alpha-2-Rezeptor-Agonisten auch zur Kontrolle von Hypertension und Tachykardie geeignet und beeinflussen die Atmung nur wenig. Bei Clonidin ist insbesondere bei älteren Patienten die lange Halbwertszeit zu berücksichtigen.
– Typische Neuroleptika wie Haloperidol oder atypische Neuroleptika wie Risperidon bzw. Ziprasidon sollten nach neueren Studien nur mit großer Zurückhaltung eingesetzt werden. Die Aufenthaltsdauer auf der Intensivstation wird durch diese Medikamente nicht verkürzt.
– Medikamentöse Strategien zur Delirvermeidung beschränken sich auf das Absetzen von Risikomedikationen und die Vermeidung von Psychopharmaka und Substanzen mit anticholinerger Wirkung. Neuroleptika, Cholinesterasehemmer und Melatoninderivate zeigten bislang keinen überzeugenden Nutzen. Zur Vermeidung des postoperativen Delirs kann unter Monitorbedingungen Dexmedetomidin sinnvoll sein.
– Neben der medikamentösen Therapie haben nicht pharmazeutische Konzepte zur Delirprävention und -therapie eine mindestens so große Evidenz, insbesondere bei einer vorbestehenden Demenzerkrankung.
Maschke M. Delir und Verwirrtheitszustände inklusive Alkoholentzugsdelir, Leitlinie der DGN. 2020; https://dgn.org/wp-content/uploads/2020/12/030006_LL_Delir_2020.pdf
Video Delirtherapie
Dieses Video richtet sich an Ärztinnen und Ärzte, die Delirien behandeln. Ich fordere dazu auf, zu überlegen, bei welchen Delirtypen Benzodiazepine eine ursächliche Therapie sind, wann sie zum Management des Delirs nötig sind, und wann man sie vermeiden soll. Ärztinnen und Ärzte schaut mal rein!
PC098 Delir – Mit Markus Boss ist online
Im 98. PsychCast sprechen wir mit einem Experten auf dem Gebiet des Delirs, Herrn Markus Boss, Oberarzt in der Gerontopsychiatrie des Vitos Klinikums Gießen. Wir sprechen über die Prophylaxe von Delirien, über verschiedene Ursachen, Behandlungsmöglichkeiten und Langzeitverläufe von Delirien. Die Episode findest Du online hier und kannst sie auch gleich hier auf dieser Seite hören:
Herrn Boss findest du hier:
Die Priscus-Liste zeigt Medikamente, die im Alter oft schlecht vertragen werden und mögliche Austauschstoffe. Du findest du hier: http://priscus.net/download/PRISCUS-Liste_PRISCUS-TP3_2011.pdf.
Ein Video von mir zum Thema Delir findest Du hier:
Moderne Behandlung des Delirs: Ein how-to-Video für Praktiker
Im Delir gebe ich doch immer Haldol und Diazepam, oder? Warum das fast immer falsch ist, und wie ich es nach dem aktuellen Stand der Wissenschaft richtig machen kann, erkläre ich euch in diesem Video.
Das Delir
Zu diesem Thema habe ich auch ein Video bei YouTube gepostet, das findet ihr hier:
Man braucht ja immer mal einen Lehrbuchtext zum Delir. Ich habe hier einen Vorschlag erstellt. Dieser Vorschlag steht mit Blick auf die mögliche zukünftige Verwertung mal nicht unter creative commons, sondern das Copyright bleibt bei mir. Wer Lust und Zeit hat, mag ihn lesen und mir Hinweise geben, wie ich ihn noch weiter verbessern könnte. Oder sagen, dass er schon ganz gut ist… 🙂
(tl;dr: too long, didn´t read): Delir
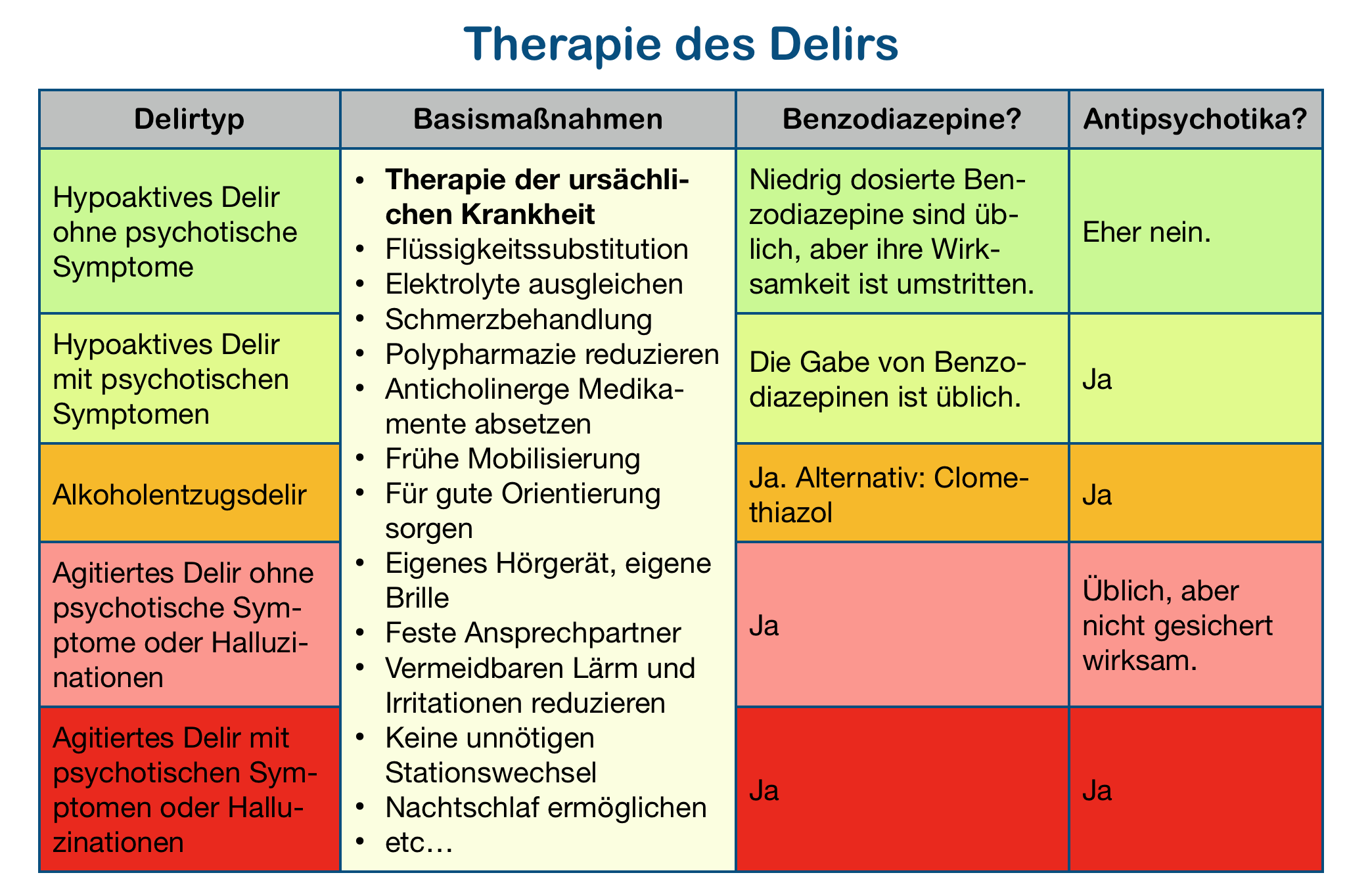
– Das Delir ist eine reversible, typischerweise fluktuierende organisch bedingte Störung der Orientierung, des Gedächtnisses und der Aufmerksamkeit. Oft sind der Schlaf-Wach-Rhythmus gestört, es können Agitation und psychotische Symptome bestehen.– Therapeutisch müssen immer die Ursachen des Delirs behandelt werden. Darüber hinaus sollen Basismaßnahmen durchgeführt werden, wie ausreichende Flüssigkeitssubstitution, Schmerzbehandlung, Absetzen anticholinerger Medikamente, Schutz vor störenden Reizen, gute Orientierung schaffen, eigenes Hörgerät und eigene Brille zur Verfügung stellen und ähnliches.
– Benzodiazepine dann und nur dann geben, wenn Agitation besteht.
– Antipsychotika dann und nur dann geben, wenn psychotische Symptome / Halluzinationen vorliegen.
– Im Alkoholentzugsdelir sind Clomethiazol oder Benzodiazepine sowie Antipsychotika indiziert.
Psychiater haben immer wieder mit der Behandlung von Delirien zu tun. Ob als Komplikation einer Alkoholentzugsbehandlung, in der Gerontopsychiatrie bei einer einfachen Exsikkose, auf der Intensivstation als postoperatives Delir oder bei einem Übermaß an anticholinerger Medikation: Delirien zu erkennen und zu behandeln gehört zu den grundlegenden Aufgaben des Psychiaters.
Der Begriff Delir stammt vom Lateinischen „De lira ire“. „De“ heißt „aus“; „lira“ bedeutet „Gleis, Spur“ und „ire“ heißt „gehen“. Übersetzt heißt es also „aus dem Gleis gehen“ oder „aus der Spur geraten“.
Das Delir beginnt meist plötzlich aufgrund einer körperlichen Störung der Gehirnfunktion. Es zeigt typischerweise einen fluktuierenden Verlauf und ist grundsätzlich reversibel. Klinisch imponieren Desorientierung, Verkennung der Umgebung, Störungen von Gedächtnis und Aufmerksamkeit und in manchen Fällen Halluzinationen. Psychomotorisch zeigen sich Auffälligkeiten, die vom Stupor über nestelnde, ungerichtete Bewegungen hin bis zu starker Agitation reichen können. Der Schlaf ist oft im Sinne einer Schlaf-Wach-Rhythmus-Umkehr mit nächtlicher Unruhe gestört.
In der ICD-10 wird das Delir so charakterisiert:
- Störung des Bewusstseins und der Aufmerksamkeit
- Wahrnehmungsstörung (Gedächtnis, Orientierung)
- Psychomotorische Störungen
- Schlafstörungen
- Akuter Beginn und fluktuierender Verlauf
- Nachweis einer organischen Grundlage
Auf Intensivstationen sind delirante Zustände mit ca. 30-80% aller dort behandelten Patienten sehr häufig. Insbesondere postoperativ kommt es bei vielen Patienten zu Verwirrtheitszuständen.
Die früher oft verwendete Bezeichnung “Durchgangssyndrom” für postoperative Delirien verharmlost die Symptomatik allerdings und ist in dieser Hinsicht irreführend. Tatsächlich verlängern Delirien die Krankenhausbehandlungsdauer, gehen in bis zu einem Viertel der Fälle mit bleibenden kognitiven Funktionsstörungen einher und führen zu einer erhöhten Sterblichkeit.
Prävention
Es gibt gut etablierte und einfache Maßnahmen, um die Wahrscheinlichkeit des Auftretens eines Delirs zu reduzieren. Dazu gehören unter anderem:
- Orientierungshilfen wie Uhr und Kalender
- Eigenes Hörgerät, eigene Brille
- Angemessene Schmerzbehandlung
- Vermeidung unnötiger Stationswechsel
- Feste und gleichbleibende Ansprechpartner
- Frühe Mobilisierung
- Schutz vor vermeidbarem Lärm, auch durch medizinische Geräte
- Nachts möglichst dunkles Patientenzimmer
- Schlafverbesserung
- Vermeidung unnötiger Polypharmazie
- Vermeidung unnötiger anticholinerger Medikamente
Medikamentöse Prophylaxe
In den bisherigen Studien zeigte sich, dass zumindest Antipsychotika keine prophylaktische Wirksamkeit gegen die Entwicklung eines Delirs haben. Neben den oben genannten Basismaßnahmen gibt es somit aktuell keine wirksame medikamentöse Delirprophylaxe.
Diagnostik
Die Diagnostik vor allem des hypoaktiven Delirs gelingt sicherer mit etablierten Testverfahren, wie dem kostenlos in deutscher Sprache erhältlichen CAMICU für Intensivpatienten und dem CAM-S für Patienten auf Normalstationen. Da insbesondere das hypoaktive Delir leicht übersehen werden kann, sollte insbesondere auf Intensivstationen routinemäßig ein Screenings auf Delirien mit einem solchen standardisierten Testverfahren durchgeführt werden.
Klassifikation der Delirien
Aus klinisch-therapeutischer Sicht ist es am sinnvollsten, das Delir nach der vermuteten Ursache zu klassifizieren, also beispielsweise Delir bei Exsikkose oder Alkoholentzugsdelir.
Innerhalb dieser Gruppen kann man dann nach dem Grad der psychomotorischen Erregung in hypoaktive Delirien, Delirien vom Mischtyp und hyperaktive (agitierte) Delirien unterscheiden.
Eine weitere Differenzierung mit therapeutischer Konsequenz ist die Frage, ob es sich um ein Delir ohne psychotische Symptome/Halluzinationen oder mit psychotischen Symptomen/Halluzinationen handelt.
Man stellt sich also immer diese drei Fragen, um zu einer therapieleitenden Arbeitsdiagnose zu kommen:
- Wie ist die Psychomotorik? (Hypoaktives Delir, Delir vom Mischtyp, hyperaktives Delir)
- Welche Ursache für das Delir vermute ich? (Postoperatives Delir, Delir bei Exsikkose, Alkoholentzugsdelir, Benzodiazepinentzugsdelir, Delir, Delir bei Demenz,…)
- Liegen psychotische Symptome vor? (Delir ohne psychotische Symptome / Halluzinationen, Delir mit psychotischen Symptomen / Halluzinationen)
So entsteht eine aus diesen drei Komponenten zusammengesetzte Diagnose wie zum Beispiel „Hypoaktives postoperatives Delir ohne psychotische Symptome“ oder „Agitiertes Alkoholentzugsdelir mit psychotischen Symptomen“. Diese Art der Diagnose ist geeignet, uns den Weg zur richtigen Therapie zu leiten.
Therapie
Das Delir ist ein medizinischer Notfall, der ein zügig beginnendes und wirksames multifaktorielles Therapiekonzept erfordert.
Behandelbare Ursachen eines Delirs müssen natürlich immer zuerst behandelt werden. Zu den häufig anzutreffenden und gut behandelbaren Delirursachen gehören unter anderem Infektionen, Elektrolytstörungen, Substanzentzug, Blutzuckerentgleisungen, Schmerzen und Hypoxien. Eine ausreichende Versorgung mit Flüssigkeit gelingt oft nur durch die Gabe von Infusionen.
Wie sieht es mit der Gabe von Benzodiazepinen aus?
Früher war es üblich, jedes Delir mit Benzodiazepinen zu behandeln. Das ist inzwischen nicht mehr geboten.
Unstrittig sinnvoll ist die Gabe von Benzodiazepinen im Alkoholentzugsdelir und im Benzodiazepinentzugsdelir.
Bei allen anderen Delirien soll man Benzodiazepine oder verwandte Sedativa dann und nur dann geben, wenn eine Agitation besteht, also beim agitierten / hyperaktiven Delir oder einem Delir vom Mischtyp. Im hypoaktiven Delir soll man nach Möglichkeit keine Benzodiazepine geben. Eine Ausnahme im hypoaktiven Delir kann bestehen, wenn der Patient deutlich geängstigt wirkt, dann ist die Gabe des Benzodiazepins zur Anxiolyse sogar sinnvoll, um eine der delirverstärkenden Ursachen, die Angst, zu behandeln.
Man muss aber sagen, dass die Versorgungsrealität hier etwas anders aussieht. Es gibt viele Ärzte, die auch im hypoaktiven Delir niedrig dosiert Benzodiazepine, vorzugsweise Lorazepam, geben, in der Hoffnung, dadurch die Dauer des Delirs zu verkürzen. Dieses Vorgehen wird nicht durch Studien gestützt und es wird davon abgeraten, man sieht diese Behandlungspraxis dennoch nicht selten.
Antipsychotika
Früher war es auch üblich, bei allen Delirien Antipsychotika zu geben. Auch das ist nicht mehr indiziert.
Im Alkoholentzugsdelir und im Benzodiazepinentzugsdelir ist der Nutzen von Antipsychotika belegt1. Üblich ist die Gabe von Haloperidol, alternativ kann man auch Risperidon geben.
Bei allen anderen Delirien gilt: Man soll Antipsychotika dann und nur dann geben, wenn auch psychotische Symptome, zum Beispiel Halluzinationen bestehen.
Übersicht Therapie des Delirs

- Seitz DP, Gill SS, Psychiatry LZJOC, 2007. Antipsychotics in the treatment of delirium: a systematic review.
- Zoremba N, Coburn M. Acute confusional states in hospital. Dtsch Arztebl Int. 2019;:1–8.
- van den Boogaard M, Slooter AJC, Brüggemann RJM, et al. Effect of Haloperidol on Survival Among Critically Ill Adults With a High Risk of Delirium: The REDUCE Randomized Clinical Trial. JAMA. 2018;319(7):680–690. doi:10.1001/jama.2018.0160
- S3-Leitlinie Analgesie, Sedierung und Delirmanagement in der Intensivmedizin (DAS-Leitlinie 2015)
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Noch ein Vorschlag zur Darstellung der Therapieoptionen beim Delir
Beim der medikamentösen Behandlung des Delirs gibt es einen besonders ausgeprägten Sprung zwischen dem, was klinisch üblich ist (Benzos immer, Antipsychotika meistens) und dem, was in Studien gesichert ist (Benzos nur bei Agitation, Antipsychotika nur, wenn der Patient psychotisch ist /halluziniert).
Ich habe daher einen zweiten Vorschlag gemacht, wie man die Therapie des Delirs in Abhängigkeit von der Art des Delirs darstellen kann. In dieser Darstellung kommt auch der Bogen zwischen dem, was klinisch üblich ist und dem, was man aus den Studien ableiten kann, zum Tragen. Die Darstellung sieht so aus:
Was haltet ihr davon?
Vorschlag für eine therapiestrategieorientierte Klassifikation des Delirs
Für die Therapie des Delirs sind zwei psychopathologische Kriterien wegweisend:
- Agitation: Nur bei Agitation soll man Benzodiazepine geben:
- Nicht agitiert: Man soll kein Benzodiazepin geben
- Agitiert: Man soll ein Benzodiazepin geben
- Psychotisches Erleben: Nur bei psychotischem Erleben soll man Antipsychotika geben:
- Ohne psychotische Symptome: Man soll kein Antipsychotikum geben
- Mit psychotischen Symptomen: Man soll ein Antipsychotikum geben
Daraus ergeben sich diese vier Subtypen des Delirs:
- Nicht agitiertes Delir ohne psychotische Symptome
- Nicht agitiertes Delir mit psychotischen Symptomen
- Agitiertes Delir ohne psychotische Symptome
- Agitiertes Delir mit psychotischen Symptomen
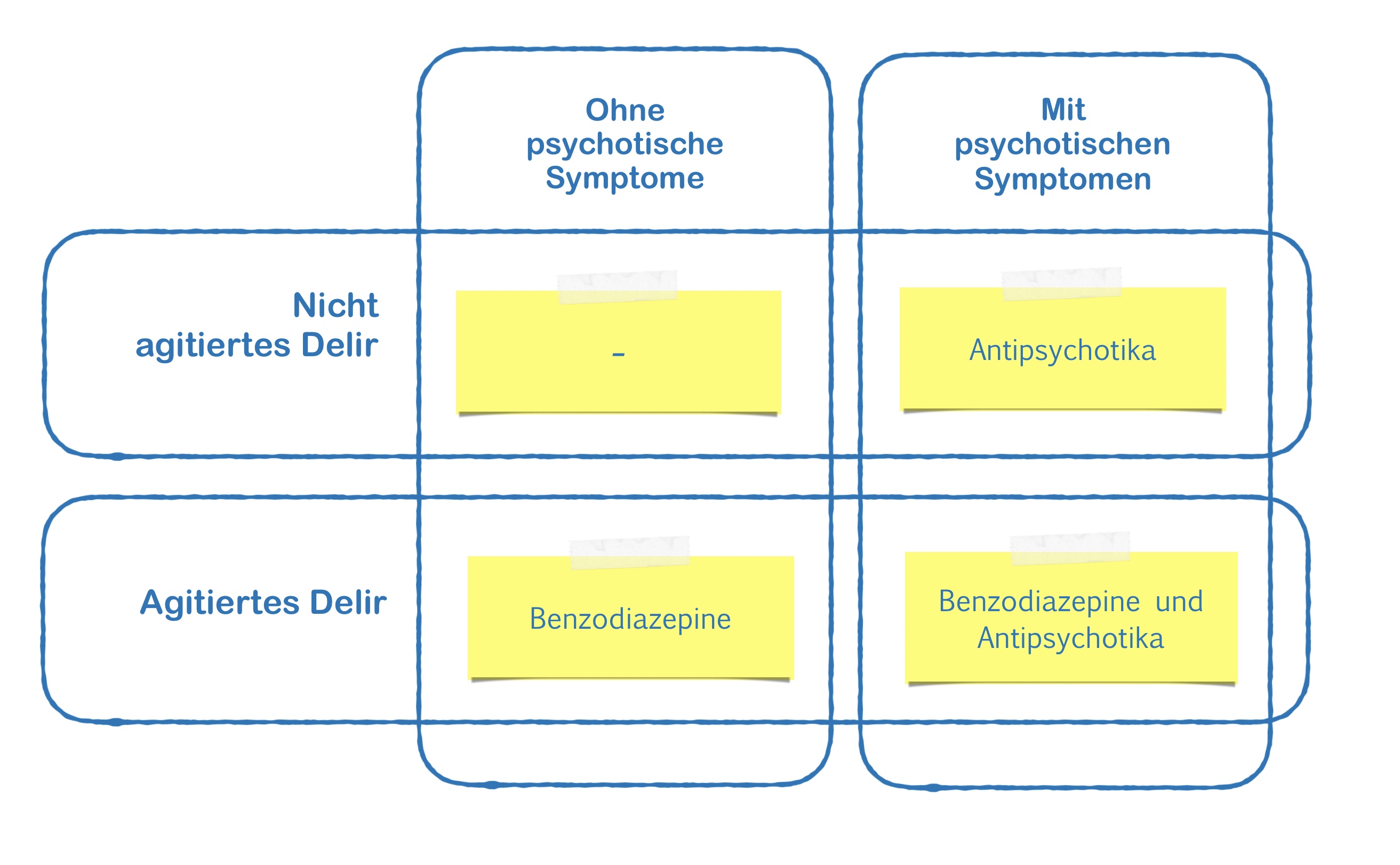
Oder sehr vereinfacht so:

Wie sieht die übliche Klassifikation des Delirs aus?
Die übliche Unterteilung des Delirs orientiert sich nur an der psychomotorischen Aktivität des Patienten, ohne die Dimension zu berücksichtigen, ob er psychotische Symptome hat oder nicht. Das sieht dann so aus:

Kann man machen, aber dann gehen Diagnose und Therapie nicht Hand in Hand.
Daher habe ich die obere Darstellung erstellt. Sie vermittelt gut, wann man ein Benzodiazepin geben soll und wann man ein Antipsychotikum geben soll. Denn hier geht in der Praxis vieles durcheinander. Wenn ein Patient hyperaktiv aber nicht psychotisch ist, bekommt er oft ein Antipsychotikum, obwohl das in den Leitlinien nicht vorgesehen ist. Und wenn er hypoaktiv aber psychotisch ist, bekommt er oft ein Benzodiazepin, auch wenn das möglicherweise mehr schadet als nutzt.
Was haltet ihr von diesem Vorschlag? Ist das praktikabel? Hat das Bild oben einen didaktischen Wert? Schreibt Eure Gedanken dazu bitte in die Kommentare!
Warum nächtlich verwirrte Patienten keine „Schlafgäste“ auf der geschützten Station sein sollten

Photo by Rye Jessen on Unsplash
Es gibt ja Patienten, die tagsüber noch gut orientiert sind, deshalb auch auf einer offenen Station behandelt werden, die aber nächtliche Verwirrtheitszustände zeigen. In diesen nächtlichen Verwirrtheitszuständen können Hinlauftendenzen und eine Eigengefährdung durch Hilflosigkeit bestehen.
Es gibt nun die Option, diese Patienten nur für die Nächte, als „Schlafgäste“, auf die geschützte Station zu verlegen. Klingt erstmal plausibel. Denn tags kommt der Patient ja auf der offenen Station zurecht, und man möchte ihm vielleicht auch tags nicht die etwas unruhigere Atmosphäre der geschützten Station antun. Außerdem ist der Platz dort knapp. Und der Patient schläft ja nachts ohnehin, oder?
Dagegen spricht, dass zu den in Granit gemeißelten Basics der Delirprophylaxe gehört, dass alles nur erdenklich Mögliche getan wird, dass sich der Patient zuverlässig orientieren kann: Eigene Brille, eigenes Hörgerät, Kalender und Uhr, feste Ansprechpartner, ruhige und stabile Umgebung…
Das genau führt dann aber zu der Überlegung, dass es für die Orientierung nicht gut sein kann, wenn der Patient wie ein Rucksackreisender sein Zelt jede Nacht an einer anderen Stelle aufschlagen soll, als dem Ort, an dem er den Tag verbracht hat. Das kann nur zur Verwirrung beitragen.
Ich denke, dass Patienten, die unter nächtlicher Verwirrtheit leiden, in aller Regel auf einer Station behandelt werden sollten, die nachts für ausreichend Sicherheit sorgen kann. Und zwar ganz, oder gar nicht. Keine Schlafgäste!
(Ausnahmen bestätigen wie immer die Regel…)
Super Übersichtsarbeit „Delir im Krankenhaus“ im Ärzteblatt

In der aktuellen Auflage des Ärzteblatts findet sich ein ausgezeichneter Übersichtsartikel zum Thema Delir im Krankenhaus, online findet ihr ihn zum kostenlosen PDF-Download hier. Wer im Krankenhaus arbeitet, hat mit absoluter Sicherheit immer mal wieder mit Delirien zu tun, und gerade bezüglich dieses Krankheitsbildes gibt es einen reichlich wuchernden Wald an Halbwissen, Fehlannahmen, nicht evidenzbasiertem Handeln und tatsächlich offenen Fragen. Umso erfreulicher ist, dass die Autoren Zoremba und Coburn hier Licht in den Wildwuchs bringen und beschreiben, was man über Diagnostik und Therapie des Delirs im Krankenhaus wissen sollte. Ich empfehle daher jedem Krankenhausarzt, diesen Artikel im Original zu lesen. Als teaser kann ich zur raschen Lektüre hier allerdings auch mal meine take-away-Punkte aufführen:
- Das Delir hat bei Intensivpatienten eine Inzidenz von 30-80 %.
- Der früher oft verwendete Begriff „Durchgangssyndrom ist unpassend, vor allem, weil das Delir mit einer erhöhten Letalität verbunden ist und 25 % der Patienten kognitive Funktionsstörungen behalten.
- Die Diagnostik vor allem des hypoaktiven Delirs gelingt sicherer mit etablierten Testverfahren, wie dem kostenlos in deutscher Sprache erhältlichen CAMICU für Intensivpatienten oder dem CAM-S für Patienten auf Normalstationen.
- Die Prävention und Therapie erfolgt überwiegend nichtmedikamentös mittels Reorientierung (eigene Brille, eigenes Hörgerät), adäquater Schmerztherapie, Frühmobilisation, Schlafverbesserung und Vermeidung unnötiger Polypharmazie.
- Man unterscheidet das hypoaktive Delir, das Delir vom Mischtyp und das hyperaktive Delir. Die Extremform des hypoaktiven Delir heißt katatone Variante, die Extremform des hyperaktiven Delirs heißt exzitatorische Variante. Auf einer Abfolge von extrem ruhig bis extrem agitiert ergeben sich also diese 5 Stufen: Katatone Variante des hypoaktives Delir, hypoaktives Delir, Delir vom Mischtyp, hyperaktives Delir und exzitatorische Variante des hyperaktiven Delirs.
- In der Therapie des Delirs sollten natürlich delirogene Ursachen behandelt werden, insbesondere Infektionen, Elektrolytstörungen, Substanzentzug, Blutzuckerentgleisungen, Schmerzen und Hypoxien.
- Zur Kontrolle des hyperaktiven Delirs sollten kurzwirksame Benzodiazepine wie Midazolam und Alpha2-Agonisten wie Clonidin eingesetzt werden.
- Im Medikamenten- und Substanzentzugsdelir sind langwirksame Benzodiazepine wie Lorazepam indiziert.
- Selbst im hyperaktiven Delir ohne psychotische Symptomatik sind Antipsychotika wie Haloperidol nicht indiziert.
- Sowohl bei hypoaktiven Delirien als auch bei hyperaktiven Delirien mit psychotischen Symptomen sind Antipsychotika wie niedrigdosiertes Haloperidol oder Risperidon indiziert. Dabei haben die Atypika natürlich weniger Nebenwirkungen als Haloperidol und gelten als ebenso wirksam.
- Das Delir ist ein medizinischer Notfall, das ein zügig beginnendes und wirksames multifaktorielles Therapiekonzept erfordert.
Warum nicht jede Delirbehandlung gleich geschaffen ist…
Über die richtige Behandlung des Delirs gibt es zum einen sehr unterschiedliche Meinungen, zum anderen viel Unsicherheit. Das liegt unter anderem daran, dass unterschiedliche Delirursachen bei unterschiedlichen Patienten ganz unterschiedlich behandelt werden müssen. Hierbei spielt es eine Rolle, ob ein hypoaktives oder ein hyperaktives Delir vorliegt. Auch das Alter des Patienten spielt eine große Rolle. Hierauf möchte ich in diesem kurzen Artikel eingehen, in dem ich beschreibe, wie sich die Therapie eines jungen Patienten im Alkoholentzugsdelir von der Therapie eines älteren Menschen im hypoaktiven Delir unterscheidet.
Einleitung
Es gibt sehr unterschiedliche Delirursachen.
- Beim jungen Menschen tritt im psychiatrischen Krankenhaus am häufigsten das Alkoholentzugsdelir auf.
- Bei älteren Menschen sieht man häufig:
- Delir durch Exsikkose
- Postoperatives Delir
- Delir durch anticholinerge Medikation
Auch die Erscheinungsformen des Delirs sind unterschiedlich, für gewöhnlich wird in das hypoaktive und das hyperaktive Delir eingeteilt, je nachdem, welche psychomotorische Aktivität vorliegt.
Therapiegrundsätze
- Beim Delir gibt man immer ein Neuroleptikum, um das Delir ursächlich zu behandeln. Traditionell wird Haloperidol eingesetzt, hiermit bestehen auch die mit Abstand meisten Erfahrungen. Alternativ kann man auch Risperidon oder ein anderes atypisches Neuroleptikum geben. Der klinischen Erfahrung nach funktioniert Risperidon gut. Randomisierte Vergleichsstudien zwischen Haloperidol und Risperidon gibt es nicht. Es wird wohl auch nie welche geben, denn Patienten im Delir sind nicht zustimmungsfähig zu einer Studie. Insofern müsste man nicht randomisierte Beobachtungsstudien durchführen.
- Bei hyperaktiven Delirien sowie bei Alkoholentzugsdelirien gibt man in der Regel auch ein sedierendes Medikament wie ein Clomethiazol oder ein Benzodiazepin.
- Beim Delir des älteren Menschen sind Benzodiazepine zumindest umstritten, im Zweifel sogar wirklich kontraindiziert. Wenn ein älterer Mensch ein anticholinerges Delir hat, soll man kein Diazepam geben, da Diazepam eine gewisse anticholinerge Komponente hat. Wenn man in dieser Situation ein Benzodiazepin geben will, dann besser Lorazepam.
Das Alkoholentzugsdelir des jungen Menschen
Junge Menschen im Alkoholentzugsdelir vertragen Haloperidol oft ganz gut. In den hier üblichen Dosierungen von 3-0-3-0 mg bis 5-0-5-0 mg pro Tag treffen sich oft eine schnelle und verlässliche Wirkung mit einer akzeptablen Verträglichkeit.
Zusätzlich gibt man in der Regel Clomethiazol (z.B. DistraNeurin®) nach Bedarf. Alternativ kann man Diazepam, Lorazepam oder Clonazepam geben.
Beispielmedikation Junger Patient im Alkoholentzugsdelir:
- Haloperidol 5-0-5-0 mg
- Clomethiazol bei Bedarf. In der Regel gibt man 2-4 Kapseln zu Beginn, bei ausbleibender Wirkung innerhalb von 30-60 Minuten erneut 2 Kapseln, aber nicht mehr als 8 Kapseln innerhalb von 2 Stunden. Dann weiter nach Bedarf, maximal 24 Kapseln pro Tag. Ältere Patienten und japanische Patienten erhalten niedrigere Dosierungen.
Das hypoaktive Delir unterschiedlicher Ursachen des älteren Patienten
Für ältere Patienten wären diese Dosierungen sicher zu hoch, man würde eher 2-0-2-0 mg Haloperidol pro Tag geben. Aber gerade in der Gerontopsychiatrie bietet es sich an, nicht Haloperidol, sondern ein verträglicheres atypisches Neuroleptikum wie Risperidon 0,5-0-0,5-0 mg pro Tag oder Ziprasidon in einer angemessenen Dosis zu geben. Clozapin, Olanzapin oder Quetiapin sind wegen ihrer anticholinergen Komponenten nicht gut geeignet.
Auch die Stellung der Benzodiazepine ist anders. Im hyperaktiven Delir bei Alkoholentzug, aber auch beim hypoaktiven Delir des jungen Menschen haben Clomethiazol sowie Benzodiazepine, auch das Diazepam, einen festen Stellenwert und sind im Wesentlichen unumstritten. Anders in der Gerontopsychiatrie. Hier tritt ohnehin zumeist das hypoaktive Delir auf, das an sich weniger Sedierung oder Benzodiazepine erforderlich macht. Diazepam hat eine gewisse anticholinerge Komponente, die man im Delir des älteren Menschen meiden muss. Daher ist Lorazepam in einer niedrigen Dosis, z.B. 0,5-0-0,5-0,5 mg pro Tag zu bevorzugen.
Beispielmedikation Älterer Patient im hypoaktiven Delir:
- Risperidon 0,5-0-0,5-0 mg
- Lorazepam 0,5-0-0,5-0,5 mg
- Lorazepam bei Bedarf 0,5 mg, max. zusätzlich 2 mg/Tag.
Wie ist dein Vorgehen?
Das Delir wird oft nach persönlichen Präferenzen behandelt, ohne dass man immer sagen kann, welche Überlegung nun der Therapieentscheidung zu Grunde liegt. Daher möchte ich gerne wissen, welchen Algorithmus du im Kopf hast, wenn du die Medikation bei einem Delir auswählt. Schreib bitte in die Kommentare, wie du vorgehst!
Nahtoderfahrungen sind auch nur eine spezielle Variante des Delirs…

„Nach meiner Reanimation sah ich mich aus einer oberen Ecke des Raumes von außen. Ich spürte ein helles, warmes Licht von oben und wusste, dass ich geborgen sein würde. So beobachtete ich mich einige Minuten, bis ich mich wieder in der Realität der Intensivstation wiederfand.“
So oder so ähnlich werden Nahtoderfahrungen oft beschrieben. Wenn es sich um sehr seltenen Berichte handeln würde, könnte man sie ja als Produkt einer lebhaften Phantasie abtun, aber man hört immer wieder solche Geschichten. Aus grundsätzlichen Erwägungen neige ich dazu, jeweils das einfachste Erklärungsmodell zu bevorzugen. Bevor ich also denke, dass meine Seele zum Himmel aufsteigt und mich von außen sieht, schlage ich den Begriff Nahtoderfahrung erst mal in der guten, alten Wikipedia nach.
Dort werden einige Studien zur NTE genannt, die alle den gleichen Schluss zulassen, dass nämlich die Sauerstoffunterversorgung des Gehirns, die nicht nur bei Kreislaufproblemen, sondern vereinzelt auch bei epileptischen Anfällen und angeblich sogar bei Meditationen auftreten könne, zu schlichten Wahrnehmungsstörungen führt, die das häufig beschriebene Bild gut erklären kann.
- Optische Halluzinationen, insbesondere in Form von autoskopischen Halluzinationen, bei denen man den Körper von außen zu sehen glaubt und / oder in Form eines hellen Lichtes.
- Akustische Halluzinationen
- Derealisationserleben
- Dissoziation
- Durchlebten Erinnerungen, wie dem Gefühl, das ganze Leben noch einmal in einem schnellen Film an sich vorbeiziehen zu sehen
- Glücksgefühle, wie sie möglicherweise auch von einer Ausschüttung von Endorphinen ausgelöst werden können.
- Und natürlich kann auch eine Autosuggestion eine Rolle spielen, wenn ein Patient durch die Kenntnis des Phänomens der Nahtoderfahrung diese Erfahrung erwartet und dann später auch so ähnlich erlebt und berichtet.
Die naheliegendste Erklärung für vom Patienten berichtete Nahtoderfahrungen ist also, dass das Gehirn in einen Sauerstoffmangel gerät und möglicherweise zusätzlich endogene Opiate ausschüttet. In diesem Zustand entstehen optische Halluzinationen, wie die, den Körper von außen zu sehen (autoskopische Halluzinationen), das Licht, möglicherweise Figuren, Derealisationen wie das Gefühl, nicht mehr mit dem eigenen Körper verbunden zu sein, körperliche Halluzinationen wie das Gefühl der Wäre und Glücksgefühle, die auf die Ausschüttung der Opiate zurückzuführen sind.
Ach ja, die Wissenschaft entmystifiziert aber auch immer wieder die interessantesten Dinge. Fast ein wenig schade…
Welches Benzodiazepin gibt man im Delir am besten?
Im Alkoholentzugsdelir gibt man in der Regel ein Benzodiazepin (oder Clomethiazol) und ein Neuroleptikum. Auch bei anderen Delirursachen ist die Gabe eines Benzodiazepins oft hilfreich.
Allerdings sind nicht alle Benzodiazepine gleich geschaffen.
Gerade das früher sehr häufig eingesetzte Diazepam ist im Delir aus drei Gründen nicht die beste Wahl:
1.) Diazepam hat eine relevante anticholinerge Wirkung. Anticholinerge Wirkungen verstärken in aller Regel die delirante Symptomatik. Im Delirmanagement ist neben dem Grundsatz, die Ursache zu beheben, wahrscheinlich der zweitwichtigste Grundsatz, die Gesamtlast der anticholinergen Wirkung der verwendeten Medikamente zu reduzieren. Hier ist Diazepam ein Kandidat auf eine Umstellung auf ein anderes Benzodiazepin mit geringerer anticholinerger Komponente.
2.) Diazepam ist aufgrund seiner langen Halbwertszeit schlecht steuerbar.
3.) Diazepam wird über die Leber eliminiert, was bei Leberfunktionsstörungen zu einer noch einmal verzögerten Elimination führen kann.
Welches Benzodiazepin ist besser geeignet?
Lorazepam (z.B. Tavor®) ist besser steuerbar, wird kaum über die Leber abgebaut und ist daher problemlos auch für leberkranke Patienten eliminierbar und hat kaum anticholinerge Nebenwirkungen. Daher ist Lorazepam im Delir besser geeignet als Diazepam. Auch Clonazepam (z.B. Rivotril®) ist gut geeignet.
P.S.: Mit bestem Dank an die Pharmakologin Fr. Prof. Martina Hahn, in deren Workshop ich das gelernt habe. Merke: Klinische Pharmakologen gehören zu einer qualitätsgesicherten Pharmakotherapie im Krankenhaus einfach dazu…
Von weißen Mäusen und vagabundierenden Nashörnern – Warum optische Halluzinationen gegen eine Schizophrenie sprechen
Die Schizophrenie wird unter anderem anhand der auftretenden Halluzinationen diagnostiziert. Schizophrene Patienten leiden oft unter folgenden Halluzinationen:
- Akustische Halluzinationen: Der Patient hört etwas, was nicht da ist. Am häufigsten ist das Hören von Stimmen, Murmeln, Tuscheln; aber auch merkwürdige Geräusche wie Brummen, Klackern oder ähnliches werden berichtet. Wenn es sich um verstehbare Stimmen handelt, kann man auch den Inhalt des Gesprochenen genauer klassifizieren. Kommentierende oder dialogisierende Stimmen sind für die Diagnose einer Schizophrenie so spezifisch, dass sie von Kurt Schneider als „Symptome ersten Ranges“ beschrieben worden sind.
- Zönästhesien: Fehlwahrnehmungen des Körpers
- Geruchshalluzinationen
- Geschmackshalluzinationen
Aber optische Halluzinationen sind interessanterweise eben gerade nicht typisch für schizophrene Patienten. Ganz selten habe ich mal einen wirklich schizophrenen Patienten kennen gelernt, der optische Halluzinationen angab, und dann war es zumeist ein seit vielen Jahren chronisch und schwer Kranker. Wirklich die Ausnahme.
Typischerweise finden sich optische Halluzinationen bei drei anderen Krankheitsbildern:
1) Drogeninduzierte Psychosen: Das ein LSD-Trip optische Halluzinationen verursacht, ist weithin bekannt. Auch Kokain, Amphetamine und einige andere Drogen verursachen häufig optische Halluzinationen, vor allem, wenn der Patient eine viel zu hohe Dosis konsumiert hat.
2) Delirien: Im Alkoholentzugsdelir sehen Patienten wirklich manchmal die sprichwörtlichen weißen Mäuse auf dem Boden umherflitzen. Um der Wahrheit die Ehre zu geben, muss man aber sagen, dass häufiger von kleinen Käfern, Ameisen, Flöhen oder ähnlichen Insekten berichtet wird, die auf dem Fußboden oder der Bettdecke umherkrabbeln.
Das größte Tier, von dem mir ein Patient im Alkoholentzugsdelir mal berichtet hat, war ein Nashorn, das ihm an der letzten Straßenkreuzung vor der Ambulanz entgegengekommen sei. Ich hatte keines gesehen, und ich saß schon länger in der Ambulanz, also muss auch das halluziniert gewesen sein…
3) Organische Schäden des Gehirns: Patienten nach einer traumatischen Schädigung des Gehirns beispielsweise nach einem Unfall oder Patienten mit einem Hirntumor haben nicht selten optische Halluzinationen.
Konsequenz für die Klinik
Wenn ein Patient berichtet, er sehe Dinge, die nicht da sind, dann sind dies optische Halluzinationen. Im Gegensatz zu anderen Halluzinationen stützen diese aber normalerweise gerade eben nicht die Diagnose einer Schizophrenie, sondern sollten in jedem Fall eine MRT-Untersuchung des Kopfes und ein Drogenscreening veranlassen.
Das Alkohol-Entzugs-Delir kommt meist pünktlich
Auf das Timing des Alkohol-Entzugs-Delirs kann man sich eigentlich immer verlassen. Es tritt meist am dritten bis vierten Tag nach Trinkende auf.
Es kann auch schon mal am zweiten Tag nach Trinkende oder mal nach fünf Tagen Abstinenz kommen, aber kaum je später als nach fünf Tagen.
Manche Patienten kommen erst ein bis zwei Tage nach Beginn der deliranten Symptomatik ins Krankenhaus, diese Zeit muss man dann natürlich dazu rechnen.
Wenn bei einem Patienten eine auffällige Symptomatik mit Unruhe und Verwirrtheit erst außerhalb dieses „Zeitfensters“ beginnt, spricht das diagnostisch gegen ein reines Alkohol-Entzugs-Delir und für eine andere Ursache. Hier ist zum Beispiel auch an eine hepatische Enzephalopathie oder ähnliches zu denken. Auch Patienten, die langwirksame Benzodiazepine konsumiert haben, bekommen typischerweise etwas später eine delirante Symptomatik. Natürliche gibt es auch Ausnahmen wie das Diskontinuitätsdelir.
Aber das klassische Alkoholentzugsdelir, das kommen kann, wenn jemand täglich eine Flasche Wodka getrunken hat und dann auf einen Schlag aufhört, kommt schon recht pünktlich am dritten bis vierten Tag nach Trinkende. Nicht selten geht der deliranten Symptomatik ein Entzugskrampfanfall unmittelbar voraus.
Hier findet ihr die neurologische Therapie-Leitlinie „Alkoholentzugsdelir“
Was können Angehörige, Pflegekräfte und Ärzte tun, um Delirien bei älteren Patienten zu verhindern?
Delirien sind im Krankenhaus häufige und gefahrenträchtige Komplikationen. Sie treten insbesondere bei älteren Patienten nach Operationen, bei internistischen Erkrankungen, Dehydrationen und vielen anderen Erkrankungen auf. Das Auftreten eines Delirs erhöht die Wahrscheinlichkeit, während dieses Krankenhausaufenthaltes zu sterben, um 25-70%. Die Wahrscheinlichkeit, im nächsten Jahr zu sterben, steigt durch das Delir um 62% (Quelle: Dr. Sharon K. Inouye, Professorin an der Harvard Medical School und Direktorin des Aging Brain Centers an der Hebrew SeniorLife in Boston). Sie hat ein Präventionsprogramm erstellt: HELP, Hospital Elder Life Programm, das inzwischen in 200 Krankenhäusern weltweit eingesetzt wird. Ich möchte hier sehr gerne den links auf dessen homepage referieren, da diese einige sehr hilfreiche Quellen zusammenfaßt: http://www.hospitalelderlifeprogram.org/public/public-main.php. Das Programm richtet sich an Ärzte, Pflegekräfte und Angehörige. Sehr praxisnah und gut weiterzugeben sind beispielsweise die 10 Tips für Angehörige:
- Bringen Sie dem Krankenhaus eine komplette Liste alle Medikamente und deren Dosierungen, auch der rezeptfreien. Es kann helfen, die Medikamentenverpackungen mitzubringen.
- Bereiten Sie eine Zusammenstellung “Medizinische Informationen” vor. Es soll Diagnosen, Allergien, Namen und Telefonnummern von behandelnden Ärzten und alle weiteren relevanten medizinischen Informationen enthalten.
- Bringen Sie Brille, Hörgeräte (mit Ersatzbatterien) und Gebiß mit ins Krankenhaus. Älteren Menschen geht es besser und sie behalten länger die Orientierung, wenn sie sehen, hören und essen können.
- Bringen Sie einige vertraute Dinge von zuhause mit wie Familienfotos, ein vertrautes Kissen oder ein geliebtes Buch.
- Helfen Sie Ihrem Angehörigen, während des Tages orientiert zu bleiben. Sprechen sie in einem ruhigen, Sicherheit vermittelnden Tonfall und erklären Sie, wo er ist und warum er hier ist.
- Wenn Sie ihm Anweisungen geben müssen, sagen Sie nur eine Sache auf einmal. Überfordern Sie ihn nicht.
- Massagen können beruhigend sein.
- Bleiben Sie so viel wie möglich bei Ihrem Angehörigen. In einer akut deliranten Phase kann es hilfreich sein, dass mehrere Angehörige in Schichten rund um die Uhr bei dem Patienten sind.
- Wenn Sie erste oder neue Zeichen eines Delirs beobachten, besprechen Sie dies unbedingt mit den Krankenpflegekräften oder Ärzten. Familienangehörige sind oft die ersten, die Anzeichen eines Delirs erkennen.
- Informieren Sie sich über Delirien. Englischsprachig bietet die American Psychiatric Association “Patient and Family Guide to Understanding and Identifying Delirium” online an.
(Übersetzung von mir) Auch die Hinweise für Profis sind sehr hilfreich. Viel Wert wird darauf gelegt, die Mobilisierung täglich und so intensiv wie möglich durchzuführen, selbst bei beatmeten Patienten auf Intensivstationen. Sehr kritisch wird die Sedierung dargestellt und darauf hingewiesen, dass es keine Evidenz für die verbreitete ausgedehnte Sedierung auch tagsüber beim Delir gebe. Nicht-medikamentöse Schlafhygiene sei oft viel hilfreicher. Die website verweist auf eine Fülle von Leitlinien, Veröffentlichungen und Informationsschriften. Sehr interessant! (Copyright des Fotos: Creative commons. Fotografin: Lexseria)