Sorry, der Link im ersten Post klappt nicht mehr, ich musste eine Korrektur am Video vornehmen…
Depression
Alles, was Du über Escitalopram und Citalopram wissen möchtest
Diesen Text habe ich auch als Video aufgezeichnet, das findest du hier.
Ich habe das Kapitel für die nächste Auflage des Buches (die aber nicht vor 2023 kommen wird) überarbeitet, besser lesbar gemacht und übersichtlicher gestaltet. Wie es gute alte Tradition ist, veröffentliche ich hier den Textentwurf (dieser Text steht daher ausnahmsweise unter Copyright). Ich bitte Euch, mir Rückmeldung zum Text zu geben, auf Fehler oder Unvollständigkeiten hinzuweisen und mir zu sagen, wie ich es verständlicher beschreiben könnte.
Ansonsten: viel Spaß mit diesem Kapitel zu Escitalopram / Citalopram!
3.6.2 Escitalopram und Citalopram
- Citalopram ist seit den 90er-Jahren auf dem Markt. Sein wirksamer Bestandteil ist das Escitalopram, das inzwischen zunehmend häufiger eingesetzt wird.
- beide sind selektive Serotonin-Wiederaufnahmehemmer (SSRI).
- werden eingesetzt gegen Angsterkrankungen, Depressionen und Zwangserkrankungen.
- sind zumeist gut verträglich.
- Allerdings müssen bei beiden regelmäßig EKG-Kontrollen durchgeführt werden, weil beide die QTc-Zeit verlängern können.
- 10 mg Escitalopram entsprechen in ihrer Wirkung zumindest 20 mg Citalopram, aus bestimmten Gründen vielleicht sogar 30 bis 40 mg Citalopram.
- Escitalopram ist genauso wirksam und im Zweifel nebenwirkungsärmer, daher gibt es keinen triftigen Grund mehr, Citalopram zu verordnen.
Seit den 90er-Jahren ist Citalopram eines der am häufigsten verschriebenen Psychopharmaka. Das liegt unter anderem daran, dass Depressionen und Angststörungen sehr häufig sind, und dass Citalopram meist gut verträglich und wirkstark ist. Mit Escitalopram steht nun auch das wirksame Enantiomer des Citaloprams zur Verfügung, das möglicherweise sogar weniger Nebenwirkungen hat. Deswegen ist es für viele Psychiater das Antidepressivum der ersten Wahl geworden, vor Citalopram.
In diesem Kapitel beschreibe ich beide Substanzen zusammen, und weise auf Unterschiede hin, wenn sie von Bedeutung sind. Das betrifft insbesondere die Dosierung: 10 mg Escitalopram entsprechen 20 – 40 mg Citalopram. Auch die Nebenwirkungen können sich unterscheiden: Citalopram gilt als etwas nebenwirkungsreicher, weil auch das nicht wirksame R-Enantiomer Nebenwirkungen verursachen kann.
Pharmakologie
Was sind Enantiomere?
Citalopram besteht aus zwei Enantiomeren. Enantiomere verhalten sich wie die linke Hand zur rechten Hand. Wenn man seine linke Hand auf die rechte Hand legt, sieht man, dass diese nicht deckungsgleich sind. Der Daumen der linken Hand liegt über dem kleinen Finger der rechten Hand und der kleine Finger der linken Hand liegt über dem Daumen der rechten Hand. Die beiden Hände sind spiegelbildlich. Genau so kommen die meisten Moleküle in der Natur vor. Häufig hat nur eine der beiden Molekülvarianten eine chemische Wirkung. Stellen Sie sich einen Rezeptor diesbezüglich wie einen Handschuh vor. In einen linken Handschuh passt auch nur eine linke Hand. Genauso verhält es sich mit den beiden Molekülen, die im Citalopram enthalten sind. Citalopram ist eine Mischung aus gleichen Teilen S-Citalopram und R-Citalopram. Das wirksame Enantiomer ist das S-Citalopram, kurz genannt Escitalopram. Nur dieses entfaltet die gewünschten Wirkungen. In 20 mg Citalopram sind 10 mg S-Citalopram (= Escitalopram) und 10 mg des wirkungslosen R-Citalopram enthalten. Daher entsprechen 10 mg Escitalopram zumindest 20 mg Citalopram. Da das nicht-wirksame R-Enantiomer des Citaloprams aber vielleicht Wirkungen des L-Enantiomers blockiert, sehen viele die Äquivalenzdosis sogar höher, so könnten 10 mg Escitalopram auch 30 – 40 mg Citalopram entsprechen. Und da das nicht-wirksame R-Enantiomer des Citaloprams im Verdacht steht, sehr wohl zu den Nebenwirkungen beizutragen, gilt Citalopram als nebenwirkungsreicher als Escitalopram.
Pharmakodynamik
Escitalopram und Citalopram sind reine selektive Serotonin-Wiederaufnahmehemmer (SSRI). Sie haben praktisch keine Wirkung auf den Noradrenalin-Stoffwechsel und auf andere Rezeptoren. Daher verursachen sie typischerweise keine Müdigkeit oder Gewichtszunahme.
Pharmakokinetik
Beide Substanzen werden in der Leber hauptsächlich vom Cytochrom P450-2C19 in weitere wirksame Metabolite umgewandelt, die dann über die Niere ausgeschieden werden. Die Halbwertszeit von Escitalopram liegt bei ca. 30 Stunden, die des Citaloprams bei ca. 36 Stunden. Beide haben wirksame Metabolite mit teilweise deutlich längeren Halbwertzeiten.
Wechselwirkungen mit anderen Arzneimitteln
In Kombination mit anderen serotonergen Substanzen wie MAO-Hemmern, Opioiden u. a. kann ein Serotonin-Syndrom (siehe Kapitel 3.7.1) auftreten. Ansonsten sind Wechselwirkungen selten.
Klinischer Einsatz
Depressionen
Bei leichtgradigen depressiven Episoden, die nicht im Rahmen einer rezidivierenden Depression auftreten, sondern eher als psychoreaktiv eingestuft werden, ist die Therapie der ersten Wahl die Psychotherapie. In dieser Indikation überwiegen die möglichen Nachteile einer Pharmakotherapie oft den realistischerweise erwartbaren Nutzen, und die Leitlinienempfehlung sowie der Stand der Wissenschaft unterstützen ein zurückhaltendes Vorgehen in diesen Fällen.
Bei mittelgradigen und schweren depressiven Episoden empfiehlt sich in der Regel eine Kombination aus Psychotherapie und Pharmakotherapie.
In dieser Indikation beobachtet man oft nach ca. 2 Wochen eine Verbesserung des Antriebs, in dieser Phase können andererseits in einigen Fällen vermehrt Suizidgedanken auftreten. Nach vier bis sechs Wochen tritt oft auch die Verbesserung der Stimmungslage ein, der Antrieb normalisiert sich und gegebenenfalls begleitend vorhandene Angstsymptome klingen ab.
Nach einmaliger depressiver Episode sollte man spätestens sechs Monate nach Ende der Episode eine Dosisreduktion und das Absetzen erwägen. In diesen Fällen gibt es in den letzten Jahren einen Trend zu eher zu langen Erhaltungstherapien.
Bei rezidivierenden Depressionen können Erhaltungstherapien von mehreren Monaten und wenigen Jahren sinnvoll sein, in schweren Fällen auch Dauerbehandlungen.
Angsterkrankungen
Bei Angsterkrankungen ist die Therapie der ersten Wahl die Psychotherapie. Viele Patienten erleben hierdurch eine ausreichende Besserung der Symptomatik. Noch stärkere Effekte lassen sich erzielen, wenn man Psychotherapie und ein antidepressives Medikament kombiniert.
Citalopram und Escitalopram sind zugelassen zur Behandlung generalisierter Angsterkrankungen, der Panikstörung und bei der Posttraumatischen Belastungsstörung.
Escitalopram ist darüber hinaus auch zugelassen zur Behandlung der sozialen Phobie.
Bei Angsterkrankungen setzt man üblicherweise eher höhere Dosierungen ein. In dieser Indikation sind SSRI oft verlässlicher wirksam als in der Behandlung von Depressionen.
In der Therapie von Angst und Panik ist besonders viel Geduld erforderlich. Panikanfälle hören oft schon nach zwei bis vier Wochen auf; bis eine deutliche Abnahme der Ängste eintritt, können aber erfahrungsgemäß vier bis zwölf Wochen vergehen.
Wenn die Symptomatik abgeklungen ist, sollte man einige Monate bis zu zwei Jahren warten, bevor man die Medikation langsam reduziert und schließlich absetzt.
Zwangserkrankungen
Für die Behandlung der Zwangserkrankung ist nicht das Citalopram, wohl aber das Escitalopram zugelassen. In dieser Indikation wählt man am ehesten die höchste Escitalopramdosis, die vertragen wird, bei unter 65-Jährigen also 20 mg. Die Kombination mit Psychotherapie ist immer sinnvoll, der Behandlungserfolg kann sich langsam über mehrere Wochen und Monate aufbauen. Die Behandlung sollte bei schwereren Erkrankungen auf mehrere Jahre angelegt sein.
Dosierung Escitalopram
- Unter 65 Jahre: max. 20 mg Escitalopram/Tag
- Über 65 Jahre: max. 10 mg Escitalopram/Tag
- Patienten mit Leberfunktionsstörungen: max. 10 mg Escitalopram/Tag
- Therapeutischer Referenzbereich: 15 – 80 ng/ml
Dosierung Citalopram
- Unter 65 Jahre: max. 40 mg Citalopram/Tag
- Über 65 Jahre: max. 20 mg Citalopram/Tag
- Patienten mit Leberfunktionsstörungen: max. 20 mg Citalopram/Tag
- Therapeutischer Referenzbereich: 50 – 110 ng/ml
Nebenwirkungen
Übelkeit
Escitalopram und Citalopram können wie alle SSRI zu Übelkeit und anderen gastrointestinalen Beschwerden führen. Auch können Unruhezustände mit Symptomen wie Nervosität, Zittern und Unrast auftreten. Oft gehen diese Nebenwirkungen nach einigen Tagen der Behandlung wieder weg. Etwa 10 bis 30 % der Patienten sind zumindest in der Eindosierungsphase von Übelkeit betroffen.
In diesem Fall sollte zunächst einige Tage abgewartet werden. Geht die Übelkeit nicht von selbst weg, sollte die Dosis reduziert werden. Bleibt die Übelkeit bestehen, ist der Wechsel auf ein anderes Präparat der nächste Schritt.
QTc-Zeit-Verlängerung
Sowohl Citalopram als auch Escitalopram können zu einer dosisabhängigen QTc-Zeit-Verlängerung führen. Diese begünstigt das Auftreten einer bestimmten Herzrhythmusstörung, der Torsade-de-point Tachykardie, die tödlich enden kann. Daher sind regelmäßige EKG-Kontrollen erforderlich. Für beide Substanzen gibt es einen Rote-Hand-Brief, der auf die Gefahr einer dosisabhängigen QTc-Zeit-Verlängerung hinweist, die maximalen Dosierungen beschränkt und Kombinationen mit anderen die QTc-Zeit verlängernden Medikamenten untersagt. Ein vorbestehendes Long-QT-Syndrom ist eine Kontraindikation.
Wie bei allen Medikamenten, deren Einnahme das QTc-Intervall verlängern kann, sollte bei Gabe von Citalopram der Elektrolytstatus regelmäßig kontrolliert und ggf. normalisiert werden. Die Patienten sollten darauf hingewiesen werden, bei „Herzstolpern“, Luftnot oder Ähnlichem einen Arzt aufzusuchen.
Gefahr der Begünstigung einer manischen Episode bei bipolar Erkrankten
Die entscheidende pharmakologische Behandlung bei bipolaren Erkrankungen ist die Phasenprophylaxe. In manischen Phasen wird diese höher dosiert und mit einem Antipsychotikum kombiniert.
Auf der anderen Seite sollte man nicht jede depressive Episode im Rahmen einer bipolaren Erkrankung auch mit Antidepressiva behandeln. Dies birgt eine ernsthafte Gefahr, den Umschlag in eine Manie zu begünstigen und hilft bei dieser Patientengruppe oft viel weniger gegen die depressive Symptomatik, als dies bei unipolaren Depressionen der Fall ist1.
Sexuelle Funktionsstörungen
SSRI und SNRI können die Empfindlichkeit der Schleimhäute der Klitoris und des Penis für sexuelle Reize reduzieren. Dies kann zu einem verzögertem Orgasmus führen. Tatsächlich wird das SNRI Duloxetin gegen vorzeitigen Orgasmus verschrieben.
Diese sexuellen Nebenwirkungen können möglicherweise lange Zeit nach dem Absetzen der SSRI/SNRI bestehen bleiben; dies wird PSSD (Post-SSRI Sexual Dysfunction) genannt. (Siehe Kapitel 3.7.4)
Citalopram / Escitalopram in Schwangerschaft und Stillzeit
Beide Substanzen sollen in der Schwangerschaft nur nach gründlicher Abwägung von Risiken und möglichem Nutzen gegeben werden. Eine dänische Studie aus dem Jahr 20172 hatte Hinweise darauf gegeben, dass die Einnahme von SSRI in der Schwangerschaft das Risiko von psychiatrischen Erkrankungen bei den Kindern erhöhen könnte. Wenn Citalopram/Escitalopram abdosiert werden soll, dann sollte dies auch in der Schwangerschaft schrittweise erfolgen.
Beide Substanzen gehen in die Muttermilch über, daher wird vom Stillen mit Muttermilch abgeraten.
Absetzsymptome
Wie bei allen SSRI kann es nach dem Absetzen des Medikaments – insbesondere nach plötzlichem Absetzen – zu unangenehmen Absetzerscheinungen (siehe Kapitel 3.7.3) kommen.
Sonstige Nebenwirkungen
Weitere unerwünschte Wirkungen wie Mundtrockenheit, Magen-Darm-Beschwerden, Nervosität, Kopfschmerzen, Zittern, Herzklopfen, vermehrtes Schwitzen, Akkommodationsstörungen der Augen oder Kraftlosigkeit treten manchmal zu Beginn der Behandlung auf, legen sich aber meist nach wenigen Tagen.
Sinnvolle Kontrolluntersuchungen

Mein persönliches Fazit
Escitalopram ist ebenso wie Citalopram ein gut und sicher wirksames Antidepressivum. Bei beiden Medikamenten sind regelmäßige EKG-Kontrollen notwendig. Seit es keinen relevanten Preisunterschied zwischen den beiden Präparaten mehr gibt, bevorzuge ich Escitalopram. In der Behandlung von Ängsten, Depressionen und Zwangserkrankungen zeigt es eine gute und verlässliche Wirkung bei meist guter Verträglichkeit. Dabei halte ich das Ende der Pharmakotherapie im Blick, zu lange Behandlungen von symptomfreien Patienten nach einmaliger depressiver Episode halte ich nicht für richtig.
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
- DGBS e.V. und DGPPN e.V.: S3-Leitlinie zur Diagnostik und Therapie Bipolarer Störungen. Seite 181 ff.https://www.awmf.org/leitlinien/detail/ll/038-019.html ↩
- Liu X, Agerbo E, Ingstrup KG, Musliner K, Meltzer-Brody S, Bergink V et al. Antidepressant use during pregnancy and psychiatric disorders in offspring: Danish nationwide register based cohort study. BMJ. 2017; j3668. DOI: 10.1136/bmj.j3668. http://dx.doi.org/10.1136/bmj.j3668 ↩
Neues Video: Esketamin bei depressiven Krisen: Hype oder Retter in der Not?
Esketamin soll bei therapieresistenten Depressionen und bei akuter Suizidalität schnelle Linderung bringen. Ich schaue mir mit euch zusammen die Studienlage an und gebe eine persönliche Bewertung, ob Ketamin nasal seinem Hype gerecht wird!
Video „TOP 10 Fehler in Psychiatrie & Psychotherapie ist online
In diesem Video beschreibe ich mal die 10 größten Fehler, die ich bei psychiatrischen und psychotherapeutischen Behandlungen immer wieder sehe, und die mich ärgern. Alles sehr subjektiv, aber warum nicht? Viel Spaß beim Aufregen!
Neues Video: 30 verschiedene Begriffe für Depression
Nicht jede Traurigkeit, Müdigkeit, Verzweiflung, nicht jeder Liebeskummer und vor allem nicht jede Neuroleptika-induzierte-Anhedonie sind eine Depression. Und in diesen Fällen brauche ich dann auch nicht unbedingt ein Antidepressivum. Warum wir auch im professionellen Bereich die Alltagsbegriffe verwenden sollten, und warum es übrigens gar nicht stimmt, dass Eskimos 30 Begriffe für Schnee verwenden, erkläre ich in diesem Video…
Video: Müssen es immer Antidepressiva sein?

In den letzten 10 Jahren hat sich die Verordnung von Antidepressiva verdoppelt. Wenn einfach mehr Depressionen richtig diagnostiziert und behandelt werden würden, wäre das ja ein erfreulicher Trend. Aber ich fürchte, dass das nur der kleinere Teil der Wahrheit ist. Depressive Episoden werden in den letzten Jahren auch länger behandelt und mehr und mehr normale Lebenskrisen wie Trauer oder Belastungsreaktionen werden mit Medikamenten behandelt. Das kann hilfreich sein, aber allenfalls dann, wenn es nicht statt, sondern zusätzlich zu einer Psychotherapie eingesetzt wird. Und vieles gehört einfach zum normalen Auf und Ab des Lebens dazu, und dann soll man in aller Regel die Finger von den Medikamenten lassen.
Mira von DocCheck hat mich hierzu interviewt, das Video findet ihr gleich hier.
Welche 7 Psychopharmaka nehme ich mit auf eine Marsmission?
Die Frage könnte sich ja bald schon stellen. Zugleich beantwortet sie auch die Frage, mit welchen ausgewählten Psychopharmaka sich auch Ärzte anderer Fachrichtungen auskennen sollten. Das Video findet ihr hier.
Welche Auswahl würdet ihr treffen?
Darf ich mit Medikamenten Auto fahren?
In diesem Video erkläre ich, welche Überlegungen ich anstelle, wenn ich einen Patienten berate, ob er trotz psychiatrischer Erkrankung und Medikation wieder Auto fahren darf.
Zur Unterscheidung von Pseudodemenz und Demenz
Unlängst hatte ich Facharztprüfung. Also eher sechs Facharztprüfungen. Na ja, als Prüfer halt. Aber dabei lernt man ja zum Glück auch als Prüfer immer wieder was Neues…
Mein Mitprüfer fragte eine der Kandidatinnen, wie man eine Pseudodemenz bei Depression von einer echten Demenz unterscheiden kann. Die Frage ist relevant, weil sich gerade ältere depressive Patienten oft fragen, ob die Merkfähigkeitsstörungen, Konzentrationsstörungen und allgemein die kognitiven Störungen, die sie im Rahmen ihrer Depression gerade erleiden, vielleicht die ersten Symptome einer Demenz seien. Und das macht sie natürlich noch depressiver…
Die Kandidatin antwortete, dass Patienten mit einer echten Demenz ihre kognitiven Einschränkungen eher bagatellisieren („ach das war mir gerade entfallen, nicht so schlimm“), während Patienten mit einer Pseudodemenz bei Depression ihre kognitiven Einschränkungen eher katastrophisieren („Herr Doktor, heute habe ich mir schon wieder nicht merken können, wie meine neue Tablette heißt!“ „Sie meinen das Rivaroxaban?“ „Ja genau. Da hatte ich doch glatt schon wieder den Namen vergessen. Sehen sie, nun bekomme ich auch noch Alzheimer!“). Natürlich gibt es weitere Unterscheidungsmerkmale. Zunächst mal führt man die körperlichen Untersuchungen durch, die eine Demenz aufdecken, also z.B. eine cCT.
Es gibt auch klinische Hinweise. Die Pseudodemenz zeigt oft eine Diskrepanz zwischen den erkennbaren kognitiven Einschränkungen auf der einen Seite und einem noch guten tatsächlichen Zurechtkommen im Alltag; während bei der echten Demenz zwar ebenfalls kognitive Einschränkungen bestehen, diese aber auch klare Entsprechungen in einer deutlich reduzierten Alltagskompetenz finden. Auch gibt es testpsychologische Möglichkeiten, eine Differenzierung zwischen Pseudodemenz bei Depression und echter Demenz herauszufinden. Aber nachdem ich einmal gehört habe, zwischen den Polen
- der Patient bagatellisiert und
- der Patient katastrophisiert
seine kognitiven Defizite zu unterscheiden, erinnere ich mich praktisch an keinen Fall, bei dem ich damit nicht richtig gelegen hätte. Die sechs Kandidaten haben übrigens alle mit wirklich guten Leistungen bestanden, der Facharztnachschub in NRW läuft also…
Kurzfassung der Leitlinie Unipolare Depression erschienen
Das Ärztliche Zentrum für Qualität in der Medizin hat eine Kurzfassung der Leitlinie „Unipolare Depression“ veröffentlicht.
Die Kurzfassung gibt einen gut zugänglichen Überblick zu den Empfehlungen zu Diagnostik und Therapie der Leitlinie Unipolare Depression.
Die Inhalte an sich sind natürlich nicht neu, aber die Aufarbeitung ist wirklich sehr praxisnah gelungen. Die folgende Diashow zeigt euch einige Ausschnitte aus der Kurzfassung, um euch auf den Geschmack zu bringen:
Das PDF könnt ihr hier laden:
http://www.aezq.de/mdb/downloads/nvl/depression/depression-2aufl-vers1-kurz.pdf
Hilft ein Online-Training, Depressionen zu verhindern?
In letzter Zeit kommt ja endlich Bewegung in den weiten Bereich der Internet-gestützten Psychotherapie, namentlich, seit das e-health Gesetz dies explizit fördert (ich hatte hier darüber berichtet). Aber auch schon vor dem neuen Gesetz gab es einige herausragende Modellprojekte, die sich der internetbasierten Psychotherapie in Deutschland verschrieben hatten. Eines davon ist GET.ON, das aus dem wissenschaftlichen Bereich kommt und zunächst einen Schwerpunkt auf Training- und Information bei bestimmten psychischen Erkrankungen und Symptomkonstellationen hatte.
Die Friedrich-Alexander Universität Erlangen-Nürnberg (FAU) berichtet nun in einer Pressemitteilung, dass sie zusammen mit anderen Universitäten mit der GET.ON Plattform eine Studie durchgeführt haben, die die Frage klären sollte, ob ein solches Online-Training das Auftreten einer Depression verhindern kann, bevor diese klinisch manifest wird; also quasi als Prävention dienen kann.
Methode
In die Studie seien 406 Probanden aufgenommen worden, die ein erhöhtes Risiko gehabt hätten, an einer Depression zu erkranken, die aber noch keine manifeste Depression entwickelt hätten.
Die Probanden seien randomisiert in zwei Gruppen aufgeteilt worden. Die Kontrollgruppe habe herkömmliche Anleitungen zur Vorbeugung von Depressionen in schriftlicher Form erhalten. Die Interventionsgruppe habe über sechs Wochen an einem Depressions-Präventions-Programm auf der GET.ON Plattform teilgenommen. Trainiert worden seien das „systematische Problemlösen“ sowie eine „Verhaltensaktivierung“. Im Training hätten die Teilnehmer jede Woche eine 30-60 minütigen Übungseinheit bestehend aus Videos, Texten und Aufgaben absolviert und seien angehalten worden, die Trainingsinhalte zwischen den Einheiten in ihrem Leben praktisch anzuwenden. Dabei seien sie durch einen Coach begleitet worden, mit dem sie online in Kontakt gestanden hätten.
Ergebnisse
Nach einem Jahr seinen alle Teilnehmer in einem diagnostischen Telefoninterview untersucht worden. Von den Probanden, die am GET.ON Programm teilgenommen hätten, seien 27 Prozent im Verlauf des Jahres an einer Depression erkrankten – gegenüber 41 Prozent aus der Kontrollgruppe ohne Online-Training. Ausgedrückt in der Maßeinheit „number needed to treat“ bedeutet das: Von sechs Personen, die an GET.ON teilnehmen, konnte bei einer Person eine neue depressive Erkrankung verhindert werden. Dies entspricht einer Senkung des relativen Risikos um 39 Prozent. Die Ergebnisse wurden im JAMA veröffentlicht.
Zusammenfassung des Studienleiters
Der Leiter der Studie, Dr. David Ebert vom Lehrstuhl für Klinische Psychologie und Psychotherapie der FAU, fasst das Ergebnis so zusammen:
“Mit der Studie konnten wir zeigen, dass GET.ON das Risiko für das Auftreten von Depressionen effektiv reduzieren kann. GET.ON bietet Menschen, die erste Beschwerden aufweisen, eine hoch wirksame, zugleich sehr flexible und obendrein kostengünstige Möglichkeit, einer behandlungsbedürftigen Depression erfolgreich vorzubeugen.“
Meine persönliche Beurteilung
Die Studie ist in zweierlei Hinsicht interessant.
- Zum einen wird hier der Versuch unternommen, so etwas wie die Prävention der Depression zu betreiben. Im Bereich der Psychosen gibt es ein ziemlich breit beforschtes paralleles Vorgehen, das unter dem Namen „Früherkennung“ läuft und hier auch einige, wenngleich im größeren Maßstab betrachtet eher bescheidene Erfolge feiert. Für das Krankheitsbild der Depression gibt es sicher auch einige Programme, aber bislang sind diese mit weit weniger öffentlicher Wahrnehmung belegt. Vielleicht liegen hier ja Chancen.
- Zum anderen ergibt sich eine recht große Effektstärke dieser zeitlich recht knapp bemessenen Online-Trainingsintervention. Wenn diese Effektstärke sich in weiteren Studien als realistisch erweist, würde dies zeigen, dass Online-Elemente ein wirksamer Bestandteil auch anderer Therapien oder Präventionen sein sollten.
Das Training findet sich hier auf der GET.ON Webseite, aktuell seien aber alle Plätze belegt.
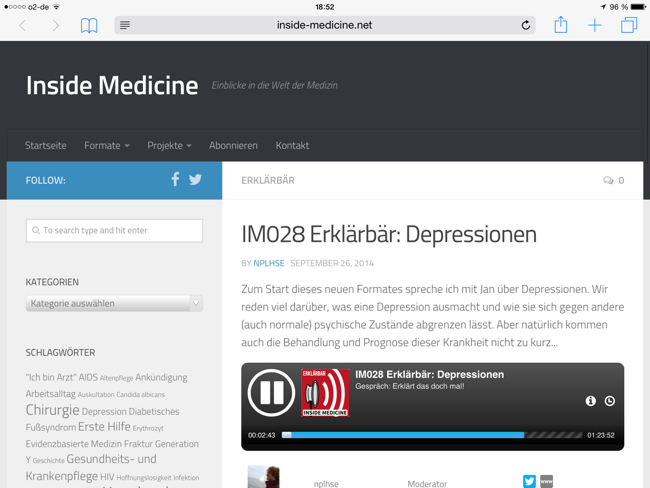
Inside Medicine: Depressionen
Im Podcast Inside Medicine berichten die Gastgeber Christoph und Ronja aus der Welt der Medizin. Entweder die beiden sprechen miteinander, oder sie laden Gäste zum Interview ein. Ich war bereits in Episode 23 zu Gast und berichtete, was ich als Psychiater tue und warum ich mir dieses Gebiet ausgesucht habe. Vorgestern habe ich mich erneut mit Christoph unterhalten. Diesmal ging es um das Thema „Depressionen“. Wir sprechen über die Abgrenzung von normalen Stimmungsschwankungen zur Krankheit Depression, über unterschiedliche Entstehungsweisen der Depression, über neurobiologische Erklärungen und schließlich über einige unterschiedlichen Therapiemöglichkeiten.
Die Episode 028 „Depressionen“ findet ihr hier.
Hilft das Auswerfen des Ankers gegen Seekrankheit?
Auf hoher See
Stell Dir vor, du bist mit einem kleinen Boot auf unruhiger, manchmal stürmischer See unterwegs. Wind und Wellen schütteln Dein Boot ganz schön durch, es schaukelt und schlingert, was das Zeug hält. Nach einiger Zeit wird Dir schlecht. Klarer Fall von Seekrankheit. Doch was tun? Du kannst ja nicht den Winden befehlen, nicht mehr zu wehen, den Wellen nicht sagen, sie sollten einen Bogen um Dein Schiff machen. Würdest Du den Anker auswerfen, in der Hoffnung, dass er Dein Schiff festhällt und so beruhigt?
Stimmungslabilität
Eine ähnliche Frage stellt sich immer wieder in der Psychopharmakotherapie emotionaler Schwankungen. Ein gesundes Auf und Ab der Gefühle ist ja gut und richtig. Manche Menschen leiden aber so stark unter den extremen Ausschlägen ihrer Gefühle, dass ihnen quasi vom ganzen himmelhoch-jauchzend – zu-Tode-betrübt innerhalb weniger Stunden ganz schlecht wird. Morgens noch beim Aufstehen super gut drauf, eine kritische Bemerkung vom Partner, schon geht’s mit Vollgas in die Verzweiflung. Mittags herrscht wieder Sonnenschein. Am Nachmittag dann der Gedanke: “Schaffe ich es, die Abgabefrist meiner Hausarbeit einzuhalten?” Selbstzweifel, Angst, Erstarren. Abends wieder Party.
Bipolare Erkrankung?
Die Aufgabe des Psychiaters ist es in solchen Fällen, zu diagnostizieren, ob es sich um eine bipolare Erkrankung handelt. Bipolare Erkrankungen sind typischerweise davon gekennzeichnet, dass der Patient im Abstand von wenigen Jahren, manchmal sogar nur von einigen Monaten oder sogar nur einigen Wochen depressive und manchmal manische Phasen erlebt. In den depressiven Phasen kommt er nicht gut aus dem Bett, ist wochenlang traurig gestimmt und hat zu nichts Lust. In den deutlich selteneren und meist viel kürzeren manischen Phasen ist er überdreht, schläft einige Tage lang nur wenige Stunden pro Nacht, hat tausend Pläne im Kopf und springt gedanklich von einem Thema zum nächsten.
Obwohl die bipolare Erkrankung eine ernste Gesundheitsstörung ist, ist sie gut behandelbar. Die Gabe stimmungsstabilisierender Medikamente kann dazu führen, dass deutlich seltener pro Jahr deutlich weniger ausgeprägte manische oder depressive Phasen auftreten. Vereinzelt gibt es bei bipolaren Patienten in manischen Phasen auch psychotische Symptome. In diesen Phasen helfen Neuroleptika gegen die psychotischen Symptome.
Oder Stimmungsschwankungen?
Man muss gedanklich trennen zwischen einer bipolaren Erkrankung und Stimmungsschwankungen während eines Tages. Zwar gibt es den Begriff des rapid cyclings, was sehr häufige Wechsel von echten manischen und echten depressiven Episoden beschreibt. Fälle von rapid cycling sind aber sehr selten und stets eingebunden in eine seit vielen Jahren bestehende schwere bipolare Erkrankung.
Ungefähr 10.000 mal häufiger sind einfache Stimmungsschwankungen. Davon ist auszugehen, wenn die Stimmung mehrfach am Tag schwankt, oft ausgelöst von kleinen Auslösern. Stimmungsschwankungen kommen oft bei der Borderline-Erkrankung vor und werden hier emotionale Labilität oder emotionale Instabilität genannt. Sie kommen aber auch bei einer Reihe anderer psychiatrischer Krankheitsbilder und vor allem auch bei ganz ganz Gesunden vor.
Pharmakotherapie von Depressionen und Manien
Wenn man nun einen Psychiater fragt, ob er etwas gegen Stimmungsschwankungen hat, dann muss er sich gedanklich also disziplinieren:
- Handelt es sich um eine Depression? Dann helfen Antidepressiva.
- Handelt es sich um eine bipolare Erkrankung? Dann helfen Phasenprophylaktika wie Lithium, Valproat und Carbamazepin.
- Handelt es sich um eine Manie mit psychotischen Symptomen? Dann helfen Phasenprophylaktika und Neuroleptika.
Pharmakotherapie der Stimmungschwankungen
- Oder handelt es sich um ganz normale Stimmungsschwankungen?
In diesem Falle helfen meiner Erfahrung nach Medikamente nicht. OK, man kann ein sedierendes Medikament verordnen, dann ist der Patient müder. Aber die Stimmung wird dadurch nicht stabiler. Viele Psychiater sind auch versucht, Phasenprophylaktika einzusetzen, denn die heißen auf Deutsch ja ganz verlockend “Stimmungsstabilisierer”. Aber das stimmt nur, wenn man den Verlauf eines Jahres betrachtet, nicht, wenn man den Verlauf eines Tages betrachtet. Und ganz am Schluss denken Psychiater offenbar immer wieder auch daran, Neuroleptika zu versuchen. Neuroleptika sind unzweifelhaft in der Behandlung der Psychose sehr wirkstarke Medikamente, aber sie haben nichts in der Behandlung von Stimmungsschwankungen zu suchen. Auch nicht vermeindlich so sanfte und so stark beworbene Neuroleptika wie Quetiapin (z.B. Seroquel®) oder Aripiprazol (Abilify®).
Anker lichten!
Es ist normalerweise total über das Ziel hinaus geschossen, wenn man bei Stimmungsschwankungen “adjuvant”, “augmentativ” oder “zur Unterstützung” Neuroleptika gibt. Diese greifen in den Dopaminstoffwechsel ein, und Dopamin braucht man für wichtige Dinge wie Freude, Motivation, Erkennen und Einschätzen von Bedeutung, Antrieb und ähnliches. Ein Neuroleptikum gegen Stimmungsschwankungen zu verordnen ist, wie bei einem Boot auf unruhigem Wasser, das schwankt und schleudert, den Anker zu Wasser zu lassen. Anker sind zwar toll, wenn das Boot in einer Realitätsverkennung denkt, es sei ein Vogel und sich in die Lüfte erheben will. Aber es verhindert nicht die Schwankungen durch die stürmische See. Das Boot bleibt durch den Anker zwar am Boden festgekettet, die Schwankungen bleiben aber bestehen.
Die Nebenwirkungen der Neuroleptika überwiegen im Falle von Stimmungsschwankungen meiner Erfahrung nach fast immer ihre erhofften, aber meist nicht realen Wirkungen.
Auf zu ruhigeren Wassern
Was hilft, ist, das Leben in ruhigere, stabilere Gewässer zu führen. Weniger Streß, etwas Vorplanung, Konflikte lösen, um sie loszuwerden.
Psychotherapie kann helfen, das zu bewirken. Psychotherapie kann auch wie ein Segelkurs wirken: Sie kann helfen, sich bei aufkommenden Böen eleganter in den Wind zu legen und ihn zu nutzen, um vorwärts zu kommen, statt von ihm herumgepustet zu werden, oder gar zu kentern.
P.S.: Geschrieben in PixelPumper. Läuft!
Pharmama zum neuen DSM
Vor die Therapie haben die Götter die Diagnose gestellt
Pharmama hat mir mit diesem Artikel ganz aus der Seele geschrieben. Das neue DSM-5 ist zu Recht nicht unumstritten.
Es gibt auch jetzt schon – völlig unabhängig vom Diagnosesystem – eine große Neigung, die ganz normale Lebensbewältigung gleich als Depression zu behandeln, jede Sorge zur Angststörung zu machen und jede Gefühlsregung außer der satten Zufriedenheit gleich zur Impulskontrollstörung zu machen; – und natürlich sofort nach einer Tablette dagegen zu schreien. Das neue DSM steht hier in der Gefahr, durch in Teilbereichen recht niedrige Diagnoseanforderungen eine Pseudoobjektivität für Diagnoseliebhaber zu liefern.
Es liegt in der Verantwortung der diagnostizierenden Ärzte, eben nicht jedes Wehwehchen überzudiagnostizieren, sondern nur die Beschwerden zu Krankheiten zu erklären, die das auch wirklich sind. Und wir wissen: Das wird nicht jeder in gleicher Weise tun, obwohl genau das die Grundidee eines einheitlichen Diagnosekriterienkataloges ist: Die Willkür abschaffen und einheitliche Kriterien zu formulieren. Diese sollten auch meiner Meinung nach dann natürlich hoch genug gehängt werden, um behandelbare Krankheiten auf der einen Seite zu trennen von Befindlichkeitsstörungen und Verhaltensvarianten auf der anderen Seite.
Die Verantwortung, eine Diagnose nur dann zu stellen, wenn das Gesamtbild der Beschwerden und des Leidens dies rechtfertigt und wenn die Diagnose eine Hilfe zur Therapie darstellt, bleibt bei jedem Diagnosesystem bei den einzelnen Ärzten und Psychologen.
Mögen sie weise damit umgehen…
Was ist eine Depression?
Was ist eine Depression?
Eine Depression ist eine Erkrankung. Eine Depression ist nicht Trauer, ist nicht Unzufriedenheit mit einer unerfreulichen Lebenssituation, ist nicht eine kurze Sinnkrise und ist schon dreimal nicht eine kurzfristige traurige Stimmung, die man eben mal so haben kann, und die dann auch wieder aufhört. All diese Konstellationen führen natürlich auch zu Traurigkeit, und diese Traurigkeit ist jeweils auch berechtigt und nachvollziehbar.
Symptome der Depression
Was unterscheidet eine Depression von einer traurigen Verstimmung?
Diagnostik der Depression
Neurobiologie der Depression
Behandlung der Depression
Gegen die Depression angehen!
Weiterführende Weblinks:
Burnout
 Also Leute, ihr mögt doch online Fragebögen, oder? Jedenfalls werden die hier immer fleißig angeclickt…
Also Leute, ihr mögt doch online Fragebögen, oder? Jedenfalls werden die hier immer fleißig angeclickt…
Nachdem der letzte Test, auf den ich verlinkt habe, nach kurzer Zeit vom Netzt genommen wurde, ist hier einer von der focus website. Er stellt weniger Fragen, die einen überwiegenden Bezug zum Arbeitsleben haben, damit grenzt er den burnout Begriff sehr auf berufliche Überforderung ein. Überforderungen aus anderen Bereichen erfaßt dieser Test nicht. Ich habe aber auch noch keinen zweiten gefunden, der eine etwas breitere Sicht überprüft. Kennt jemand einen guten online-Test?
Die wikipedia versteht unter burnout einen Erschöpfungszustand, der auf eine Überforderung zurück geführt wird, am ehesten beruflich bedingt.
Die ICD-10, der offizielle psychiatrische Diagnosekatalog, kennt den Begriff burnout nicht. Das liegt daran, dass die ICD-10 Syndrome unabhängig von den Vorstellungen über deren Ursache beschreibt. Die ICD-10 beschreibt also sehr gut operationalisiert, was eine leichte, eine mittelgradige und eine schwere Depression auszeichnet. Und es ist ein großer Vorteil, dass sie sich von Erklärungsmodellen fernhält. Denn für den einen ist eine Depression Folge gestörter Bindungen, für den anderen ein Ergebnis dysfunktionalen Lernverhaltens und für den Dritten eben das Ergebnis beruflichen Stresses. Damit wir uns nicht mißverstehen: Bei vielen Menschen mit einer depressiven Episode gibt es sehr wohl eine oder wenige wesentliche Ursachen für die Depression. Aber sehr oft kommen auch weit mehr als eine Ursache zusammen oder es findet sich eben nicht die eine Ursache, die alles erklärt. Die Depression besteht ja dann dennoch und soll genau so wirksam behandelt werden.
Grenzen erleben: Keine Ausstellung, sondern eine Erfahrung
http://www.grenzenerleben-koeln.de
Museumsbesuche und Ausstellungen können sehr langweilig sein. Sie können aber auch sehr spannend sein. Letzteres sind sie am ehesten dann, wenn ich etwas erleben kann, selbst etwas erfahren kann.
Die Ausstellung GRENZen erLEBEN ist für alle diejenigen konzipiert, die einmal ERFAHREN möchten, wie sich bestimmte außergewöhnliche psychische Erlebnisweisen anfühlen. Das Foto oben ist von der website der Ausstellung. Wenn ich durch diesen Raum gehe, erlebe ich offenbar, wie es ist, das Gefühl zu haben, alle schauen mich an, beobachteten mich und sind hinter mir her. Die Mitwirkenden inszenieren das offenbar sehr authentisch…
Die Ausstellung ist geöffnet vom 23.3. – 5.4.2012, sie findet ganz zentral im Mediapark in Köln statt. Die Veranstalter beschreiben sie selbst folgendermaßen:
Herzstück dieser Ausstellung, die mit Betroffenen entwickelt worden ist, sind zwei Erlebnisräume, die mittels verschiedener produzierter Reize einen authentischen Eindruck vermitteln, wie sich Depression und Schizophrenie „anfühlen“. Abseits der gängigen Multiplikatoren, wie Bücher, Vorträge und Filme, informiert und entmystifiziert GRENZen erLEBEN durch Selbsterfahrung und durch aktive Auseinandersetzung und ist damit eine vollkommen andere Form der Information und Aufklärung zum Thema psychische Erkrankung. GRENZen erLEBEN trägt durch das persönliche Erlebnis nachhaltig zur Entstigmatisierung psychisch Kranker bei.
GRENZen erLEBEN als Erfahrungs- und Erlebniswelt richtet sich an die interessierte und nicht-betroffene Allgemeinbevölkerung. Mitarbeiter und Mitarbeiterinnen der Psychosozialen Arbeitsgemeinschaft Köln stehen für Fragen zur Verfügung. Die Begleitung/Betreuung der Schulklasen wird zum größten Teil durch das Projekt „Schule trifft Psychiatrie“ des SPZ Ehrenfelds übernommen.
Die Ausstellung wird durch ein umfassendes und abwechslungs-reiches Rahmen- und Abendprogramm aus Fachvorträgen von Experten, Lesungen u.a. von Betroffenen, Filmvorführungen etc. ergänzt. Das Abendprogramm startet täglich ab 19:30 Uhr.
Ort:
Mediapark 6, Köln (Parkhaus MediaPark) / Anfahrt
(Haltestellen U: Christopstr./Mediapark oder U/S: Hansaring)
Öffnungszeiten:
Montag bis Freitag: 10:00 – 13:00 und 14:00 – 19:00 Uhr
Samstag und Sonntag: 11:00 – 19:00 Uhr
Abendprogramm (täglich): ab 19:30 Uhr
Schulklassen (26. – 30. März): 08:00 – 12:00 Uhr (Anmeldung erforderlich)
Gruppen: ab 7 Personen ist eine Anmeldung erforderlich
GRENZen erLEBEN und sämtliche Veranstaltungen des Rahmen- und Abendprogramms sind für alle Besucher kostenlos. Die Eckhard Busch Stiftung ist dankbar für Ihre Spenden – bitte klicken Sie hier.
Die Eckhard Busch Stiftung ist Veranstalter von GRENZen erLEBEN.
Sport hilft gegen alles. Darüber vergißt man leicht, dass es oft wirklich hilft…
Sport hilft ja bekanntlich gegen alles. Arteriosklerose, Demenz, Diabetes, Depressionen; es gibt praktisch keine Volkskrankheit, gegen die Bewegung nicht einen wasserdicht nachgewiesenen prophylaktischen Effekt hat.
Und das stimmt auch, woraus wir als erstes mal für uns selbst folgern sollten, regelmäßig Sport zu treiben, dann können wir auch die Patienten hierzu motivieren. Nun sind die meisten nachgewiesenen positiven Wirkungen des Sports langfristige. Das ist wahrscheinlich auch der Grund, warum kaum jemand genug Sport macht.
Aber es gibt zwei Fälle, in denen Sport sofort wirkt, und gerade in diesen Fällen sollten wir ihn im stationären Bereich öfter empfehlen:
- Bei akuter Anspannung. Manche Kliniken haben einen Boxsack, manche Kliniken haben einen immer zugänglichen Kraftraum, aber fast alle Kliniken haben irgendeine Möglichkeit, sofort Sport zu machen, zur Not auf einem Fahrradtrainer oder einfach durch joggen. Bei akuten Spannungszuständen raten die Behandler oft zu Entspannungsübungen, wahrscheinlich weil die Worte so gut zueinander passen. Tatsächlich können die meisten Menschen bei starker Anspannung nicht erfolgreich eine Entspannungsübung machen. Wenn ich auf 180 bin kann ich mich nicht mit „meine Füße sind warm und schwer“ beruhigen. Das geht in der Regel nur, wenn ich allenfalls eine Anspannung von vielleicht 5 von 10 habe. Bei mehr wird es oft scheitern. Bei sehr hoher Anspannung kann aber Sport, und zwar richtiger Sport, der einen ins Schwitzen bringt, über ausreichend lange Zeit, sehr wirksam helfen. Die meisten Gesunden kennen den Impuls, Laufen zu gehen oder sich auszupowern, wenn sie unter Dampf sind. Wir sollten das im Rahmen des Skills-Trainings öfter empfehlen. Aber keine Gymnastik, keine milde Bewegung, sondern richtig Sport mit einem Puls von mehr als 130 über mehr als 20 Minuten!
- Sport hilft wirksam gegen depressive Zustände, und das auch innerhalb weniger Wochen. Auch hier sollte es einen sehr ernst genommenen Platz in der Therapieempfehlung haben.
Welches Antidepressivum gebe ich wem?
Cipramil, Cipralex, Cymbalta, Trevilor. Wem gebe ich denn nun wann welches Antidepressivum?
- Bei Patienten, die einen sehr stark reduzierten Antrieb haben, beginne ich mit Duloxetin (Cymbalta), Zieldosis 60-90 mg.
- Bei etwas reduziertem und normalem Antrieb verordne ich im ersten Schritt Citalopram, Zieldosis 40 mg pro Tag. In der Regel führt dies zu einem guten Ergebnis.
- Reicht der Erfolg nicht, wechsele ich bei einer Depression mit reduziertem Antrieb zügig (zwei Wochen) auf Duloxetin (Cymbalta), weil dies nicht nur die Serotonin Wiederaufnahme hemmt, wie das Citalopram, sondern zusätzlich noch die Noradrenalin Aufnahme hemmt, was den Antrieb steigert.
- Bei Patienten mit einem normalen Antrieb wechsele ich erst nach etwa 3-4 Wochen ohne erkennbaren Therapieerfolg auf Duloxetin.
- Bei gesteigertem Antrieb und insbesondere bei Schlafstörungen bevorzuge ich Mirtazapin (Remergil) zur Nacht. Dies empfehle ich aber nur, wenn kein Gewichtsproblem besteht und nachdem ich über die Möglichkeit einer Gewichtszunahme unter Mirtazapin informiert habe und der Patient zustimmt. Ich beginne dann mit 15 mg zur Nacht. Je nach Schwere der Schlafstörung und Agitation steigere ich Mirtazapin auf bis zu 45 mg pro Tag. Reicht das, um die Schlafstörung zu beheben und den Antrieb zu normalisieren, bleibe ich bei 15 mg Mirtazapin zur Nacht und ergänze 20-40 mg Citalopram am Morgen.
Mit diesem Algorithmus komme ich in 95 % der Fälle hin. Reicht die Wirkung nicht aus oder kommt es zu Nebenwirkungen, verwende ich folgende Austauschpräparate:
- Citalopram (Cipramil) wird nicht vertragen: -> Escitalopram (Cipralex) versuchen. Beide sind reine Serotonin-Wiederaufnahme Hemmer und werden in der Regel recht gut vertragen und sind sehr wirkstark.
- Duloxetin wirkt nicht stark genug: -> Venlafaxin versuchen. Beide hemmen sowohl die Serotonin Wiederaufnahme als auch die Noradrenalin Wiederaufnahme. Venlafaxin hemmt in hoher Dosis unerwünschterweise auch die Dopamin Wiederaufnahme und kann daher wahnhafte Symptome triggern oder verstärken und es macht oft stärker unruhig als Duloxetin, wirkt aber in einzelnen Fällen besser.
Was ist mit den „Alten Antidepressiva“ ?
- Clomipramin gebe ich manchmal als Augmentation bei Zwangserkrankungen.
- Amitriptylin gebe ich manchmal bei chronifizierten Schmerzstörungen.
- Fluoxetin, Fluvoxamin, Mianserin, Paroxetin und die ganzen anderen älteren Antidepressiva gebe ich nur nach Regel 1: Hat schon mal geholfen, dann verordne ich sie wieder. Ansonsten verwende ich sie nicht.
Wenn das alles nicht hilft?
- Augmentation mit Lithium. Hilft oft.
- Augmentation mit Schilddrüsenhormon. Hilft selten. Mache ich nur in Einzelfällen.
Was noch zu beachten ist:
- Schwere wahnhafte Depression: EKT.
- Bei Vorliegen einer wahnhaften Komponente oder wahnähnlichem Grübeln ein niedrigdosiertes Neuroleptikum ergänzen.
- Bei Patienten mit sehr großer Angst und keiner Abhängigkeit in der Vorgeschichte ein Benzodiazepin erwägen.
- Bei Suizidalität ein Benzodiazepin ergänzen.
- Den normalen Zeitverlauf der Besserung würdigen: Etwa zwei Wochen nach Beginn einer antidepressiven Medikation kommt oft eine Antriebssteigerung, nach etwa vier Wochen kommt oft die Stimmungsverbesserung. Angststörungen verbessern sich etwa nach vier bis sechs Wochen, Zwangsstörungen oft erst nach sechs bis zwölf Wochen.
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Zum Unterschied von Depression und Bipolarer Erkrankung
Häufigkeit Depression
Depressionen sind im psychiatrischen Alltag sehr sehr häufig. Das ist auch kein Wunder, denn sie sind in der Bevölkerung sehr häufig. Weißt Du, wie hoch die Lebenszeitprävalenz für Depressionen bei Frauen ist? Wie hoch? Bitte stell Dir jetzt mal sehr plastisch vier junge hübsche Frauen vor. Alle vier in strahlend weißer Kleidung. Eine davon soll nun einen schwarzen Schal anziehen, als Zeichen dafür, dass sie mindestens einmal in ihrem Leben für eine vorübergehende Zeit eine klinisch manifeste Depression entwickeln wird. Präg Dir dieses vorgestellte Bild ein, dann wirst Du nie mehr die Lebenszeitprävalenz der Depression vergessen. Wie viele Männer mußt Du Dir vorstellen, um die Lebenszeitprävalenz der Depression für Männer zu verbildlichen? Eine Zahl, die sich alle Merken können ist, dass Frauen doppelt so häufig wie Männer an Depressionen erkranken. Stell Dir also nicht vier, sondern 8 junge Männer vor, von denen nun einer einen schwarzen Schal umzieht. Das ist Ausdruck der Tatsache, das einer von acht Männern irgendwann in seinem Leben eine depressive Episode erleidet. Diese Lebenszeitprävalenz ist natürlich viel höher als die Punktprävalenz, die angibt, wie viele Menschen zu einem bestimmten Zeitpunkt gerade erkrankt sind. Wenn Du die vier Frauen und acht Männer an einem bestimmten Tag besuchst und untersuchst, ist die Wahrscheinlichkeit, dass die eine Frau oder der eine Mann, die/der den Schal in der Schublade hat, ihn gerade trägt, natürlich viel niedriger.
Häufigkeit Bipolare Erkrankung
Wieviele Menschen mußt Du Dir vorstellen, um die Lebenszeitprävalenz der bipolaren Erkrankung zu verbildlichen? Rate mal! Die Antwort ist: Du brauchst einhundert Menschen. Und von denen hat einer einen schwarzen Schal. Da Männer und Frauen gleich häufig betroffen sind, kannst Du Dir eine gemischte Gruppe aus 100 weiß gekleideten jungen Frauen und Männern vorstellen. Einer mit Schal. Das ist also viel viel seltener als die Depression.
Obwohl sich die bipolare Erkrankung auf der Symptomebene mit der Depression überschneidet, ist sie eine andere Erkrankung. Natürlich, auch ein Patient, der an einer Depression leidet, hat weit überwiegend depressive Tage, während er krank ist, und die unterscheiden sich klinisch nicht im geringsten von den depressiven Tagen, die sein Zimmernachbar hat, der eine normale Depression hat. Wenn Du an einem beliebigen Tag in diesem Zweierzimmer Visite machst, und beide sind depressiv, kannst Du nicht sagen, wer hier eine Depression hat und wer eine bipolare Erkrankung. Das kannst Du nur, wenn einer der beiden gerade manisch ist (dann ist es offensichtlich) oder wenn Du die beiden explizit nach manischen Phasen in der Vorgeschichte befragst! Das wird nämlich viel zu oft vergessen.
Es ist aber wichtig, die beiden Krankheiten zu unterscheiden. Die bipolare Krankheit hat eine starke genetische Komponente. Wenn Dein eineiiger Zwilling bipolar ist, hast Du eine Wahrscheinlichkeit von 60%, ebenfalls bipolar zu sein. Wenn Dein zweieiiger Zwilling bipolar ist, beträgt Deine Wahrscheinlichkeit nur 12%. Zusammen mit den komplizierten Auswertungen der Zwillingsstudien ergibt sich aus diesem riesigen Unterschied der Hinweis auf eine sehr große genetische Komponente. Diese gibt es bei Depressionen sehr viel weniger, am ehesten noch bei den Patienten, die schon sehr früh krank werden. Aber sie unterscheidet sich stark und ist insgesamt viel weniger als bei der bipolaren Erkrankung.
Therapie Bipolare Erkrankung
Und das Wesentliche ist: Eine bipolare Erkrankung muß anders behandelt werden als eine Depression. Bei bipolaren Erkrankungen helfen Phasenprophylaktika, allen voran das Lithium. Weniger gut als Lithium hilft Valproat, noch mal weniger gut Carbamazepin, und noch mal weniger gut alle anderen modernen Antiepileptika. Aber sie helfen und dürfen nicht ausgelassen werden. Natürlich kann man zusätzlich ein Antidepressivum geben, wenn gerade eine depressive Phase vorliegt. Aber das ist nicht das Wesen der Behandlung, das liegt im gesunden Intervall beim Phasenprophylaktikum!
Therapie Depression
Depressionen hingegen brauchen Antidepressiva, auch im gesunden Intervall zum Schutz vor einer Wiedererkrankung. Phasenprophylaktika brauchen nur einige wenige (und Antipsychotika meiner Meinung nach keine depressiven Patienten…)
Also: Die Therapie unterscheidet sich ganz grundlegend und daher ist es unverzeihlich, die beiden Krankheitsbilder nicht sauber zu unterscheiden. Und dafür muß man fragen! Und zwar nicht: „Waren Sie mal manisch?“ sondern: „Waren Sie mal manisch? Wann? Wielange? Wie war damals der Schlaf? Haben Sie viel Geld ausgegeben? Wofür? Konnten Sie sich das leisten? Haben Sie schnell gesprochen? Ist das Ihrer Familie aufgefallen? Waren Sie gereizt? Ungeduldig? Angespannt? Und noch mal: Wie lang ging dieser Zustand?“ Dann kannst Du eine manische Phase diagnostizieren.
P.S.: Die englische Sprache kennt für eines der depressiven Symptome, das trotz völliger Erschöpfung durchhalten wollen und sich fassadär, aber gequält durch die Gegend schleppen, einen schönen Begriff: ‚the walking wounded‘, also der herumgehende Verwundete. Sehr plastisch, und wenn man einen Patienten vor Augen hat, der das hat, dann paßt der Begriff wie die Faust aufs Auge…