Was, alle weblinks zu medizinischen e-learning Angeboten gewissenhaft sammeln, ordnen und die Liste stets aktuell halten? Dafür müßte man wohl Bibliothekar mit einem Hang zum web sein. Und das schließt sich doch aus, oder? Bibliothekare lieben doch den Geruch von Büchern, diesen verstaubten Dingern, die schon im Moment des Druckes hoffnungslos veraltet sind, dazu schwer, teuer und insgesamt irgendwie stark retro rüberkommen.
Nein, durch einen Eintrag in meinem blog bin ich aufmerksam geworden auf ein Exemplar, dass genau das kann und macht: Corvus Corax heidelbergensis. Sie hat einen blog und sie hat die beiden großartigen Seiten:
Medizinische Podcasts und
Medizinische Videocast.
Wirklich exzellente Sammlung, unbedingt mal draufclicken. Und wenn Euch eine Seite, ein podcast oder ein Beitrag, den ihr zum Thema e-learnig gefunden habt, besonders gut gefällt: Schreibt es bei den Kommentaren zu den weblinks, so dass andere es auch finden können.
Vielen Dank Corvus
und nun viel Spaß bei stöbern…
P.S.: Mein erster Fund ist ein Audio-Podcast der Klinik für Psychiatrie und Psychotherapie der Universität Rostock, in dem Mitschnitte herausragender Veranstaltungen der Klinik gesendet werden:

http://itunes.apple.com/de/podcast/gehlsheim-kpp/id387625579?ls=1
Autor: Dr. Jan Dreher
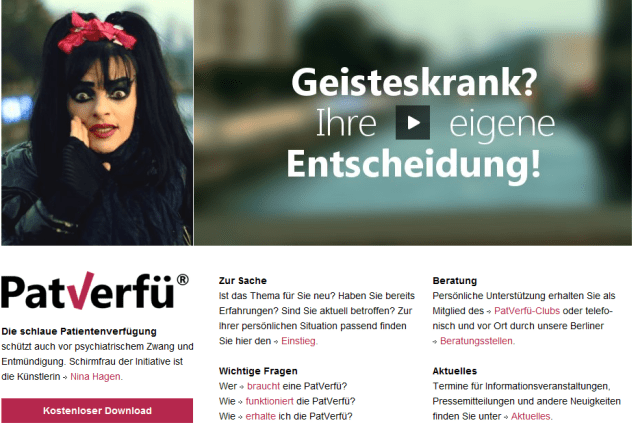
Nina Hagen macht verrückte Dinge
Hier das Video:
Die Fehlersuche ergibt:
- Ein Paar tanzt ganz friedlich und geordnet nackt auf der Straße. Es gefährdet weder sich noch andere. Dennoch kommt es zwangsweise in die Psychiatrie. (Nein, man kann nur dann zwangsweise in die Psychiatrie eingewiesen werden, wenn eine bedeutende Eigen- oder Fremdgefährdung sowie eine schwere psychiatrische Erkrankung vorliegen. Anders sein ist kein Grund. Nackt sein auch nicht. Tanzen auch nicht.)
- Ein Psychiater erklärt, er möchte die beiden gerne da behalten. (Nein, das macht der Psychiater nur bei der eben genannten konkreten Gefährdung in Verbindung mit einer schweren psychischen Erkrankung. Und dann muss es ein unabhängiger Richter entscheiden. Der Psychiater kann nur eine Unterbringung vorbereiten, bis nach spätestens 24 Stunden der Richter kommt und tatsächlich entscheidet)
- Die beiden werden fixiert und zwangsmediziert. (Obwohl genau gar keine Gefahr von ihnen ausgeht. Fixierung und Zwangsmedikation sind nur dann angezeigt, wenn eine erhebliche Gefahr nicht anders abgewendet werden kann.)
- Dies alles könne man durch die „Patverfü“ verhindern. In dieser steht, dass kein Psychiater einen untersuchen darf und schon gar keine Diagnose aus dem Kapitel F der ICD-10 stellen darf. Und so könne eine Zwangsbehandlung also vermieden werden. (Was natürlich nicht Teil einer Patientenverfügung sein kann. Es wäre auch schlimm, wenn ein kranker Mensch nicht von einem Arzt untersucht werden dürfte, und also nicht behandelt werden könnte. Das geht natürlich nicht.)
Diese Vorurteile und diese 70`er Jahre Ansichten sind es, die sehr viele Menschen immer noch daran hindern, eine psychiatrische Behandlung wahrzunehmen; auch Menschen, denen die Behandlung sehr helfen könnte. Und deshalb ist die Verunglimpfung der Psychiatrie nichts, was man stillschweigend hinnehmen kann; es schadet unseren Patienten und es schadet denen, die aufgrund eines solchen abschreckenden Bildes eine hilfreiche Behandlung nicht aufsuchen.
Tagestherapiekosten atypischer Neuroleptika im ambulanten Bereich
Die Tagestherapiekosten atypischer Neuroleptika unterscheiden sich sehr. Die Präparate mit noch bestehendem Patent sind teuer, geführt von den Depot-Präparaten Zypadhera (300 mg alle zwei Wochen kosten 32,50 € pro Tag), Xeplion und Risperdal consta mit etwa 22 € am Tag.
Es folgen die patentgeschützten Tablettenformulierungen Abilify, Seroquel und Zeldox mit etwa 8 € pro Tag. Das Patent von Seroquel in der unretardierten Form ist noch nicht abgelaufen, es läuft aber zum 24.03.2012 ab. Dann werden die Kosten von jetzt etwa 12 € am Tag sicher fallen.
Die Präparate, deren Patent abgelaufen ist, liegen oft unter 3 € pro Tag (Leponex, Risperdal, Solian, Zeldox, Zyprexa). Die Grafiken geben einmal den Preis für eine hochdosierte Behandlung wieder und einmal den Preis für eine mittelhoch dosierte Therapie. Die Preise im stationären Bereich liegen niedriger.
Das ärztliche Gespräch ist nur gut, wenn es Hoffnung macht.
Das ärztliche Gespräch ist nur gut, wenn es Hoffnung macht.
Wenn der Junge therapeutisch gut begleitet wird, macht er so was nicht mehr…
Doch. Ich befürchte schon. Die Vorstellungen davon, was Psychotherapie bewirken kann, sind oft abenteuerlich hoch. Ich höre nicht selten bei Gerichtsverfahren, dass ein Delinquent nur von einem guten Therapeuten “begleitet werden” müsse, das vielleicht mal Konflikte “therapeutisch aufgearbeitet” werden müssten, und dann werde der Mensch schon geläutert sein. Das höre ich auch oft bei jungen Drogenabhängigen, die mal ihre “Kindheit aufarbeiten” sollten oder wenig leistungsorientierten Menschen, die doch bitte mal “mit einem erfahrenen Therapeuten sprechen” sollten, damit aus ihnen gute und fleißige Menschen werden. Leider sind das oft Heilserwartungen, die man eher von einer Taufe, Kommunion oder wahlweise Teufelsaustreibung erwarten sollte. Und selbst da wird man wohl oft enttäuscht werden. Psychotherapie führt kein Softwareupdate bei den Menschen durch, das von allen bisherigen Fehlern, Schwächen und Unbillen befreit. Auch nicht, wenn der Therapeut erfahren ist und den Klienten “begleitet”. Psychotherapie kann Menschen helfen, die sich selber ändern wollen. Nur denen. Nicht denen, die Eltern, Freunde, Berater oder Bekannte haben, die sich eine Änderung wünschen. Ändern müssen sich die Menschen dann nämlich selbst, das macht nicht der Therapeut. Menschen, die sich selbst ändern wollen, können durch Psychotherapie viel erreichen. Sie können Krankheitssymptome loswerden, anders mit sich selbst und anderen umgehen und vieles in ihrem Leben anders und besser angehen. Aber diese Änderungen setzen voraus, dass der Betroffene selbst die Änderung will, und dass er kontinuierlich und hart daran arbeitet, sein eigenes Verhalten auch wirklich zu ändern. Das Einspielen einer neues Software geht leider zum Glück nicht…
Fehlattribuierungen in der Psychiatrie
Die Wissenschaftstheorie ist eine Theorie der Unterscheidung von richtig attribuierten Kausalitäten und falsch attribuierten Kausalitäten (attribuieren bedeutet zuweisen, in diesem Falle eine Ursächlichkeit zuweisen). Der Mensch hat ein primäres Bedürfnis nach Kausalität, am liebsten Monokausalität. Dem gibt er immer wieder nur zu gerne nach. Es gibt in den letzten Jahren mehr Amokläufe als früher? Woran kann das nur liegen? Das muss an den Ego-Shootern liegen, die die Amokschützen gespielt haben. Klingt plausibel und wird als Erklärung immer wieder gerne herangezogen. Und wenn man dann Fallstudien oder Studien anfertigt, kommt man zur Erkenntnis, dass Amokläufer tatsächlich öfter Ego-Shooter spielen als der Durchschnitt der Bevölkerung, und also weitaus häufiger eine gepflegte Partie Counter Strike hinlegen als Rentner, Kleinkinder oder katholische Bibliothekarinnen. Wahrscheinlich sogar häufiger, als gleichalte männliche Nicht Amokläufer. Aber es kann eben sehr gut sein, dass potentielle Amok-Läufer gerne Ego Shooter spielen, ohne dass dieses den Amok Lauf verursacht.
Die Psychiatrie ist ein Bereich, der sehr anfällig für Fehlattributionen ist. Grund dafür ist, dass psychische Probleme oft sehr viele Ursachen haben, die sich nicht problemlos identifizieren lassen. Und das einfache Erklärungen immer gerne angenommen werden.
Das Bild oben zeigt einen dicken Bauch, auf dem tätowiert ist: „Made by Seroquel“. Unter Seroquel gibt es manchmal eine deutliche Gewichtszunahme, allerdings seltener als unter bestimmten anderen Neuroleptika. Nun kann es sehr gut sein, dass dieser Patient zu der Gruppe gehört, die ohne Seroquel kein Gewichtsproblem hatten und mit Seroquel deutlich zugenommen haben. Es kann aber auch sein, dass die Gewichtszunahme mehrere Gründe hat. Manchmal tritt eine Gewichtszunahme auch in Folge der Psychose mit möglicherweise sehr abweichenden Verhaltensweisen auf (weniger Sport bei stationärer Behandlung, Weniger Aktivität bei krankheitsbedingtem Antriebsmangel, andere Ernährung…). Man weiß es nicht. Es kann gut sein, dass Seroquel hier einen Einfluß hatte. Aber häufig ist eine Erklärung alleine nicht wirklich vollständig.
Typische monokausale Fehlattribuierungen in der Psychiatrie können sein:
- Das Antidepressivum macht mich müde (kann sein, aber die Depression macht auch antriebslos)
- Mein Kind hört nicht, es hat ADHS (kann sein, kann aber auch andere Gründe haben)
- Mir geht es schlecht, das muss an einem Kindheitstrauma liegen (kann sein, kann aber auch mehr oder andere Gründe haben)
- Ich nehme ein Antidepressivum, jetzt muss meine Depression besser werden (stimmt den Studien nach, aber es wäre sinnvoll, auch noch anderes zu tun, um der Depression zu entkommen)
- Depressionen sind die Folge von Streß (Streß kann ein Auslöser einer depressiven Episode sein, als einzige Ursache ist es in aller Regel nicht verantwortlich zu machen)
- Ängste oder Phobien sind Folge unangenehmer Konditionierungen (gibt es sicher, erklärt aber meistens nicht alles….)
<
p>Was sind Deine Lieblingsfehlattribuierungen? Achte heute einmal einen Tag lang aufmerksam auf monokausale Fehlattribuierungen! Schreib sie in die Kommentare!
Quetiapin ist ein mittelpotentes Neuroleptikum

Blogs geben ja nun einmal die persönliche Meinung des Blogautors wieder. Nichts anderes. Und das ist auch gut so. Bezüglich des Medikamentes Quetiapin (z. B. Seroquel®) gibt es eine recht breite Streuung der Einschätzungen. Manche halten es für dünne Plörre, die kaum Wirkungen zeigt, manche halten es für ein sehr gut verträgliches Medikament, dass gut gegen Psychosen wirkt, Affekte stabilisiert, phasenprophylaktisch wirkt, antidepressiv wirkt und Läuse tötet.
Nun also meine höchstpersönliche Meinung:
Also: Es gibt ja hochpotente Neuroleptika, wie z.B. Haldol, Risperdal und Zyprexa. Diese Substanzen heißen hochpotent, weil sie sehr potent gegen Wahn und Halluzinationen wirken, aber nur recht wenig sedieren.
Es gibt mittelpotente Neuroleptika, wie das gute alte Taxilan, die sowohl gegen den Wahn wirken, aber eben nicht ganz so durchschlagkräftig wie hochpotente Neuroleptika, und auch sedieren, aber nicht so stark wie die niedrigpotenten Neuroleptika.
Und es gibt die niedrigpotenten Neuroleptika, wie Atosil oder Truxal. Diese wirken fast nicht gegen Wahn und Halluzinationen, sedieren aber sehr gut.
Und wo steht Quetiapin (z.B. Seroquel®)?
In dieser Systematik ordne ich das Quetiapin (=Seroquel) in der Gruppe der mittelpotenten Neuroleptika ein. Es wirkt schon gegen Wahn und Halluzinationen, allerdings meiner Erfahrung nach erst in einer Dosis oberhalb von 600-800 mg pro Tag. Dabei tritt die Wirkung aber langsamer ein und ist bei schwer Kranken weit weniger durchschlagend als bei Risperidon, Haloperidol oder Olanzapin. Es sediert nicht wenig und wird auch oft hierfür verwendet. Die Kombination aus milder Neurolepsie und milder Sedierung ist ja nicht schlecht und wird oft und gerne verschrieben und von sehr vielen Patienten auch gerne eingenommen. Wer noch Erfahrung mit Perazin (z.B. Taxilan) hat, weiß, dass mittelpotente Neuroleptika für viele Patienten eine gute Wahl sind und für einige auch eine ausreichende Rezidivprophylaxe bieten. Allerdings nicht bei allen.
Eingesetzt bei Psychosen sehe ich bei Seroquel häufig das Problem, dass es in sehr niedrigen Dosierungen gegeben wird, in dieser Dosis dann auch sehr gut verträglich und oft als angenehm sedierend eingeschätzt wird, aber nicht ausreichend kräftig rezidivprophylaktisch wirkt. Der Preis kann dann ein mit einer anderen Medikation möglicherweise nicht aufgetretenes Rezidiv sein. Und das wäre ein hoher Preis.
Einen festen Platz hat Seroquel in der Gerontopsychiatrie und bei der Behandlung von psychotischen Symptomen bei M. Parkinson, da es tatsächlich praktisch nie EPMS macht. Als mittelpotentes Neuroleptikum finde ich es gut und gut verträglich, aber sehr teuer. Ich selbst glaube nicht an die beworbene Qualität als Phasenprophylaktikum, Affektstabilisierer oder Antidepressivum.
Das Patent für die unretardierte Form von Seroquel läuft am 24.03.2012 ab. Die Prolong-Form bleibt patentgeschützt. Ich bin gespannt, wie die Verordnungskultur sich durch den fallenden Preis, aber auch die mutmaßlich deutlich reduzierte Bewerbung durch die Firma verändern wird. Sehr erfreulich ist, dass nach Risperidon, Amisulprid und Olanzapin nun bald ein weiteres atypisches Neuroleptikum den Patentschutz verliert und damit preiswerter werden wird.
Ich bin sicher, dass es zu dieser Einschätzung recht viele Meinungen geben wird. Bitte schreibt ALLE Eure Einschätzung von Quetiapin in die Kommentare!
Sterbende Mythen Teil 7924: „Eine Depot Medikation erhöht die Compliance!“
Wenn ein psychiatrischer Patient, der eine neuroleptische Medikation braucht, diese immer wieder nach einer gewissen (zu kurzen) Zeit entgegen ärztlichen Rat absetzt, rufen Angehörige und semiprofessionelle Helfer in unermüdlicher Gleichförmigkeit: „Sie müssen ihn auf ein Depot einstellen. Dann ist sichergestellt, dass er es auch nimmt.“ Stimmt. Und zwar genau einmal, und dann wirkt es genau zwei (bis max. vier) Wochen. Und dann kann er es wieder nehmen, oder eben nicht. Einwurf Semiprofessionalität: „Jaaaah, aber dann kriegen Sie und wir und alle Welt das wenigstens mit! Ha!“
Stimmt auch. Und dann? Dann wissen alle, dass er seine Neurolepsie nicht mehr nimmt. Hätte man ihn auch fragen können. Aber gut, so weiß man es, weil er nicht in die Praxis kommt. Und nun? Es gibt praktisch kaum eine Möglichkeit, jemanden dazu zu zwingen, sich ein Depot spritzen zu lassen. Man kann einen Betreuungsbeschluß beantragen, in dem steht, dass die Nichtabholung des Depots zu einer Unterbringung im Krankenhaus führen soll, und dass dort dann das Depot gegeben werden soll. Habe ich schon einige Male gemacht. Und hatte dann alle zwei Wochen die Situation, mit Hilfe der Betreuungsstelle, der Feuerwehr und Zwang die Einweisung ins Krankenhaus zu organisieren. Ohne sehr triftigen Grund macht man das nicht all zu lange…
Wenn ein Patient eine Neurolepsie nicht nehmen möchte, und es keine gesetzliche Grundlage gibt, ihn zu zwingen, wie am ehesten eine Bewährungsauflage, dann kann er auch eine Depotmedikation jederzeit absetzen. OK, man sieht es frühzeitig.
Depots haben große Vorteile, wenn jemand zwar alle zwei oder vier Wochen einen Arzt aufsucht, aber zwischenzeitlich eine Tabletteneinnahme nicht hinbekäme, etwa weil er obdachlos ist, und das Depot bevorzugt, oder weil er die Medikation zwar will, aber die Tabletteneinnahmeihm zu lästig oder kompliziert ist oder er sie wirklich häufiger mal vergißt, er die Neurolepsie also will, aber unzuverläßig oder unregelmäßig einnimmt. Dann hilft das Depot. Aber nicht, wenn jemand keine Neurolepsie will. Das das Depot dann die Compliance erhöht, ist ein Mythos. Gut verträgliche Tabletten gehen dann sogar mit einer höheren Compliance einher als ein weniger gut verträgliches Depot. Das ist die Erfahrung.
Ein Signal ist umso glaubhafter, je teurer es ist
In den 80’er Jahren wurde die soziale Signaltheorie fröhlich beforscht. Inzwischen hört man nichts mehr von ihr. Das liegt daran, dass nur eine Erkenntnis übrig blieb: Ein Signal ist umso glaubhafter, je teurer es ist. Das schönste Beispiel dafür ist die britische Tradition, dass ein Verlobungsring den Mann zwei Monatsgehälter kosten soll. Das bewirkt eine gute Glaubwürdigkeit und Sicherheit. Einen solchen Ring schenkt ein Mann nicht so aus Jux und Dollerei her, er verschenkt ihn nicht, wenn es ihm nur um ein schönes Wochenende geht und er verschenkt ihn nicht, ohne darüber vorher gründlich nachgedacht zu haben. Der Glaubwürdigkeitsindikator “Teuer” oder zumeist synonym “Aufwendig” ist bis zu seinem eigenen Preis ein Schutz vor Betrug, gleisam ein Pfand für Wahrhaftigkeit. Alle anderen Forschungsergebnisse zur Signaltheorie sind folgendermaßen zusammenzufassen: Alles andere außer Preis / Aufwand eines sozialen Signals ist leicht fälschbar. Ende der Signaltheorie. Wenn Du also jemanden von etwas überzeugen willst, gibt es genau eine Strategie, die eine sichere Überzeugungskraft besitzt: Treibe einen hohen Aufwand. Wenn mich ein Psychotherapiepatient fragt: “Wie erreiche ich endlich, dass Sie/er/alle mir glauben, mich mit anderen Augen sehen, nicht mehr an mir zweifeln?”, dann frage ich nicht nach seinen Worten den anderen gegenüber, sondern nach seinen Taten. Und nach deren Preis.
Am 18./19.4.2012 kommt Prof. Revenstorf zum Alexianer Therapieforum ins Alexianer Krankenhaus Köln
Im Rahmen des Alexianer Therapieforums hält Prof. Revenstorf, Tübingen, den Vortrag: ”Einführung in die Hypnotherapie”. Der Vortrag findet am 18.04.2012 von 14:00-16:00 statt und ist kostenlos. Zusätzlich bietet er hierzu ein Trainingsseminar an, und zwar am 19.04.2012 von 09:00 bis 13:00 Uhr. Für die Teilnahme am workshop fällt eine Gebühr von 45 € an. Anmeldungen sind hier möglich.
Dirk Revenstorf studierte Psychologie in Hamburg und habilitierte in München. Er ist Professor für klinische Psychologie an der Universität Tübingen und hatte 1995-1997 eine Professur an der Universidad de las Americas in Puebla (Mexico). Von 1984-1996 war er Präsident der Milton Erickson Gesellschaft für klinische Hypnose. Seine Forschungsschwerpunkte sind: Persönlichkeitstheorie, Forschungsmethodik, Therapieforschung, Verhaltenstherapie, Hypnose, Paartherapie, Psychotherapie-Ausbildung. Er hat 16 Bücher und mehr als 180 Zeitschriftenartikel und Buchkapitel über Forschungsmethodik, Persönlichkeit, Psychotherapie, Hypnose und Paartherapie veröffentlicht. Er erhielt den Pierre Janet Award of Clinical Excelence (Intern.Soc.Hypnosis) und den Milton Erickson Preis. Er ist Regionalstellenleiter der Milton-Erikson-Gesellschaft Tübingen, wo er auch Hypnose in der Psychotherapie praktiziert.
Ein besonders interessantes Buch von ihm ist: „Die geheimen Mechanismen der Liebe: 7 Regeln für eine glückliche Beziehung„.
Also: Termin vormerken, Köln besuchen und einen spannenden Vortrag und workshop über Hypnose in der Psychotherapie erleben!
Wie viele Jahre Psychotherapieausbildung brauche ich, bevor ich das erste Mal einem Patienten helfen kann?
Wieviel Jahre Schule, Studium, Ausbildung, Weiterbildung, Fortbildung und wieviel Euro Psychotherapieausbildungskosten braucht es eigentlich, bevor man einem Menschen erstmalig psychotherapeutisch helfen kann? Die Frage ist absolut berechtigt, weil es ja die ständig wiederholte und durch ewige Wiederholung wahrscheinlich einfach wahr gewordene Aussage gibt, dass ein Mensch erst seit 200 Jahren seine Lebenserwartung erhöht, indem er zum Arzt geht. Davor sei es so gewesen, dass er sie reduziert oder unverändert gelassen habe.
Exkurs: Da jede Form von Selbsttest in diesem blog sehr gerne angeklickt wird: Hier kannst Du nach Beantwortung von 15 sehr einfachen Fragen („Rauchst Du?“, etc.) herausfinden, wie alt Du wirst und wieviel Jahre die Antwort auf jede einzelne Frage dabei gekostet oder gebracht hat. Die Frage nach der Anzahl der Arztbesuche wird nicht gestellt…
Und so könnte es ja sein, dass Psychotherapeuten erst mal eine sehr lange Zeit brauchen, in denen ihre Interventionen mehr schaden als nutzen, weil sie vielleicht nicht erfahren genug sind, zu nutzen. Könnte ja sein. Tatsächlich kann man das nicht beantworten, weil Psychotherapeuten eine sehr lange und gründliche Ausbildung durchlaufen, bevor sie selbst Patienten behandeln. Und dann bekommen sie erst mal recht viel Supervision.
Es gibt zahlreiche Studien zu Therapeuten-Variablen, darunter auch Alter und Erfahrung. Die Ergebnisse sind gelinde gesagt heterogen. Homogen kommt heraus, dass Alter schon mal gar keinen Einfluß auf die Ergebnisqualität hat. Es gibt Studien, in denen die Vertrautheit mit bestimmten Psychotherapietechniken einen positiven Einfluß auf das Ergebnis hatte. Aber ganz überwiegend kommt heraus, dass Therapeuten eine hohe Varianz in die Ergebnisse bringen, also unterschiedliche Therapeuten unterschiedlich gute Ergebnisse bringen, dass aber Alter und Erfahrung nicht die Punkte sind, an denen das Ergebnis im wesentlichen hängt.
Will sagen: Sehr junge und wenig erfahrene Psychotherapeuten helfen in der Regel genau so gut wie ältere und erfahrenere Psychotherapeuten. Das ist wahrscheinlich bei Chirurgen nicht so. Da führt mehr Erfahrung mutmaßlich zu einem besseren Ergebnis (OK, in den letzten 2 Jahren vor der Pensionierung vielleicht nicht mehr…) Bei Psychotherapeuten ist das nicht so.
Woran kann das liegen?
- An der exzellenten Ausbildung? Wahrscheinlich schon, denn sie verhindert grobe Fehler und vermittelt Kenntnisse über wirksame Interventionen. Aber das erklärt es nicht ganz.
- An mangelhaften Studien zu dieser Frage? Sicher auch, aber das erklärt es auch nicht ganz.
Ich persönlich glaube ganz unwissenschaftlich an folgendes:
Wenn Du ernsthaft bemüht bist, Deinen Psychotherapiepatienten zu verstehen, zu verstehen, was in seinem/ihrem Leben nicht richtig läuft, welche Probleme er/sie hat und Du dich aufrichtig bemühst, mit ihm/ihr zusammen bessere Wege zu finden, dann bist Du ein guter und wirksamer Psychotherapeut.
Dieses aufrichtige Bemühen um eine gemeinsame Besserung spüren die Patienten sehr genau, es vermittelt sich auch in der Supervision dem Supervisor und es ist sicher ein wirksames Agens an sich. Kombiniert mit wirksamen Interventionen stehen die Erfolgsaussichten mehr als gut. Junge PsychotherapeutInnen helfen, wenn sie sich aufrichtig bemühen, in der Regel sehr sehr gut, nicht weniger gut als sehr dienstalte PsychotherapeutInnen. Das heißt selbstverständlich nicht, dass man nicht immer weiter lernen soll, seine Erfahrungen aktiv zur eigenen Weiterentwicklung nutzen soll, Fortbildungen belegen soll und so weiter. Das ist ja klar.
Ich persönlich glaube, dass PsychotherapeutInnen, die sich aufrichtig bemühen, mit ihren Patienten echte Fortschritte zu erarbeiten, dieses sehr oft bereits in der ersten Psychotherapiestunde ihres Berufslebens erreichen.
Lassen Sie sich also nicht einschüchtern von jahrelangen Spezialausbildungen. Diese sind unzweifelhaft gut und hilfreich, und man verbessert und erweitert seine Fähigkeiten dadurch selbstverständlich. Aber irgendwie kann man auch vorher schon sehr sehr gut helfen.
Die Angst ist schneller als jeder Gedanke
Warum Gesprächstherapie allein bei Angsterkrankungen nicht ausreichen kann.
Angsterkrankungen gehören zu den häufigsten Erkrankungen. Isolierte Phobien, Agoraphobien, Generalisierte Angststörungen gehören zusammen genommen zu den häufigsten psychiatrischen Erkrankungen in der Bevölkerung. Frauen sind häufiger betroffen als Männer. Behandelt werden Angststörungen zum einen mit Medikamenten, zum anderen mit Psychotherapie.
Die Angst ist ja zunächst einmal eine gesunde, lebensnotwendige emotionale Reaktion auf Gefahren. In bestimmten Situationen hängt das Überleben davon ab, dass eine Gefahr schnell erkannt wird und unmittelbar eine Angstreaktion mit einer geeigneten Konsequenz eintritt. Ich gucke vor mich in die Savanne, ich sehe einen auf mich zuspringenden brüllenden Tiger, ich habe sofort maximale Angst und flüchte ebenfalls sofort. Dieser Ablauf hat eine feste neurologische Bahn, in der er läuft: Ich sehe, höre, rieche etwas. Dieser Sinneseindruck wird vom Thalamus integriert und der weiteren Verarbeitung zugänglich gemacht. Es gibt einen heißen Draht zur Amygdala (Mandelkern) und diese prüft mit einer kurzen Rückfrage in der Erinnerung (Hippocampus), ob es sich um einen vertrauten Reiz handelt, der keine Gefahr bedeutet, um einen neuen Reiz, der der genaueren Einordnung bedarf, oder um einen bekannten Reiz, der Gefahr bedeutet. Im Falle des auf mich zuspringenden brüllenden Tigers handelt es sich um einen Gefahrenreiz. Die Amygdala macht dann kurzen Prozess und schlägt Alarm: Über den locus coeruleus und die Nebennierenrinde wird Adrenalin ausgeschüttet, das Herz schlägt schnell, die Hände werden feucht, die Atmung wird schneller, vielleicht entstehen auch Zittrigkeit und weiche Knie. Je nach Lage entsteht der Impuls zur Flucht oder zum Angriff. Im Falle des Tigers eher Flucht. Ich fliehe und bin gerettet. Und dann läßt die Angst langsam wieder nach.
Das alles geht sehr schnell und funktioniert zuverlässig. Es ist fest verdrahtet. Fällt Dir auf, was bei dem ganzen Ablauf keine Rolle gespielt hat? Was kam nicht vor? Richtig: Nachdenken kam nicht vor. Hätte auch zu lange gedauert. Können auch nur Menschen. Alle anderen Säugetiere haben aber auch Angst und reagieren mit Angriff oder Flucht, und die können gar nicht in Worten denken. Das heißt, Gedanken spielen ungefähr eine so wichtige Rolle, wie bei der Regulation des Blutdruckes: Ich kann mir zwar Gedanken und Sorgen über meinen Blutdruck machen, aber die Regulation des Blutdruckes läuft bei allen Tieren und auch beim Menschen unabhängig von allen Kognitionen. Na klar, sowohl Blutdruck als auch Angst können beeinflusst werden von Gedanken und Sorgen.
Und als Reizquelle für Ängste können neben Bildern von brüllenden Tigern auch Sorgen vor der Zukunft herhalten. Aber diese Gedanken sind dann Auslöser der Angst, nicht tragende Elemente der Mechanik des Angstablaufes.
Es gibt bei Angstzuständen neben diesem schnellen, neurobiologischen Weg schon auch noch einen zweiten, langsameren Weg. Ein Reiz, der mir Angst mach, wird im zweiten Schritt kognitiv geprüft, ob er wirklich Angst machen sollte. Und hier kann man auch ansetzen, um die Angst zu beeinflussen.
Mit Gesprächstherapien lassen sich nun zunächst einmal nur Kognitionen erfassen und beeinflussen. Und das ist oft auch sehr wichtig und notwendig für einen Behandlungserfolg. Um aber der Angst wirklich Herr zu werden, ist es nach Auffassung der Verhaltenstherapie irgendwann auch notwendig, den Ablauf der Angstmechanik anzugehen und abzuwandeln. Und daher haben alle verhaltenstherapeutischen Behandlungen der Angst immer ein Element der Problemaktualisierung. Am typischsten ist die systematische Desensibilisierung. Sie bringt den Patienten – nach sehr langer Aufklärung und Vorbereitung – kontrolliert in eine Situation, in der Angst abzulaufen beginnt. Und in der der Patient dann durch Nachdenken, aber eben auch durch konkretes Erleben erfahren kann, dass überhaupt nichts gefährliches passiert. Und das die Angst dann nachlassen kann. Und wenn das wiederholt passiert, dann nimmt die Angst auch tatsächlich ab.
Aber dafür reicht es eben gerade nicht aus, nur über Angst zu sprechen. Das ändert den mechanischen Ablauf der Angst nicht. In der Therapie muss diese Konfrontation mit der Angst geschehen, es muss Angst entstehen, damit die Neurobiologie sich Schritt für Schritt wieder abregen kann.
Und daher reicht Sprechen über die Kognitionen der Angst alleine nicht aus. Es bedarf zusätzlich der Problemaktualisierung – der tatsächlichen wiederholten kontrollierten Auslösung von Angst, und der sich dann anschließenden Erfahrung, dass nichts gefährliches passiert, damit sich auch das neurobiologische System der Angst wieder normalisiert.
Wie dosiere ich Lithium
Vorgestern hatte ich über Wirkungen und Nebenwirkungen von Lithium berichtet (hier), heute wurde ich gefragt, wie ich Lithium dosiere. Also dann: Die Lithium Dosis wähle ich nach dem Lithium Spiegel.
Lithium Dosierung
- Bei einer akuten manischen Phase, die stationär behandelt wird, mit RICHTIG manischem Verhalten: Schlaflosigkeit, beschleunigter Gedankengang, enthemmtes Verhalten, maniform gereizte Stimmung: Angestrebter Spiegel: 1,0 mmol/l.
- Bei einer hypomanen Episode, die stationär behandelt wird, mit etwas manischer Symptomatik: Gestörter Schlaf, Umtriebigkeit, expansives Verhalten, Kritikminderung, aber geordnetem Gedankengang und wenig maniform gereiztem Affekt: Angestrebter Spiegel: 0,8 mmol/l.
- Zur Phasenprophylaxe, in Abwesenheit jeder manischen Symptomatik: Angestrebter Spiegel: 0,6 mmol/l.
Die Eindosierung mache ich unterschiedlich schnell. Bei akuter Manie fange ich am ersten Tag mit 450–675 mg Lithium an, steigere dann jeden Tag um 225–450 mg, messe dann erstmalig den Spiegel, wenn ich eine Dosis von 900–1125 mg erreicht habe und diese Dosis über einen Tag gleich belassen habe. Bei Hypomanien und noch mehr zur Phasenprophylaxe steigere ich die Dosis langsamer und messe den Spiegel erst, wenn ich die Dosis zwei Tage lang konstant gehalten habe.
Danach gehe ich gedanklich nach folgender Regel vor: Der Lithiumspiegel verhält sich ziemlich proportional zur Dosis, d.h. doppelte Dosis, doppelter Spiegel. So kann ich per Dreisatz berechnen, um wieviel mg ich steigern muss, um vom aktuellen Spiegel auf den Zielspiegel zu kommen.
Hat dieser Patient früher schon einmal Lithium erhalten und wurde ein Spiegel gemessen, dann orientiere ich mich hieran.
Tritt Tremor auf, strebe ich einen niedrigeren Spiegel an.
Früher neigte man insgesamt zu etwas höheren Spiegeln, in der letzten Zeit ist eine Tendenz zu beobachten, insbesondere in der Phasenprophylaxe niedrigere Spiegel anzustreben.
Das Ergebnis meiner letzen Umfrage “Welches Neuroleptikum würdest Du selbst einnehmen” fand ich sehr interessant, die Mehrheit entschied sich für Risperidon. Ich möchte nun wissen, welche Spiegel ihr in der Phasenprophylaxe bei symptomfreien Patienten, die eine bipolare Erkrankung haben, anstrebt.
Nehmt bitte hier an der Umfrage teil:
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Medikamenteninteraktionen elegant checken
Es besteht eine Wechselwirkung zwischen Olanzapin – CT 10mg Schmelztabletten und Carbamazepin 200 1A Ph
Wirkstoffgruppe: Olanzapin / Carbamazepin
Das Risiko der Wechselwirkung wird als geringfügig eingestuft.
Pharmakologischer Effekt: Die Olanzapin-Plasmakonzentrationen können vermindert werden, wodurch die pharmakologische Wirkung abnimmt.
Mechanismus: Es wird angenommen, dass Carbamazepin Lebermikrosomenenzyme (CYP1A2) induziert.
Maßnahmen: Das klinische Ansprechen des Patienten beobachten. Bei Verdacht auf eine Wechselwirkung die Olanzapin-Dosis bedarfsgemäß anpassen.
Diskussion: Die Auswirkungen von Carbamazepin auf die Pharmakokinetik von Olanzapin wurden an elf gesunden Männern untersucht.(1) Die Probanden erhielten eine Olanzapin-Einzeldosis zu 10 mg allein sowie wiederum nach einer 14-tägigen Behandlung mit zweimal täglich 200 mg Carbamazepin. Im Vergleich zur alleinigen Verabreichung von Olanzapin bewirkte die gleichzeitige Verabreichung von Carbamazepin eine Abnahme der maximalen Olanzapin-Plasmakonzentration um 25 %, eine Abnahme der AUC um 34 %, eine Abnahme der Eliminationshalbwertzeit um 20 % und eine Zunahme des Verteilungsvolumens um 18 %. Angesichts der großen therapeutischen Breite von Olanzapin wurde nicht erwartet, dass pharmakokinetische Änderungen diesen Ausmaßes klinisch relevant sind. Bei 15 Patienten, die nur Olanzapin und bei 16 Patienten, die außerdem Carbamazepin erhielten, wurden die Konzentrationen an freiem und glucuronidiertem Olanzapin bestimmt.(2) Das Verhältnis aus Konzentration und Dosis fiel bei den mit Olanzapin plus Carbamazepin behandelten Patienten für freies Olanzapin um 38 % niedriger aus, während glucuronidiertes Olanzapin vermehrt auftrat, was darauf hinweist, dass Carbamazepin den Olanzapin-Metabolismus induzierte. Bei einem 23 Jahre alten Patienten mit paranoider Schizophrenie wurden während der gleichzeitigen Verabreichung von Carbamazepin 600 mg/Tag und Olanzapin 15 mg/Tag verminderte Olanzapin-Plasmakonzentrationen gemessen.(3) Vor Absetzen von Carbamazepin betrug der Olanzapin-Plasmaspiegel 21 ng/ml. Dieser Spiegel stieg über die Woche nach dem Absetzen von Carbamazepin um 114 % an (auf 45 ng/ml). Sechs Wochen später wurde die Olanzapin-Dosis auf 10 mg/Tag vermindert und es kam zu einer entsprechenden Abnahme des Plasmaspiegels. Es werden weitere Studien benötigt, um die klinische Bedeutung dieser Wechselwirkung klären zu können.
Literatur:
(1) Lucas RA, et al. Eur J Clin Pharmacol. 1998;54:639.
(2) Linnet K, et al. Ther Drug Monit. 2002;24:512.
(3) Licht RW, et al. J Clin Psychopharmacol. 2000;20:110.
Hinweis: Bitte kontaktieren Sie vor der Einnahme der betroffenen Arzneimittel Ihren Arzt oder Apotheker. Die dargestellten Informationen dienen lediglich der Orientierung und ersetzen in keinem Fall die Packungsbeilage, Fachinformation oder die Hinweise Ihres Arztes oder Apothekers.
Von der gleichen Firma kann man kostenlos die App Arznei aktuell laden, die über Medikamente, Darreichungsformen, Packungsgrößen, Preise und so informiert, wie die Rote Liste.
Vielen Dank für den Tipp, Dr. Horn!
 |
Arznei checkifap GmbH Aktualisiert: 27.10.2011
|
 |
Arznei aktuellifap GmbH Aktualisiert: 29.12.2011
|
Lithium Nebenwirkungen reloaded
Lithium gehört zu den am häufigsten verordneten Medikamenten weltweit. Etwa jeder tausendste Erdenbürger nimmt Lithium ein. Lithium gilt als das wirkstärkste Phasenprophylaktikum, das heißt, dass bipolare Patienten unter einer Behandlung mit Lithium weniger häufig und weniger stark ausgeprägte manische und depressive Episoden erleiden. Die Grafik zeigt die erwartbare Wirkung von Lithium und anderen Phasenprophylaktika auf die Stimmung. Ich selbst glaube, dass Lithium tatsächlich wirkstärker ist als andere Phasenprophylaktika.
Es hat aber auch mehr Nebenwirkungen. Bei zu hohen Blutspiegeln treten Zittern und Unruhe auf, später auch Farbsehstörungen bis hin zu Vigilanzminderungen. Bislang galt Lithium als thyreotoxisch, die Niere beslastend und teratogen.
In einer neuen Metaanalyse zum Nebenwirkungsprofil von Lithium, veröffentlicht im Lancet (Abstract hier) kommen die Autoren nun nach Sichtung von 385 Studien zu einer neuen Einschätzung des Nebenwirkungsprofils von Lithium. Sie kommen zu der überraschenden Einschätzung, dass bei 25% der Behandelten Schilddrüsenunterfunktionen, Schilddrüsenstörungen oder Störungen der Nebenschilddrüsenfunktionen festzustellen sind. Das ist häufiger als bislang bekannt. Es wird empfohlen, den Calziumwert vor und während einer Behandlung mit Lithium zu bestimmen, um Störungen der Nebenschilddrüse zu identifizieren.
Es wird berichtet, dass ernsthafte Schädigungen der Niere seltener als erwartet festzustellen seien, wobei eine Quote von 0,5%, die eine Nierentransplantation brauchten, in meinen Augen sehr hoch ist.
Bislang galt Lithium in der Behandlung von Schwangeren oder Patientinnen, die eine Schwangerschaft wünschten, als streng kontrindiziert. In der Metaanalyse zeigten sich nun keine Hinweise auf eine erhöhte Teratogenität, so dass in Zukunft eine Behandlung nach Aufklärung, Beratung und sorgfältiger Abwägung nun erwogen werden kann.
Eine Häufung von Nebenwirkungen auf die Haut oder von Haarausfall wurde nicht gefunden.
Auch diese Analyse zeigt wie so oft, dass unser Wissen selbst über Medikamente, die seit mehreren Jahrzehnten sehr häufig verschrieben werden, unvollständig und oft sogar falsch ist. Es ist erforderlich, sich das immer wieder bewußt zu machen. Und es ist äußerst wichtig, auch die scheinbar bekannten und scheinbar bewährten Substanzen weiterhin sehr gründlich zu beforschen.
Wer hilft psychisch Kranken in Köln
Liebe KölnerInnen unter den Lesern!
Die meisten von Euch, die irgendwie mit der Psychiatrie zu tun haben, werden die Broschüre: „Wer hilft psychisch Kranken in Köln“ kennen. Sie listet stets aktuell und übersichtlich nach Stadtteilen getrennt Psychiatrische Krankenhäuser, niedergelassene Psychiater, SPZ´s, Wohnheime, Tagesstätten, Hilfen zur Arbeit, Reha´s, komplementäre Dienste und alle möglichen Anlaufstellen auf. Sehr sehr praktisch, greife ich ständig drauf zurück, empfehle ich häufig weiter.
Karneval in Köln, bislang kaum karnevalsbedingte Aufnahmen in unserer Psychiatrischen Klinik
Karneval in Köln, 1 Millionen Zuschauer sahen sich heute den Rosenmontagszug an, und es floß das eine oder andere Kölsch. Dennoch bleibt es in den Kölner Psychiatrischen Kliniken normalerweise an diesen Tagen recht ruhig. Das liegt zum einen daran, dass die Allgemeinkrankenhäuser und zahlreiche Erste-Hilfe-Zelte der Rettungsdienste die Betrunkenen zum Ausnüchtern aufnehmen. Die Intensivstationen behandeln die vital gefährdeten (Misch-)intoxizierten. Auch die Polizei nimmt viele Alkoholisierte in Gewahrsam, die durch eine gewisse Neigung zur Randale aufgefallen waren. In die psychiatrischen Kliniken werden ganz fachgerecht nur komplizierte und meist agitierte Rauschkranke aufgenommen, sowie eben die gewöhnlichen psychiatrischen Erkrankungen wie Psychosen, Depressionen oder Manien eingewiesen.
Und es ist ja so: Wie um alles in der Welt will man denn Karneval zum Beispiel eine Manie diagnostizieren: Auffällig bunt geschminkt? Schläft wenig? Knutscht rum? Tanzt und singt den ganzen Tag? Dann muss man alle oder keien einweisen. Manisch ist, wer sich am Aschermittwoch nicht abschminkt!
Die Chirurgen freuen sich über deutlich weniger Schnittwunden (zum ersten Mal wird das Kölsch auf der Straße nicht mehr in Gläsern, sondern nur noch in stabilen Plastikbechern ausgeschänkt), und die Psychiater warten. Ab Mittwoch kommen schon etwas mehr Patienten, viele davon wollen nun vom Alkohol loskommen. Ja wer würde da schon drei Tage vorher drauf kommen…
Bild: Karneval auf’m Dorf von tetedelacourse, Creative Commons-Lizenz
Selbsttest auf und Rehabilitation für „Offenheit für Neues“!
Eine neue Würdigung der Studielage spricht nun dafür, dass gerade das Merkmal Offenheit für Neues in einer höheren Ausprägung -balanciert mit bestimmten anderen Ausprägungen auf den anderen Achsen – mit einer langfristig guten und robusten Gesundheit und guten Lebensqualität einhergehen. Kombiniert mit einem ordentlichen Maß an Gewissenheit und einem eher niedrigen Maß an Egozentrismus sowie offenbar einem höheren Maß an Verträglichkeit kann Offenheit für Neues ein guter Prädiktor dafür sein, kreativ und frei zu leben und sich bei Problemen, die andere in die Verzweiflung treiben, einen neuen Weg zu suchen, der besser ist als das Verharren in unangenehmer Hilflosigkeit. Mit zunehmendem Alter wirkt sich diese Kraft sogar zunehmend stark aus. Diese Einschätzung vertritt der wirklich berühmten Psychiater Cloninger, der schon seit Jahrzehnten für grundsätzliche und wirklich relevante Erkenntnise auf dem Gebiet der Persönlichkeitsforschung gut ist. In diesem sehr lesenswerten Artikel der NewYork Times wird die Erkenntnisgeschichte zur genauen Würdigung dieses Merkmals sehr schön dargestellt. Hier wird auch der Begriff „neophilia“ benutzt, der neu und lustig ist…
Möchtest Du wissen, wie Du auf der Skala „Offenheit für Neues“ abschneidest? Hier ist ein online Selbsttest mit sofortiger Auswertung:
http://well.blogs.nytimes.com/2012/02/13/the-well-quiz-how-adventurous-are-you/#more-71337
Aber unabhängig davon, wie Du in diesem Test abschneidest: Jetzt wünsche ich Dir erst mal viel Spaß beim Karneval feiern, egal wie Du feierst…
Hinweise für eine angeborene Disposition zur Kokainsucht
In der Februarausgabe der Science findet sich ein Artikel, der es in sich hat. Karen Ersche (Universität Cambridge) et al. haben 50 kokainabhängige Probanden, deren 50 NICHT kokainabhängige Geschwister sowie 50 gesunde Kontrollpersonen untersucht. Die kokainabhängigen Probanden schnitten schlechter in einem Test ab, der die Selbstkontrolle testet. Die Probanden mussten auf einer Tastatur sehr schnell den Pfeil nach links oder rechts drücken, je nach Anzeige auf dem Bildschirm. Aber sie sollten keine Taste drücken, wenn gleichzeitig ein Ton erschien. Kokainabhängige schnitten in dieser Probe auf Selbstkontrolle schlechter ab als gesunde Kontrollen, sie drückten auch dann eine Taste, wenn gleichzeitig mit dem Bild ein Ton kam, und sie eigentlich nicht drücken sollten.
Das könnte theoretisch auch an der Kokainsucht liegen. Aber nun kommt das verblüffende: Die Geschwister der Kokainsüchtigen, die selbst nie kokainsüchtig waren, schnitten in diesem Test ebenfalls schlechter ab als die gesunden Kontrollen. Das ist ein starker Hinweis dafür, dass es genetische Ursachen für diese reduzierte Selbstkontrolle gibt, wobei theoretisch auch unterschiedliche Erziehungsmuster diese Auffälligkeiten der Geschwister im Vergleich zu den Gesunden erklären könnten.
Es geht aber noch weiter: In der Bildgebung fiel auf, dass das Putamen, das eine wichtige Rolle in der Entwicklung von Gewohnheiten spielt, bei den Drogenabhängigen und auch bei ihren Geschwistern größer war als in der Vergleichsgruppe. Der mediale temporale Lappen, der Lernen und Gedächtnis beeinflusst, war bei den Geschwistern gleichsinnig verändert gegenüber den gesunden Kontrollen. Dies spricht für einen anlagebedingten Unterschied, beweist ihn aber nicht; schließlich können unterschiedlich starke Aktivierungen unterschiedliche Gehirnvolumina an bestimmten Stellen verursachen. Warum nur der eine der beiden Geschwister kokainabhängig wurde, der andere aber nicht, erklärt sich aus dieser Studie natürlich nicht.
Im Science Podcast gibt es ein Interview (601.mp3) mit der Autorin der Studie, das die ganze Studie und ihre Schlussfolgerungen sehr schön darstellt. Dieser Podcast ist eine weitere sehr gute e-learning Quelle, wenngleich in Englisch.
Kommt ein Luftballon zum Psychiater…
Kommt ein Luftballon zum Psychiater: „Herr Doktor, ich hab´ so Platzangst!“