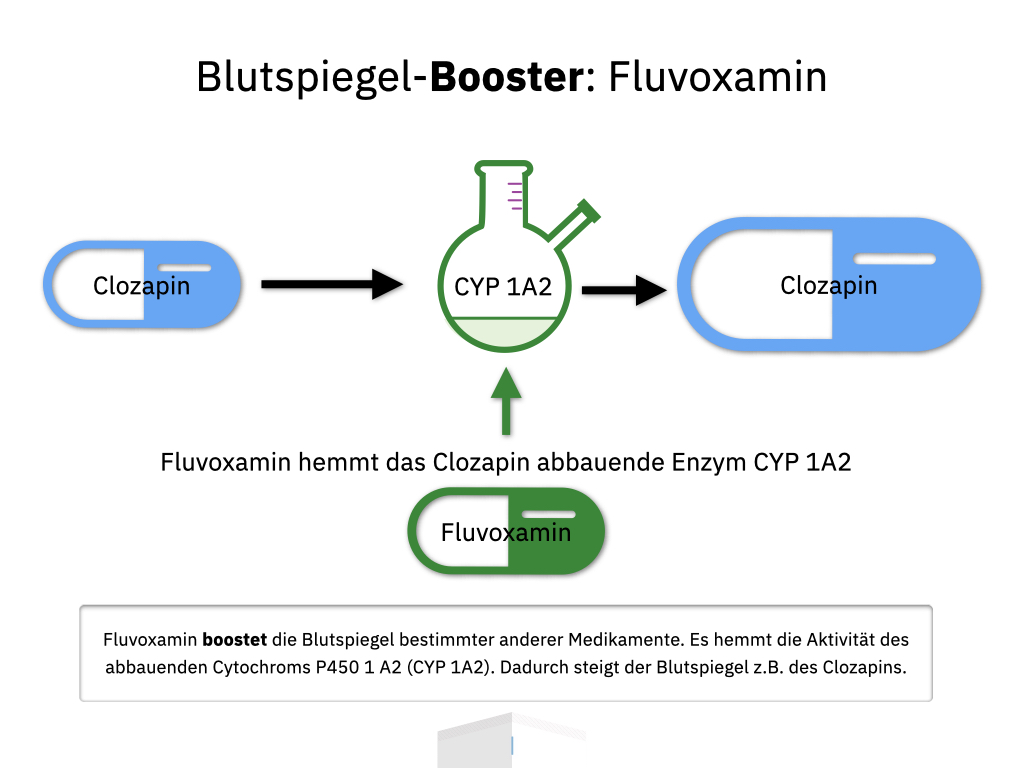
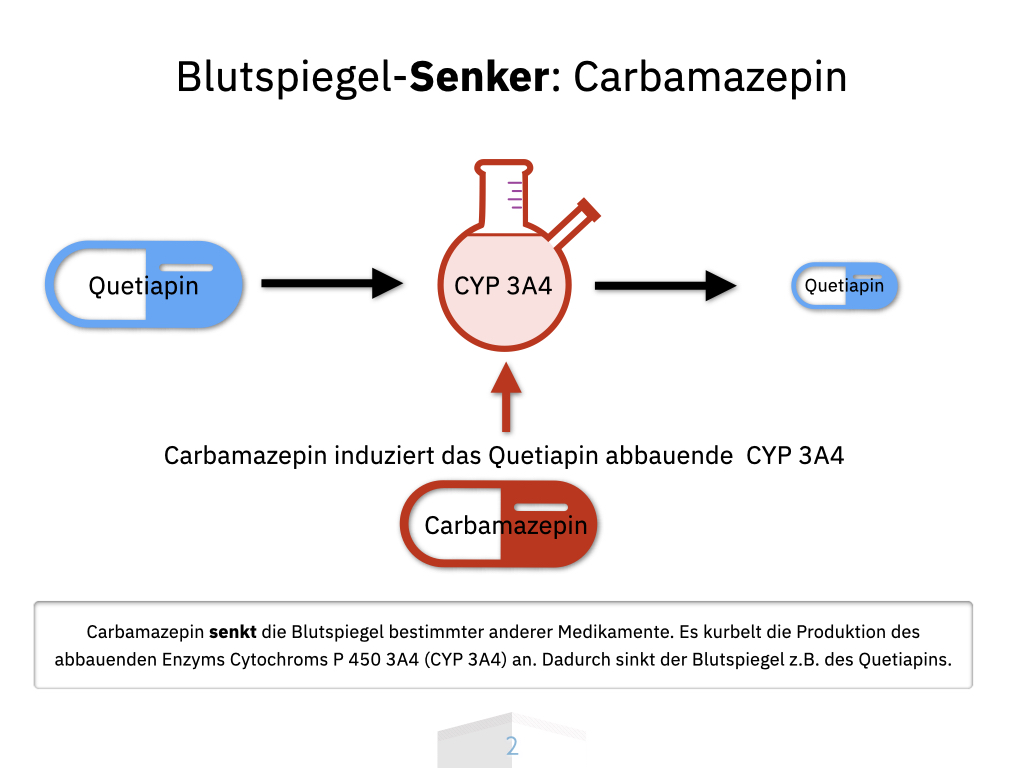
Citalopram, Escitalopram, Venlafaxin, Duloxetin, Milnacipran. Wem empfehle ich denn nun wann welches Antidepressivum? Ich hatte 2012 schon einmal meinen Algorithmus hier veröffentlicht. Inzwischen hat sich einiges getan. Insbesondere ist Escitalopram nun meine erste Wahl vor Citalopram, und mit Milnacipran ist eine weitere Option hinzugekommen.
Ich habe den Inhalt dieses Posts auch als Video aufgenommen, das findet ihr hier.
Hier findet ihr meinen neuen Algorithmus:
Wenn ich mich entschieden habe, eine antidepressive Therapie durchzuführen, muss ich mich entscheiden, ob und wenn ja welchen Wirkstoff ich auswähle. Es gibt einige unterscheidbare Konstellationen, aber natürlich keine Patentlösungen. Dieser Abschnitt beschreibt, wie ich in bestimmten wiederkehrenden Situationen oft vorgehe. Der hier beschriebene Weg ist nicht der einzig richtige. Es ist lediglich eine vereinfachte Darstellung meines typischen Vorgehens.
Leichte erlebnisreaktive Depressionen
Bei leichten erlebnisreaktiven depressiven Verstimmungen gebe ich keine Medikamente. Auch nicht Valdoxan, Tianeptin oder Quetiapin zur Nacht. Die Nachteile überwiegen die Vorteile. Hier wiegt insbesondere der Nachteil schwer, dass der Patient denkt, eine Verbesserung seiner Lage werde von der Medikation kommen. Dies kann seine Motivation lähmen, selbst etwas an seiner Lage zu ändern. Stattdessen fokussiere ich auf Life-Coaching, Psychotherapie und empfehle Sport.
Der erfolgreich vorbehandelte Patient
Hat ein Patient schon mal ein bestimmtes Antidepressivum erhalten und hat es bei guter Verträglichkeit überzeugend gewirkt, dann empfehle ich das gleiche Medikament in der gleichen Dosis wieder.
Depressive Episode mit normaler Antriebslage
In aller Regel ist meine erste Empfehlung für die Behandlung einer depressiven Episode Escitalopram. Es ist wirkstark und gut verträglich, hat kaum Wechselwirkungen und bis auf die mögliche QTc-Zeit-Verlängerung kaum relevante Nachteile. Insbesondere macht es keine Müdigkeit, keine Gewichtszunahme und nur sehr selten Unruhe, so dass ich es auch langfristig geben kann.
Stark verminderter Antrieb bei depressiver Episode
Auch bei reduziertem Antrieb im Rahmen einer depressiven Episode erwäge ich zunächst eine Behandlung mit Escitalopram. Ist der Antrieb aber sehr stark reduziert oder zeigt sich nach zwei Wochen Therapie mit Escitalopram keine Besserung des Antriebs, dann wechsele ich auf ein SNRI. Je stärker die noradrenerge Komponente ist, desto stärker antriebssteigernd ist das Medikament. Am mildesten noradrenerg ist Venlafaxin, dann kommt Duloxetin, und am stärksten noradrenerg und somit am stärksten antriebssteigernd ist Milnacipran.
Stark erhöhter Antrieb bei depressiver Episode
Besteht ein stark erhöhter Antrieb wie bei einer agitierten Depression, empfehle ich morgens Escitalopram und abends zusätzlich vorübergehend Mirtazapin 7,5 – 30 mg. Mirtazapin sediert und hilft gut und schnell gegen Schlafstörungen und Agitation. Dauerhaft ist es aber aufgrund der Sedierung und möglichen Gewichtszunahme oft ungünstig. Wenn der Patient unter der Kombinationsbehandlung eine Besserung erfährt, kann ich Mirtazapin schrittweise absetzen und die Erhaltungstherapie mit dem besser verträglichen Escitalopram fortsetzen.
SSRI / SNRI werden nicht vertragen, es besteht aber eine Indikation für Antidepressiva
Es gibt Patienten, die nicht in die Kategorie „Leichte erlebnisreaktive Depression“ gehören, die von einer antidepressiven Medikation profitieren würden, die aber SSRI und SNRI in der Vergangenheit nicht vertragen haben oder diese Medikamentengruppe ablehnen. In dieser Situation sind Behandlungsversuche mit Agomelatin oder Tianeptin aufgrund der besseren Verträglichkeit gerechtfertigt, wenngleich meiner Erfahrung nach die Wirkstärke dieser beiden Substanzen niedriger sein kann als die der SSRI. In der Metaanalyse von Cipriani et al. schneidet Agomelatin aber gut ab.
Kardiologisch vorerkrankter Patient oder Patient mit verlängerter QTc-Zeit
Ist ein Patient kardiologisch vorerkrankt, hat er eine verlängerte QTc-Zeit oder nimmt er ein oder mehrere andere Medikamente, die die QTc-Zeit verlängern, dann empfehle ich Sertralin, da dies die QTc-Zeit nicht verlängert.
Augmentation bei nicht ausreichender Wirkung der Depressionsbehandlung
Wenn trotz ausreichend langer Behandlung mit zumindest zwei geeigneten Substanzen unter Blutspiegelkontrollen die depressive Symptomatik nicht ausreichend rückläufig ist, erwäge ich eine Augmentation mit Lithium. Hier habe ich häufig deutliche Verbesserungen beobachten können.
Generalisierte Angststörung und Zwangserkrankung
- Bei milderen Fällen beginne ich mit Escitalopram in der höchsten zugelassenen Dosis.
- In schwereren Fällen beginne ich direkt mit einem SNRI, weil diese Medikamentengruppe hier erfahrungsgemäß stärker wirkt. In der Regel beginne ich aufgrund der guten Verträglichkeit mit Duloxetin. Reicht die Wirksamkeit von Duloxetin nicht aus, wechsele ich zuerst auf Milnacipran und danach auf Venlafaxin. Wird Duloxetin aufgrund von Unruhe nicht vertragen, mache ich einen Behandlungsversuch mit Escitalopram.
- Im Falle einer schweren Zwangserkrankung empfehle ich in der Regel zusätzlich zum SNRI in der höchsten zugelassenen Dosis noch 75 mg Clomipramin zur Nacht.
Somatoforme Störung und chronifizierte Schmerzstörung
Hier empfehle ich in der Regel im ersten Schritt ein SNRI wie Duloxetin oder Milnacipran. Bei chronifizierten Schmerzen empfehle ich in der Regel zusätzlich zum SNRI noch 50 mg Amitriptylin zur Nacht.
Wahnhafte Depression: EKT
Therapie der ersten Wahl bei einer wahnhaften Depression ist die EKT. Wenn diese abgelehnt wird oder aus anderen Gründen nicht durchführbar ist, gebe ich Escitalopram in Kombination mit einem Antipsychotikum, oft Risperidon oder Olanzapin.
Behandlung von begleitender Angst
Bei Patienten mit großer Angst und keiner Abhängigkeit in der Vorgeschichte erwäge ich, vorübergehend ein Benzodiazepin zu ergänzen.
Suizidalität
Bei Suizidalität erwäge ich, ein Benzodiazepin zu ergänzen. Bei akuter Suizidalität kann es sinnvoll sein, das Benzodiazepin für einige Tage in einer hohen Dosis zu geben.
Ich würdige den normalen Zeitverlauf der Besserung
- Etwa zwei Wochen nach Beginn einer antidepressiven Medikation kommt oft eine Antriebssteigerung, nach etwa vier Wochen kommt oft die Stimmungsverbesserung.
- Angststörungen verbessern sich oft etwa nach vier bis sechs Wochen
- Zwangsstörungen verbessern sich oft nach sechs bis zwölf Wochen.
Wie wählt ihr das passende Medikament aus? Schreibt mir euer Vorgehen hier in die Kommentare!
Copyright
Dieser Beitrag ist ein Auszug beziehungsweise eine auszugsweise Vorabveröffentlichung des Werks „Psychopharmakotherapie griffbereit“ von Dr. Jan Dreher, © Georg Thieme Verlag KG. Die ausschließlichen Nutzungsrechte liegen beim Verlag. Bitte wenden Sie sich an permissions@thieme.de, sofern Sie den Beitrag weiterverwenden möchten.
Gefällt mir Wird geladen …